Tratamiento de Soporte en Radioterapia.
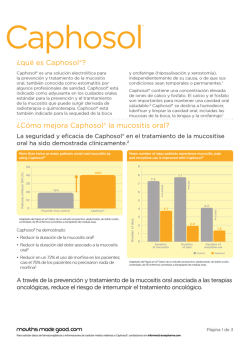
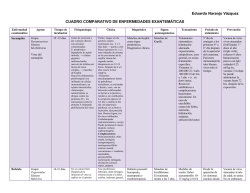
Dr. Darío Álzate Sierra Radioncologo HEMOPTISIS Desde la tinción sanguinolenta del esputo hasta la expulsión masiva de sangre fresca. La cuantía de la expectoración no es indicativo de la gravedad del proceso que produce. La mayoría son episodios autolimitados sin complicaciones graves HEMOPTISIS Grave: > 600ml en 48h o 400ml/24h. Ritmo superior a 150ml/h con anemia e inestabilidad hemodinámica o compromiso respiratorio grave. Moderada: 30-150ml/24h. Leve: <30ml/24h HEMOPTISIS.DIAGNOSTICO Exploración Física Laboratorio. Coagulación. Gasometría arterial. Rx. Tórax. ECG. Broncoscopia: Localiza punto sangrante. Prueba diagnóstica y terapéutica. TRATAMIENTO Medidas generales: Mantenimiento de vía aérea. Estabilización hemodinámica. Decúbito lateral sobre costado de la lesión sangrante. Nada via oral Oxigenoterapia Leve: -Antitusígenos: Codeina 15-60 mg/4-8h. -Corticoides: 4-16 mg DXM/ 24h -Antibiótico si sospecha de infección. -RT hemostática si no cede Moderada- Grave: -Broncoscopia: lavados SF frío, Adrenalina o trombina local, Aspiración continua. -Sonda de Fogarty: presión sobre bronquio sangrante 24-48h. -Laser: <15mm -Embolización: fracaso de previos. -Cirugía: Medidas previas no efectivas. Reserva funcional suficiente. Supervivencia >6m y buen estado general. Neoplasia susceptible de tratamiento quirúrgico. -RT: eficaz 80%. -Sedación en paciente oncológico terminal. RADIOTERAPIA HEMOPTISIS -Eficacia: 80% en RT externa. 90% en braquiterapia endobronquial. -Más eficacia en leves. -Cuidado: Hemoptisis por erosión pared sanguíneo. Bueno en sangrado capilar por erosión de tejidos Neumonitis fibrosis- postradiacion -Exposición del parénquima pulmonar a la radiación: Aguda (1-3 m): neumonitis. Crónica (6-12 m): fibrosis. -Factores mal pronóstico: Dosis. Fraccionamiento. Cantidad de parénquima irradiado. Concomitancia CLINICA Fiebre. Tos seca. Disnea. Dolor torácico Neumonitis-fibrosis por radiación: Diagnóstico Rx.Torax: infiltrado pulmonar en área irradiada. Broncograma aéreo. TAC tórax: opacificación heterogénea confinada al volumen. Diagnóstico diferencial: Neumonía. Linfangitis carcinomatosa. TEP. ICC. Reacción hipersensibilidad TRATAMIENTO -ASA. -Codeina. -Oxígeno. -Corticoides: Prednisona 1mg/kg/d vo. Reducción a 20-40 mg/día varias semanas (4-6s) y posterior pauta descendente. Atención EPOC e infección LINFANGITIS CARCINOMATOSA Adenocarcinoma: Pulmón. Mama. Gástrico. Clínica: Disnea. Tos seca LINFANGITIS CARCINOMATOSA -Diagnóstico: Rx. Tórax: densidades radiales desde los hilios y patrón reticulonodular difuso. TAC Tórax: engrosamiento broncovascular y en muchos casos adenopatías hiliares. Brocoscopia (biopsia) -Tratamiento: RT y QT eficacia paliativa. Corticoides alivio rápido pero fugaz . RADIODERMITIS -Mayor parte de las pacientes (90%).Mayoría leve. -F. Pronósticos: QT previa. Dosis. Volumen total. Fraccionamiento. Predisposición individual de cada paciente. Bolus. -Principal causa de disminucion de su calidad de vida. DERMATITIS Fases de la dermatitis: Eritema (7-10d): vasodilatación e hiperemia de microvasculatura dérmica. Descamación seca: pérdida superficial de células de la epidermis. Dosis mayores 45Gy. Descamación húmeda: ruptura de epidermis y exposición dermis. Curación: a partir de células basales de la dermis, islotes de epidermis. Grado 1 •Eritema leve. •Descamación seca. Grado 2 •Eritema moderado/intenso •Descamación húmeda parcheada en pliegues. •Edema moderado. Grado 3 •Descamación húmeda confluente mayor de 1,5 cm •No confinada a pliegues •Sangrado inducido por trauma menor o abrasión Grado 4 •Necrosis de piel o ulceración del espesor total de la dermis. •Sangrado espontáneo. TRATAMIENTO -Grados 1 y 2: Cremas de corticoides (escozor o prurito). Cremas hidratantes alternando. -Grado 3 y 4: Apósitos hidrogel, hidrocoloide. Ensayo 357 pacientes ( CCC; mama Y anorrectal) apósito hidrogel vs apósito seco: Hidrogel mayor tiempo de cicatrización. No diferencia de confort. Randomized comparison of dry dressing versus hydrogel in management of radiation therapy to reduce acute radiation dermatitis. J Clin Oncol, 2008. Interrupción tratamiento y reevaluación según tiempo de parada. TRATAMIENTO Sintomático: Dolor: analgesia (en función de cada paciente.) Antihistamínicos si prurito resistente a tópico. Antibiótico si sobreinfección. PREVENCION CANCER CARE ONTARIO`S PROGRAM IN EVIDENCE-BASED CARE: Revisión de trabajos entre 1980 -2004. Lavados con agua sola o agua + jabón pH neutro sin perfume. Ningún trabajo publicado con eficacia demostrada. Esteroides, Calendula y Ac. Hialurónico ciertos beneficios -No uso colonias, desodorantes.. -Sol. -Ropa suelta. -Evitar maceración. -Lavar con agua tibia y jabón pH neutro. -Crema hidratante sin perfume desde inicio RT. -Hidratación y nutrición adecuada de la piel. - Visitas y curas por le personal de enfermería. ESTREÑIMIENTO. CAUSAS -Directamente relacionadas con el tumor: Obstrucción Compresión. -Indirectamente relacionadas con el tumor: Anorexia. Deshidratación. -Farmacológica: morfina. Medidas generales: hidratación, fibra, ejercicio. Laxantes: -Fibra tipo plántago (Plantaben): aumentan la masa fecal. -Laxantes osmóticos: aumentan agua intestinal Enemas: Solos o combinados con laxantes. Nunca en caso de obstrucción Mas de 4 deposiciones líquidas /24 horas. Causas: Infecciosas: Viral: rotavirus, adenovirus. Bacteriana: clostridum, E. Coli(mas fracuente). Iatrogénica: Laxantes. Antibióticos. QT. RT pélvica. Tumorales TRATAMIENTO Sintomáticos -Dieta astringente. -Hidratación. -Loperamida : 2mg con cada deposición líquida hasta fin de diarrea (max 16-20mg) -Rehidratación IV si : I. Renal Aguda Prerrenal Inestabilidad hemodinámica. -Sospecha de diarrea bacteriana: Antibiotico EMESIS Quimioterápia: cisplatino. Radioterapia: irradiación corporal total. Fármacos: opioides. Estreñimiento por causa obstructiva. CLASIFICACION Emesis Aguda Emesis diferida 1-6h post-QT. 30m-6h post-RT. 24-72h post QT. Emesis retardada 3-6 días post-QT. Emesis anticipatoria Previo al tratamiento. No fisiopatología. Respuesta aprendida. TRATAMIENTO Alto Riesgo Moderado Riesgo Bajo Riesgo Día 1 DXM 12mg Antagonista 5-HT DXM12mg. Antagonista 5-HT DXM 12mg. Metoclopramida Día 2 DXM 8mg. DXM 8mg.opcional Metoclopramida opcional Día 3 DXM 8mg. DXM 8mg.opcional Metoclopramida opcional. ESOFAGITIS Cáncer pulmón y esófago. Incidencia: 15 al 50%. Clínica (3s tras inicio RT): Dolor retroesternal. Disfagia. Odinofagia. Problemas para alimentarse. Grado 1. Disfagia leve. No modifica dieta. Grado 2. Disfagia moderada. Dieta blanda, triturada o líquida + dolor. Sonda NG + dolor. Grado 3. Disfagia severa. Grado 4. Obstrucción completa. Ulceración. Sangrado. Alimentación parenteral + dolor. PROCTITIS RADICA Tipos: Aguda (durante tto) . Crónica (3 meses del tto) Clínica: Aumento frecuencia deposiciones. Tenesmo. Disconfort. Dolor rectal. Heces con moco y sangre. Necrosis o perforación en avanzados. TRATAMIENTO -Enemas corticoides. -Enemas sucralfato. -Enemas Ac. Hialurónico. -Dieta baja en residuos. -Analgesia. -Colostomía. -Fotocoagulación láser HIPERTENSION INTRACRANEAL Causas: Pulmón: microcítico>escamos>otros Mama Melanoma Genitourinario Primarios del SNC SÍNTOMAS Cefalea Vómitos Convulsiones Alt de la consciencia Alt. comportamiento Alt. visuales Alt. de la marcha Alt. del lenguaje SIGNOS Hemiparesia Hemihipoestesia Edema de papila Ataxia Afasia TRATAMIENTO -Disminución del edema. corticoides: DXM 4-10 mg/6h iv -Control de las convulsiones HEMATURIA ETIOLOGÍA Tumores uroteliales: Renales. Vías urinarias. Vejiga. Próstata. Cistitis rádica: 5-50%. Cistitis hemorrágica por QT: Ciclofosfamida. Intravesicales. Metástasis a nivel del Stma. Urogenital CLINICA Tipo de hematuria: Inicial: Uretra- próstata. Total: Vejiga, uréteres o riñones. Final: Vejiga (compresión). Coágulos: Finos y alargados: riñón y uréter. Redondeados: vejiga. Dolor. DIAGNOSTICO -Laboratorio -Sistemático de orina. -Rx. Abdomen: descartar cálculos radiopacos. -Ecografía abdominal. -Cistoscopia TRATAMIENTO -Estabilización hemodinámica. -Sondaje vesical. -Lavados continuos. -Cistoscopia. -Radioterapia hemostásica: Hematuria recidivante. No cede con medidas anteriores. Infiltración tumoral vesical. En tumores primarios vesicales con intención curativa se administra un RT radical (70Gy) CISTITIS RADICA AGUDA -Entre la 3 y 5 semana de tratamiento. -Clinica: Urgencia. Polaquiuria. Disuria Nicturia TRATAMIENTO -Descartar ITU. Si positivo: Ciprofloxacino 500mg/12h 10 días -Antinflamatorios -Buscapina. -Corticoides. -Alfaboqueantes. -Espasmo vesical MUCOSITIS Epidemiología: 30-50% en pacientes QT. 90-100% en RT cabeza y cuello. Grados: 0: No mucositis. 1: Irritación o eritema indoloro. 2: Eritema, úlcera y/o edema que permite ingesta oral. 3: Eritema, úlcera y/o edema que no permite ingesta de sólidos. 4: No tolerancia liquidos 5: Agonico TRATAMIENTO -Dieta rica en proteinas y abundante ingesta de líquidos. -Higiene oral. masticar y chupar hielos - Analgesia. Escala OMS -Enjuagues: Solución bicarbonato sódico/4h y después de comidas. Anestésicos tópicos: Lidocaina viscosa 2%. ENGUAJES MAGISTRALES Lidocaina, nistatina, acetato de alumnio, difenhidramina PREVENCION -Higiene y cuidados orales adecuados. -Glutamina (ESTUDIOS): Renovación epitelio mucoso. 10mg/8h. Retrasa la aprición e intensidad de la mucositis. “Oral glutamine to alleviate radiation induced oral mucositis: a pilot randomised trial. Int J Radiat Oncol Biol Phys 2000” XEROSTOMIA -90% de pacientes. -1ª - 2ª semana de tratamiento. - Influye en la calidad de vida. - Factores de riesgo: Volumen Irradiado. Técnica utilizada. Dosis. 5-10 GY disminución 60% flujo de glándula salivar. Grado1. Grado 2. Grado 3. Sintomático sin alteración de la dieta. Flujo de saliva no estimulado >0,2 ml/mn. Alteración ingesta. Flujo de saliva no estimulado entre 0,1 y 0,2 ml/mn. Incapacidad alimentación oral. Saliva no estimulada <0,1 ml/min. TRATAMIENTO Higiene oral minuciosa. PILOCARPINA (Salagen estudios): Colinérgico que estimula la secreción salivar. Durante la radiación no estudiado. Mas eficaz en pacientes con función salivar disminuida pero conservada (5mg/8h). Si falta de respuesta duplicar dosis. Efectos Secundarios: sudoración, taquicardia, nauseas, vomito
© Copyright 2026