Ponencia disponible - Cuidados Paliativos
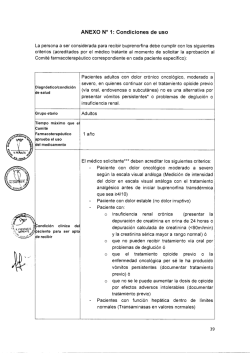
Aspectos prácticos en el tratamiento del dolor en el paciente oncológico Evaluación y manejo JM Campos S. Oncología Médica H. Arnau de Vilanova de Valencia DOLOR Indice de contenidos • Dolor en el paciente oncológico. Introducción y conceptos generales • Evaluación del dolor • Tratamiento del dolor en el paciente oncológico: escalera/ascensor analgésico. Características y manejo de los analgésicos • Manejo de los opioides mayores: titulación y conversión • Prevención y manejo de los efectos secundarios de los opioides • Rotación de opioides: indicaciones y manejo práctico • Dolor irruptivo: concepto y manejo • Algoritmo general tratamiento del dolor oncológico Concepto de dolor • IASP: Dolor es una experiencia sensorial y emocional desagradable, asociada a una lesión real o potencial de los tejidos o que se describe como producida por dicha lesión. • Nace en un estímulo físico y se modifica por la mente. • Siempre subjetivo No estamos tratando un dolor…!!!! Estamos tratando un PACIENTE, una PERSONA con dolor …!!! ¿ Qué significa el dolor en nuestros pacientes ? • Disminución de la autonomía personal. • Disminución del bienestar y de la calidad de vida. • Amenaza de incremento del sufrimiento físico. • Amenaza a la dignidad personal. • Mal pronóstico o muerte cercana. ¿QUÉ DEBEMOS SABER DEL DOLOR ANTES DE TRATARLO? TIPO 100 80 NOCICEPTIVO Somático Visceral 60 NEUROPÁTICO 40 20 IDIOPÁTICO PSICÓGENO CAUSA INTENSIDAD Invasión tumoral Medición del dolor: (70%) Escalas y cuestionarios Diagnostico y tratamiento (20%) Síndromes inducidos por cáncer (<10%) DOLOR LEVE Otras causas DOLOR MODERADO 0HISTORIA CLÍNICA – EF – PRUEBAS DIAGNÓSTICAS DOLOR INTENSO TRATAMIENTO AJUSTADO A LA CAUSA Y TIPO DE DOLOR TRATAMIENTO AJUSTADO A LA INTENSIDAD DEL DOLOR Clasificación del dolor • Por su duración: agudo o crónico. • Por su mecanismo fisiopatológico: Nociceptivo - Somático. - Visceral Neuropático: central, periférico o simpático. Clasificación por su curso • 1.-Continuo: Presente a lo largo del día, puede tener ascensos o descensos de su intensidad, pero no desaparecer. • 2.-Episódico: -Incidental: Aparece al realizar alguna actividad: levantarse, toser, defecar, miccionar… -Irruptivo: Aparece de forma espontánea sin que se pueda identificar un factor desencadenante. -Fallo de final de dosis: Aparece en el tiempo que precede a la toma del analgésico pautado y que controla bien el dolor. EQUILIBRIO Analgesia Efectos Adversos Paciente / Familia Evaluación del dolor • • • • • • • • • • • Inicio y duración Localización Características Intensidad basal Curso en el tiempo (Episódico-Contínuo) ¿Qué lo mejora / empeora? Intensidad en la crisis Irradiación Respuesta a tratamientos previos Efectos sobre la persona y sobre su vida diaria Impacto psicoafectivo ¿Cómo evaluamos el dolor en la práctica clínica cotidiana? Intensidad del dolor >5 Limitación funcional Escala verbal EVA Puntuación numérica Método multidimensional 1----------3 5 4-----------6 7----------10 LEVE MODERADO GRAVE Primer escalón 2-3º escalón OMS >7 paraliza al paciente Evaluación del dolor en pacientes con alteración de la conciencia El ascensor analgésico nos permite subir directamente al nivel requerido según intensidad del dolor !! Dosis Inicial Sevredol 10 mg c/4h Oramorph 10 gotas c/4h Necesidad 3 rescates/día Rescate: Sevredol 10 mg Oramorph 10 gotas Titulación de dosis basal de Morfina: Dosis actual [60 mg (pautada) + 30 mg (rescate)] + 50% dosis total diaria (45 mg) = 135 mg/día 90 mg 45 mg + Nueva pauta basal: Sevredol 20 mg Oramorph 20 gotas c/4 h MST continus 60 mg c/12h Rescate: Sevredol 20 mg Tratamiento del dolor refractario OPIOIDES: TOXICIDAD (I) • • • • ESTREÑIMIENTO: o Efecto adverso más frecuente. o Nunca aparece tolerancia: Profilaxis con laxantes. NÁUSEAS Y VÓMITOS: o Frecuentes (2/3) al inicio del tratamiento. o Pronto aparece tolerancia (50%) o Fácil control con antieméticos habituales. DEPRESIÓN RESPIRATORIA: o Efecto adverso más grave. o Riesgo: No contacto previo con opioides y administración brusca de dosis altas. o No supone problema en tratamientos crónicos. RETENCIÓN URINARIA, XEROSTOMÍA, PRURITO, ORTOSTATISMO Y VÉRTIGOS. Coanalgésicos o adyuvantes • Principal acción no es analgésica, pero sí analgésicos en algunos tipos de dolor. • Potencian efecto de los analgésicos: permiten disminuir dosis de opioides, o se emplean en cuadros de dolor complejos. • En dolor neuropático o en las metástasis óseas dolorosas uso obligado. • Tratamiento de comorbilidad (antidepresivos- depresión o ansiedad asociada al dolor). Rotación de opioides • “Sustitución del opioide previo por otro con el objetivo de obtener un equilibrio entre la analgesia y los efectos secundarios” • Objetivos: - mejorar analgesia - reducir efectos secundarios Supresión de los opioides Supresión de los opioides Dolor irruptivo. Concepto Dolor irruptivo • El dolor irruptivo se caracteriza por: o Habitualmente imprevisible: (78%) o De inicio rápido. Intensidad máxima de dolor en los 5 primeros minutos o Intensidad: Grave a atroz o Duración relativamente breve. La mayoría de los episodios duran menos de 45 minutos o Repercusión significativa y a menudo grave en la calidad de vida de los pacientes ¿ Qué NO es un dolor irruptivo ? DOBLE VÍA ANALGÉSICA: Dolor Irruptivo Sobredosificación Medicación de base Dolor Irruptivo Crisis de dolor agudo (Espontánea/Inducida) Intensidad Moderada-Grave Duración corta (media 20´) Frecuencia variable (1-4/día) Recomendaciones manejo DIO Davies NA, et al, Eur J Pain. 2009;13:331-8. Opioides de liberación inmediata Dolor irruptivo. Consideraciones Formas de administración de fentanilo transmucoso de liberación rápida Complicaciones del dolor irruptivo • Psicológicas: o o o o o Ansiedad Depresión Anticipación de la muerte Inhibición psicomotora Irritabilidad • Sociales: o o o o o Soledad Problemas económicos Pérdida de contactos sociales Desvinculación socio-familiar Abandono obligado del domicilio y entorno habitual
© Copyright 2026