Caso Clínico 2
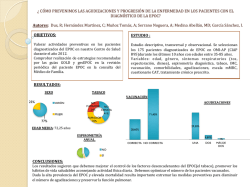
Dra. Esther Rodríguez Servicio de Neumología. Hospital Universitario Vall d’Hebron. [email protected] Maneig del pacient geriàtric amb MPOC GUIÓN EPOC Epidemiología Diagnóstico y gravedad Tratamiento Agudizaciones EPOC ( PCC Y MACA) Sesión práctica : inhaladores y casos clínicos Bibliografía GUIÓN EPOC EPOC EPOC, una enfermedad común prevenible y tratable, se caracteriza por una limitación persistente del flujo aéreo, generalmente progresiva y asociada a una respuesta inflamatoria exagerada de las vías aéreas y del pulmón frente a partículas o gases nocivos. Las exacerbaciones y comorbilidades que presenta cada paciente influyen en la gravedad de la enfermedad. www.goldcopd.org/guidelines-gold-summary-2011 BRONQUIOLO PARÉNQUIMA PARÉNQUIMA GUIÓN EPOC Epidemiología Gran consumo de recursos sanitarios: • • • • 1.300.000 enfermos (33 muertes/100.000 habitantes/año) 10-12% de las consultas en Atención Primaria 7-8% de los ingresos hospitalarios (100.000/año) 1.500-2.500 euros/enfermo/año 2% (700M)del presupuesto del Ministerio de Sanidad y Consumo Mortalidad: 45/100.000 en varones 5/100.000 en mujeres GUIÓN EPOC Epidemiología Diagnóstico y Gravedad DIAGNÓSTICO Y GRAVEDAD Diagnóstico Calificación DETECCIÓN DE ENFERMEDAD Severidad de Obstrucción Severidad de Síntomas Riesgo de Exacerbación CLÍNICA ESPIROMETRÍA Espirometría (VEF1) mMRC CAT Exacerbaciones Gr. GOLD DIAGNÓSTICO • Síntomas en mayores de 35 años con historia de tabaquismo y síntomas de disnea, tos crónica, expectoración, sibilantes y bronquitis de repetición. • Espirometría postbroncodilatadora. Gravedad de los síntomas: 1. ESCALA DE DISNEA MODIFICADA (MMRC) Grado 0 1 2 3 4 Actividad Ausencia de disnea al ejercicio intenso Disnea al andar de prisa en llano o al andar subiendo una pendiente poco pronunciada La disnea produce una incapacidad de mantener el paso de otras personas de la misma edad caminando en llano o tener que parar a descansar al andar en llano a su propio paso La disnea hace que tenga que parar a descansar al andar unos 100m o pocos minutos después de andar en llano La disnea impide al paciente salir de casa o aparece con actividades como vestirse Bestall JC et al. Thorax 1999 Gravedad de los síntomas: 2. Cuestionario CAT !" !" !" !" !" !" !" !" !!" #$%&' (" Medición de la función pulmonar: Espirometría • FEV1 – Volumen Espiratorio Forzado en 1 segundo: Volume-Time Curve • Volumen de aire espirado en el primer segundo después de una inspiración máxima • Volumen total de aire que se espira después de una inspiración máxima • FEV1/FVC ratio: • Fracción de aire espirado en el primer segundo respecto al volumen total, tras una inspiración máxima 4 Liters • FVC – Capacidad Vital forzada: 5 3 FVC 2 FEV1 1 1 2 3 Time (s) 4 Espirometría Depende de: Edad Talla Género Origen étnico PATRÓN OBSTRUCTIVO FVC Normal o FEV1 FEV1/FVC < 70% Leve FEV1 > 80% del valor de referencia Moderado FEV1 50-80% del valor de referencia Grave FEV1 30-49 del valor de referencia Muy Grave FEV1 <30% del valor de referencia GRAVEDAD Espirometría Síntomas Riesgo de Exacerbación Severidad de Obstrucción GUÍAS CLÍNICAS Riesgo (Clasificación GOLD Obstrucción flujo aéreo) 4 3 2 (D) >2 1 Hosp (A) (B) 1 1 0 mMRC 0-1 CAT < 10 Síntomas mMRC > 2 CAT > 10 Riesgo (Historia Exacerbación) (C) GUIÓN EPOC Epidemiología Diagnóstico y gravedad Tratamiento OBJETIVOS DEL TRATAMIENTO: • Reducir los síntomas crónicos • Disminuir la frecuencia y gravedad de las agudizaciones. • Mejorar el pronóstico. TRATAMIENTO Terapia Farmacológica Cesación Cigarrillo Terapias No Farmacológicas Otros Tratamientos GOLD. Revisión 2013 ABANDONO DEL TABACO Cesación Cigarrillo Dejar de fumar es la intervención más eficaz. Consejo mínimo ( 5As) es efectivo y debe hacerse a todos los fumadores en todos los contactos. Hay tratamientos efectivos que deben ser ofrecidos a todos los fumadores si no existen contraindicaciones. GOLD. Revisión 2013 TRATAMIENTO β2 agonistas SABA β2 agonistas LABA Terapia Farmacológica Vacunas α 1 Antitripsina Anticolinérgicos SAMA Mucolíticos Anticolinérgicos LAMA Antitusivos Metilxantinas Diuréticos Inhibidores de PD4 Narcóticos Corticoides Cesación Cigarrillo Mejora los síntomas Mejora las actividades de la vida diaria Mejora la capacidad de ejercicio. Reduce el número de exacerbaciones. BRONCODILATADORES Tto sintomático Vía inhalatoria elección Dispositivo adecuado Pacto terapéutico Cartuchos (MDI) con cámara BD acción corta sólo a demanda BD larga duración síntomas permanentes CONTROL DEL MÚSCULO DE LAS VÍAS RESPIRATORIAS SISTEMA NERVIOSO AUTONOMO sistema nervioso simpático sistema nervioso parasimpático noradrenalina acetilcolina Broncodilatación 31 | Presentation Title | Presenter Name | Date | Subject | Business Use Only Broncoconstricción -Exclusivamente para formación interna- MECANISMO DE ACCIÓN DE BRONCODILATADORES SISTEMA NERVIOSO AUTONOMO sistema nervioso SALBUTAMOL simpático TERBUTALINA sistema nervioso parasimpático noradrenalina SALMETEROL FORMOTEROL *Agonistas INDACATEROL adrenérgicos * OLODATEROL * VILANTEROL + acetilcolina - SAMA BROMURO DE IPATROPIO LAMA Broncodilatacion 32 | Presentation Title | Presenter Name | Date | Subject | Business Use Only Antagonistas colinérgicos TIOTROPIO (muscarínicos) *ACLIDINIO Broncoconstricción *GLICOPIRRONIO *UMECLIDINIO -Exclusivamente para formación interna- BRONCODILATADORES :ß-agonistas • No se recomienda beta2-agonista de acción corta en altas dosis cuando se está recibiendo beta2-agonista de acción larga. • Salmeterol y Formoterol mejoran (Evidencia A): EFECTOS SECUNDARIOS : o Función Pulmonar o Disnea TAQUICARDIA, PALPITACIONES,ARRITMIAS o Calidad de Vida TOS SALBUTAMOL o Frecuencia de Exacerbaciones • Indacaterol mejora (Evidencia A): o Función Pulmonar o Disnea o Calidad de Vida TERBUTALINA SALMETEROL FORMOTEROL INDACATEROL OLODATEROL VILANTEROL BRONCODILATADORES: Anticolinérgicos Tiotropium mejora (Evidencia A): Función Pulmonar Disnea Calidad de Vida Frecuencia de Exacerbaciones Frecuencia de Hospitalizaciones EFECTOS SECUNDARIOS Efectividad de Rehabilitación SAMA BROMUROOCULAR, DE SEQUEDAD DE BOCA, AUMENTO DE PRESION Pulmonar (Evidencia B) IPATROPIO o o o o o o RETENCIÓN DE ORINA, IRRITACION FARINGEA, LAMA TIOTROPIO ACLIDINIO ARRITMIAS GLICOPIRRONIO UMECLIDINIO CORTICOIDES Disminuyen el riesgo de exacerbaciones moderadas graves. Mejoran calidad de vida y función pulmonar (CSI+LABA vs LABA) EFECTOS SECUNDARIOS: DEL,RIESGO NEUMONIAS No enAUMENTO monoterapia siempreDE asociados a LABA SIN AUMENTO DE LA MORTALIDAD Indicaciones : EPOC grave fev1<50% exacerbador o CANDIDIASIS, DISFONIA EPOC mixto Utilizar la menor dosis eficaz BUDOSENIDA FLUTICASONA FUORATO DE FUTICASONA OTROS FARMACOS Teofilina. Toxicidad dosis dependiente. INTERACCIONES Inhibidores de la fosfodiesterasa: Roflumilast* pérdida peso, efectos gastrointestinales trastornos psiquiátricos Mucolíticos Azitromicina 4 (C) (D) >2 1 Hosp (A) (B) 1 3 2 1 0 mMRC 0-1 mMRC > 2 CAT < 10 CAT > 10 Síntomas Riesgo (Historia Exacerbación) Riesgo (Clasificación GOLD Obstrucción flujo aéreo) TRATAMIENTO FARMACOLÓGICO TRATAMIENTO FARMACOLÓGICO GOLD 4 (D) ICS+ LABA or LAMA ICS +LABA or LAMA CS + LAMA CI+LABA + LAMA LABA/ICS + PDE4; LAMA + PDE4 GOLD 3 LABA + LAMA Primera elección Segunda elección ≥2 GOLD 2 GOLD 1 SABA or SAMA p.r.n. LAMA or LABA LABA or LAMA SABA+SAMA LABA + LAMA (A) (B) mMRC 0− −1 CAT <10 mMRC 2+ CAT 10+ <2 Exacerbaciones/año (C) Nivel de gravedad de GesEPOC Fenotipo no agudizador A con enfisema o bronquitis crónica B Fenotipo mixto EPOC-Asma ( ± agudizac.) C Fenotipo agudizador con enfisema D Fenotipo agudizador con bronquitis crónica I II III IV (Leve) (Moderado) (Grave) (Muy grave) A-I A-II A-III A-IV LAMA o LABA SABA o SAMA* LABA o LAMA LABA+ LAMA LABA + LAMA LABA + LAMA+Teofilinas B-I B-II LABA + CI LABA + CI C-I C-II LAMA o LABA (LABA o LAMA) + CI LABA + LAMA LABA o LAMA D-I D-II LAMA o LABA (LABA o LAMA) + (CI o IFDE4) LABA + LAMA LABA o LAMA Fenotipo B-III LABA + LAMA + CI C-III LABA + LAMA + CI D-III LABA+LAMA + (CI o IFDE4) (LABA o LAMA) + CI + Roflumilast Valorar añadir carbo o NAC** B-IV LABA + LAMA+ CI Valorar añadir teofilina Valorar añadir IFDE4* C-IV LABA + LAMA+Ci Valorar añadir teofilina D-IV LABA + LAMA + CI + IFDE4 LABA+LAMA + CI o IFDE4 Valorar añadir carbo o NAC** Valorar añadir teofilinas Valorar añadir antibióticos TRATAMIENTO NO FARMACOLÓGICO Terapia Farmacológica Rehabilitación • Ejercicio Cesación Cigarrillo Terapias No Farmacológicas • Consejo Nutricional • Educación • Vacunación Gripe anual Neumococo: si vacunados antes de los 65 años revacunar si >5 años. (23 p) REHABILITACIÓN Intervención multidisciplinaria y global que debe formar parte del tratamiento individualizado del paciente, dirigido a reducir los síntomas, optimizar la capacidad funcional, incrementar la participación y reducir costes sanitarios, estabilizando o revirtiendo las manifestaciones sistémicas de la enfermedad. Consenso ATS/ERS • • • Entrenamiento al ejercicio Educación: fisioterapia, intervención nutricional Soporte psicosocial. • • • • Mejora el rendimiento físico y la autonomía Mejora el control de la disnea Optimiza la función pulmonar Modula la evolución de la enfermedad. IMPORTANTE: PROGRAMA INICIAL SUPERVISADO SEGUIDO DE UN PROGRAMA DE MANTENIMIENTO INDEFINIDO OTROS TRATAMIENTOS Terapia Farmacológica Cesación Cigarrillo Terapias No Farmacológicas • Oxigenoterapia Otros Tratamientos • VMNI • Reducción de Volumen • Trasplante Pulmonar OXIGENOTERAPIA CRÓNICA DOMICILIARIA • Consigue aumentar la supervivencia • Reduce el número de exacerbaciones, y mejora la capacidad de esfuerzo y calidad de La administración prolongada de oxigeno (>15 horas/día): vida.• PaO2 ≤ (55 mmHg) o SaO2 ≤88%, con o sin hipercapnia, en dos ocasiones en un periodo de tres semanas, o bien • Laconfirmada indicación en fase estable. • PaO2 entre (55 mmHg - 60 mmHg) o SaO2 del 88%, hay evidencia de hipertensión edemas periféricos que • Lasigasometría arterialpulmonar, es el método de elección sugieran insuficiencia cardiaca congestiva o policitemia (hematocrito para establecer la indicación >55%) • El seguimiento y la evaluación del cumplimiento GUIÓN EPOC Epidemiología Diagnóstico y gravedad Tratamiento Agudizaciones AGUDIZACIÓN EN LA EPOC Episodio agudo de inestabilidad clínica que acontece en el curso natural de la enfermedad y se caracteriza por un empeoramiento mantenido de los síntomas respiratorios que va mas allá de sus variaciones diarias. Los principales síntomas referidos son empeoramiento de la disnea, tos, incremento del volumen y/o cambios en el color del esputo. AGUDIZACION EPOC PuntosSalbutamol clave: 2-4 inh/4-6 horas con cámara • Optimizar la 2-4 broncodilatación, Atrovent inh/4-6 horas con cámara aumentando laNEBULIZACIONES dosis o frecuencia de los BDAC y rápida. Dacortín 30mg/dia 5 días • Pauta corta de corticoides sistémicos en 30mg/d 3 días 20 mg/d 3 días 10/d mg 3 días las moderadas, o AB: agudizaciones Amoxicilina-clavulanico 875 mg 7-10graves dÍAS muy graves y antibióticos5-7 endías presencia de Levofloxacino/Moxifloxacino esputo purulento. Ciprofloxacino 750 mg/12 horas 10-15 días • Oxígeno de forma controlada. OXIGENO : VMK AL 24% A 3 LITROS • La VMNI enGFacidosis NASALES A respiratoria. 2 LX´ GUIÓN EPOC Epidemiología Diagnóstico y gravedad Tratamiento Agudizaciones EPOC ( PCC Y MACA) PACIENTE CRÓNICO COMPLEJO 3,5-5% Paciente con varias patologías crónicas en una situación de riesgo, con alguna limitación real, envejecido y polimedicado que sobre utiliza el sistema de salud. FACTORES DE COPLEJIDAD EDAD ENTORNO FAMILIA POLIFARMACIA SEVERIDAD CRONICIDAD COMORBILIDAD FRAGILIDAD DEPENDENCIA PCC MACA TERMINAL PRONOSTICO DE > 24 MESES VIDA < 18 MESES < 6MESES CLINICA MULTIMORBILIDAD PREDOMINANTE ENFERMEDAD AVANZADA ENFERMEDAD GRAVE IRREVERSIBLE NECESIDADES FISICAS INTEGRALES EMOCIONALESESPIRITUALES PRACTICAS ORIENTACION PALIATIVA + PUNTUAL ++/+++ SISTEMÁTICA +++ OBLIGADA MANEJO ORDENAR PATOLOGIAS /REDUCIR INGRESOS CALIDAD DE VIDA CONTROL SÍNTOMAS /PREPARACION MUERTE ASISTENCIA COMO EN EL HOSPITAL COMO EN CASA COMO EN CASA SOPORTE AL CUIDADOR + ++ +++ INTESIDAD EQUIPOS DE SOPORTE + ++ +++ PERFIL EPOC PCC PERFIL DE PACIENTE MACA EPOC Perfil del paciente que puede fallecer en los siguientes 6-12 meses Escasa actividad física Síntomas físicos o psicológico de difícil manejo Disnea de reposo o de mínimos esfuerzos Tres o más exacerbaciones graves (visitas a urgencias y/u hospitalizaciones) en el año previo Más de 21 días ingresado en el hospital el año anterior o > 3 ingresos Afectación del estado general, IMC < 21 Comorbilidades Oxigenoterapia Valores índice BODE entre 7 y 10 FEV1 < 30% Situaciones personales y sociales. Edad avanzada GUIÓN EPOC Epidemiología Diagnóstico y Gravedad Tratamiento Agudizaciones EPOC ( PCC Y MACA) Sesión práctica : inhaladores y casos clínicos DISPOSITIVOS DE INHALACIÓN Casos clínicos Caso clínico 1 María es una paciente de 68 años fumadora de 20 paq/año. Diagnosticada de EPOC hace 2 años. Comorbilidad: dislipemia,artrosis Espirometria: Index postBD 66% FEV1=63% CAT=12 o mMRC=2 Camina 40 mn al día No exacerbaciones en el último año. FENOTIPOS CLÍNICOS DE LA EPOC SEGÚN GESEPOC Fenotipo agudizador (> 2 agudizaciones /año (C) (D) EPOC agudizador con enfisema EPOC agudizador con bronquitis crónica (B) Fenotipo NO agudizador (< 2 agudizaciones /año (A) EPOC no agudizador con enfisema o bronquitis EPOC mixta con asma con o sin agudizaciones NIVELES DE GRAVEDAD DE GESEPOC FEV1% > 50% Disnea MRC Nivel de actividad física Hospitalizaciones 0-1 1-2 ALTO > 120min/dia 0 MODERADO 30- 120min/dia 0-1 MODERADO LEVE FEV1/FVC 66% Y FEV1 61% ACTIVITAT FISICA: 40MN/DIA DISNEA =2 CAT=12 < Nº EXACERBACIONES=0 < 50% 2-3 30% 3-4 BAJO < 30 min/dia 1-2 GRAVE ≥2 MUY GRAVE Valoración complementaria de gravedad clínica Impacto CAT Agudizaciones ≤ 10 Bajo 11-20 Moderado 21-30Alto Valorar numero y gravedad 31-40 Muy alto TRATAMIENTO SEGÚN GESEPOC Fenotipo agudizador (> 2 agudizaciones /año (C) EPOC agudizador con (D) EPOC agudizador con enfisema bronquitis crónica Broncodilatadores Fenotipo NO agudizador (< 2 agudizaciones /año SABA o SAMA* (A) EPOC no agudizador con enfisema o bronquitis LAMA o LABA LAMA+LABA (B) EPOC mixta con asma con o sin agudizaciones 4 (C) (D) >2 1 Hosp (A) (B) 1 3 2 1 0 mMRC 0-1 mMRC > 2 CAT < 10 CAT > 10 Síntomas Riesgo (Historia Exacerbación) Riesgo (Clasificación GOLD Obstrucción flujo aéreo) TRATAMIENTO FARMACOLÓGICO TRATAMIENTO FARMACOLÓGICO GOLD 4 GOLD 3 Primera elección Segunda elección GOLD 2 LAMA or LABA LABA + LAMA GOLD 1 (B) mMRC 0− −1 CAT <10 mMRC 2+ CAT 10+ <2 Exacerbaciones/año ≥2 Caso Clínico 2 Mujer de 69 años que acude a la consulta del ambulatorio con la siguiente situación clínica: Diagnosticada de EPOC hace tres años a raíz de un primer ingreso por exacerbación. En aquel momento dejó de fumar e inició tratamiento con un LAMA y salbutamol a demanda, que ha mantenido hasta la fecha actual. En el último año ha tenido 2 exacerbaciones con necesidad de antibióticos y corticoides, una de ellas acudió a urgencias hospitalarias. Situación basal de disnea 1 de la mMRC, tos y expectoración crónica matutina. Espirometría: FVC 1920 (79%), FEV1 1125 (55%), FEV1/FVC 58% (estable) Comorbilidades: Hipertensión arterial y dislipemia bajo tratamiento médico Caso Clínico 2 ¿Qué actitud terapéutica tomarías? 1.- Mantener mismo tratamiento 2.- Añadir LABA 3.- Añadir CI + LABA 4.- Añadir teoflilina 5.- Pautar azitromicina 4 (C) (D) >2 1 Hosp (A) (B) 1 3 2 Riesgo (Historia Exacerbación) Riesgo (Clasificación GOLD Obstrucción flujo aéreo) Caso Clínico 2 1 0 mMRC 0-1 mMRC > 2 CAT > 10 CAT < 10 Síntomas Caso Clínico 2 ¿Qué actitud terapéutica tomarías? 1.- Mantener mismo tratamiento 2.- Añadir LABA 3.- Añadir CI + LABA 4.- Añadir teoflilina 5.- Pautar azitromicina Caso Clínico 2 ¿Qué actitud terapéutica tomarías? 1.- Mantener mismo tratamiento 2.- Añadir LABA 3.- Añadir CI + LABA 4.- Añadir teoflilina 5.- Pautar azitromicina Caso Clínico 3 Hombre de 70 años que acude a la consulta del ambulatorio con la siguiente situación clínica: Diagnosticado de EPOC hace dos años a raíz de un ingreso hospitalario por exacerbación grave que requirió de ventilación no invasiva. En aquel momento inició triple terapia con CI, LAMA y LABA, que ha realizado de forma irregular. Continua fumando. En los últimos 6 meses, ha tenido 2 exacerbaciones graves que han requerido de hospitalización Situación basal de disnea 3 de la mMRC, sin tos ni expectoración crónica matutina. Espirometría: FVC 1660 (92%), FEV1 750 (39%), FEV1/FVC 38% (deterioro) TC torácico: Emfisema centroacinar difuso. Comorbilidades: Hipertensión arterial, diabetes tipo II, insuficiencia renal Caso Clínico 3 ¿Qué actitud terapéutica tomarías? 1.- Deshabituación tabáquica 2.- Rehabilitación respiratoria 2.- Retirar CI 4.- Opciones 1 y 2 son correctas 5.- Opciones 1, 2 y 3 son correctas 4 (C) (D) >2 1 Hosp (A) (B) 1 3 2 Riesgo (Historia Exacerbación) Riesgo (Clasificación GOLD Obstrucción flujo aéreo) Caso Clínico 3 1 0 mMRC 0-1 mMRC > 2 CAT < 10 CAT > 10 Síntomas CasoClínico Clínico2 3 Caso ¿Qué actitud terapéutica tomarías? 1.- Deshabituación tabáquica 2.- Rehabilitación respiratoria 3.- Retirar CI 4.- Opciones 1 y 2 son correctas 5.- Opciones 1, 2 y 3 son correctas Caso Clínico 3 ¿Qué actitud terapéutica tomarías? (Opción B) 1.-Deshabituación tabáquica y rehabilitación respiratoria 2.- Mantener triple terapia 3.- Retirar CI 4.- Opciones 1 y 2 son correctas 5.- Opciones 1 y 3 son correctas Caso CasoClínico Clínico3 4 Mujer de 71 años que acude al ambulatorio con la siguiente situación clínica: • Diagnosticada de asma desde los 12 años • Gran fumadora de 40 paq/año Espirometría: FVC 1660 (80 %), FEV1 750 (52%), FEV1/FVC 66% , PBD > 12 % • Criterios de bronquitis crónica, disnea grado 2 mMRC, una exacerbación en el último año que ha requerido antibiótico, tiene sibilantes frecuentes • En la analítica destaca una eosinofilia e IgE elevadas. • TAC: enfisema centrolobulillar • Comorbilidades: HTA y diabética 83 Caso CasoClínico Clínico3 4 ¿Qué actitud terapéutica tomarías? 1.- Iniciar montelukast 2.- Solo CI 3.- CI + LABA 4.- LABA+LAMA 5.- Pautar corticoides orales 84 Caso Clínico 5 • Varón de 69 años. • Ex fumador 60 paquetes-año. • Diagnosticado EPOC grave (FEV1: 45%). • Tratamiento habitual: – 1 inhalación Salmeterol 25 mcg/12 horas. – 1 inhalación Tiotropio/24h. – Salbutamol a demanda. • Desde hace años, todos los inviernos presenta varios catarros que le duran más de dos semanas, y han requerido los tres últimos años, ingreso hospitalario. Caso Clínico 5 Acude porque desde hace dos días nota aumento de tos y expectoración, aunque ésta no ha cambiado de color. También nota ligero aumento de la disnea habitual. Caso Clínico 5 • ¿Causas de esta agudización? • ¿Qué le harías en 1er lugar? • ¿Te parece que presenta algún criterio de gravedad extrema? CRITERIOS DE GRAVEDAD • Cianosis intensa. • Obnubilación u otros síntomas neurológicos. • Frecuencia respiratoria > 25-30 rpm. • • • • • • Frecuencia cardiaca > 110 latidos/minuto. Uso musculatura accesoria. Fracaso muscular ventilatorio. Agotamiento. Comorbilidad Mala evolución ICC Caso Clínico 5 ¿ Solicitarías alguna prueba a éste paciente? ¿ Cómo tratarías esta agudización? ¿ Le prescribirías antibiótico ? ¿Antibiótico? La purulencia del esputo es el mejor signo guía para la necesidad de antibióticos • Alteración grave de la función pulmonar (FEV1<35%). ELECCIÓN DEL ANTIBIÓTICO 1. Etiologia probable. • Pacientes con OCD y/o cor pulmonale. • Malnutrición (IMC < 21). • Existencia de cardiovascular. comorbilidad • Edad superior a los 70 años. 2. Resistencias locales. • Más de tres agudizaciones el último año. 3. Características del paciente: • Historia de fracasos terapéuticos anteriores ANTIBIÓTICOS EN LA EPOC Caso Clínico 4 ¿Prescribirías corticoides orales? ¿Dosis , duración? • Los corticoides sistémicos han demostrado acelerar la recuperación de los síntomas, mejorar la función pulmonar y disminuir los fracasos terapéuticos. Por este motivo se recomienda su uso en todas las agudizaciones que sean, como mínimo, moderadas. • Tanda corta durante 7 a 10 días. ¿Modificarías el tratamiento de fondo? NO BIBLIOGRAFÍA www.goldcopd.org/guidelines-goldGuía española de la EPOC (GesEPOC). Actualización 2014 Arch Bronconeumol. 2014;50(Supl 1):1-16 Pautes d’harmonització farmacoterapèutica phf-apc* n.02/2014 http://catsalut.gencat.cat/ca/detalls/articles/malaltia-pulmonarobstructiva-cronica Estrategia nacional en EPOC 2009 nahttp://www.msssi.gob.es/organizacion/sns/planCalidadSNS/do cs/EstrategiaEPOCSNS.pdf www.separ.es ¡GRACIAS !
© Copyright 2026