Neumonía y bronquiolitis: ¿cómo identificarlas en los niños - Atin
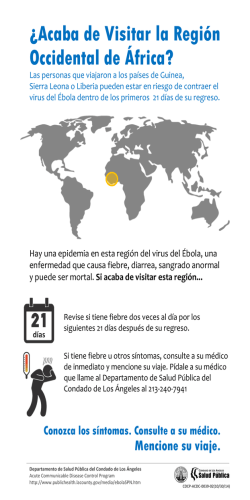
Neumonía y bronquiolitis: ¿cómo identificarlas en los niños? Lo primero que tenemos que saber es que ambas son enfermedades del tracto respiratorio inferior. La diferencia es el sitio exacto en donde se encuentra la infección. En la neumonía se afecta el parénquima, que es la estructura que da sostén a los pulmones. En la bronquiolitis se comprometen los bronquiolos, los cuales son la ramificación más lejana de la vía aérea. Estos conductos permiten el paso del aire para la oxigenación. La bronquiolitis es la principal causa de hospitalización en niños menores de un año. El causante más frecuente es un virus llamado virus sincicial respiratorio (VRS)y aparece principalmente en meses fríos. Aunque la bronquiolitis se puede presentar en cualquier chiquito, los más susceptibles son aquellos que tuvieron bajo peso al nacer (< 2500 g) o que fueron prematuros. Los niños con enfermedades crónicas del corazón y del pulmón e inmunodeficiencias tienen también más riesgo. De igual manera, los niños de padres o cuidadores fumadores (sí, así fumen fuera del cuarto del bebé o de la casa la ropa y la piel quedan impregnadas con el humo del cigarro que es nocivo), aquellos que viven en hacinamiento (es decir, más de cuatro personas por cuarto) y los que acuden a guarderías.En estos tiempos, raro es el cachorro humano que no acude a guarderías. Lo que podemos hacer para disminuir el riesgo de bronquiolitis y otras infecciones de las vías aéreas es, asegurarnos que nuestros hijos tengan todas las vacunas, medidas generales como aseos nasales diarios, así como una alimentación nutritiva y balanceada. La bronquiolitis empieza como una gripa o catarro (moquitos transparentes, congestión nasal, tos y fiebre por debajo de 39°C). Como al tercer día, la tos puede empeorar y faltarles el aire o cansarse de tanto toser. Los niños pueden dejar de comer y de jugar, estarirritables o peor aún ¡no dar lata en lo absoluto! Pero por lo general, no se veránmuy decaídos. Es común que un peque con bronquiolitis se deshidrate esto debido a la fiebre, por respirar más rápido y porque no toman líquido suficiente. Debemos hidratarlos con electrolitos orales, aunque no sean fans del sabor. ¡La leche y el agua simple no son suficientes!El problema con la bronquiolitis es que puede agregarse dificultad respiratoria lo cual nos habla de mayor gravedad del cuadro. A la exploración física se escucharán silbidos en el pecho, sibilancias. El diagnóstico de bronquiolitis es clínico, es decir, no se necesita de pruebas de laboratorio o placas de rayos X. El pediatra deberá reconocer si hay suficiente oxígeno en la sangre de sus peques, mediante un oxímetro de pulso. Si la saturación de oxígeno es mayor de 92% es muy probable que la bronquiolitis no sea grave. Si fuese menor, necesita oxígeno suplementario en un hospital. De manera simultánea, evaluará el estado de hidratación del niño, para valorar la necesidad de hidratación intravenosa. El siguiente paso es reconocer si el virus es el único culpable o si se agregó alguna bacteria. De esto dependerá el inicio de antibióticos. En caso de no tener un bicho bacteriano viviendo en el organismo de sus peques, entonces, el tratamiento se basará en medidas generales como el control de la fiebre y la desinflamación de los bronquiolos con tratamiento inhalado (las famosas nebulizaciones). Ya en casa, continuaremos con las medidas generales de control de la fiebre y en algunas ocasiones, con las nebulizaciones. No debemos olvidar mantener nariz y gargantas libres de mocasines mediante aseos nasales bien hechos y con una frecuencia dependiendo de la cantidad de moco. En otra nota les compartiré cómo hacer una preparación para limpiar la nariz y los senos paranasales de una manera muy efectiva.Vale la pena evitar corrientes de aire o cambios brucos de temperatura. ¿Bañarse? ¡SÍ, POR FAVOR! Diga NO a la creación de medios de cultivo para bichos en el cuerpo de nuestrosniños. Recordemos que deben tomar mucho líquido, de preferencia, electrolitos orales. Existen productos naturales hechos con eucalipto, tomillo, árbol del té y algunos, con alcanfor que crean un ambiente más respirable, por así decirlo, al colocarlos en los humidificadores, dispersores o en las vaporizaciones caseras. Las vaporizaciones caseras consisten en encerrarse en el baño con nuestros peques, abrir la llave de agua caliente de la regadera (siempre poniendo una cubeta para evitar el desperdicio de agua y para agregar ahí el preparado de tomillo, eucalipto, etc) y respirar el vapor. Esto es de gran ayuda para pasar bien la noche, sobre todo, si acompañamos esta terapia de vapor con una terapia de palmadas en la espalda bien dadas. Con bien dadas, me refiero a la mano hecha conchita y no plana (¡no son nalgadas!) y de abajo hacia arriba de la espalda, cubriendo el área de las costillas, no por debajo. De preferencia, el niño debe de estar inclinado ligeramente hacia adelante, para que los mocos se ayuden de la gravedad para salir. Una entidad con la que debe diferenciarse la bronquiolitises con la neumonía. Representa el 7-10% de los cuadros infecciosos que se atienden en los servicios pediátricos de urgencias y el 40-50% de las hospitalizaciones por problemas respiratorios. La mayoría de los casos se centran en niños entre uno y cinco años. La principal causa es por virus pero también es frecuente que sea ocasionada por una bacteria llamada Streptococcuspneumoniae. De ahí la gran importancia de que los niños menores de 18 meses sean vacunados contra esta bacteria. La vacuna contra el neumococo protege contras las formas más graves de la enfermedad (complicaciones en el pulmón, meningitis e infección en la sangre conocida como sepsis). Es importante aplicar 4 dosis de la vacuna: a los 2, 4 y 6 meses y entre los 12 y 18 meses de edad. La cartilla de vacunación mexicana no incluye la vacuna de los 6 meses, por lo que es preciso solicitarla a nivel privado. Les comparto más información en este link http://www.cdc.gov/vaccines/vpd-vac/pneumo/fs-parents-sp.html Un pequeño que cursa con neumonía presentarámal estado general (muy decaído y somnoliento), fiebre elevada(mayor a 39°C) y de difícil control, secreción nasal espesa y verdosa o amarillenta pese a los aseos de nariz frecuentes, dificultad respiratoria progresiva, tos, respiración ruidosa, problemas para la alimentación, ansiedad, impedimento para el descanso. A la exploración física se encontraran ruidos pulmonares llamados subcrepitantes, que en cristiano significa que suenan como si abriéramos y cerráramos una prenda con VELCRO. Aquí sí es importante tomar estudios de sangre, para hacer la diferencia clara entre una infección bacteriana y una viral, así como estudios de rayos x en donde observaremos moco atrapado en los pulmones, que se conoce como foco neumónico. Es importante visitar a tu Pediatra en cualquier padecimiento de vías respiratorias, para que pueda identificar tempranamente lasindicaciones para manejo hospitalario, entre las que se encuentran: Cese de la respiración (apneas) Falta de oxígeno Falta de respuesta al tratamiento en casa Pacientes con factores de riesgo para desarrollar una enfermedad grave (enfermedades del corazón o pulmón como asma, prematuros, alteraciones en sus defensas, etc.). Imposibilidad para alimentarse. El tratamiento consiste en: 1. 2. 3. 4. Hidratación: en caso necesario administrar por la vena. Oxígeno suplementario, solo en casos necesarios (saturación menor a 92%) Medicamentos broncodilatadores Profilaxis con palivizumab en pequeños con antecedentes de prematurez o problemas pulmonares subyacentes 5. Antibióticos solo en casos de neumonía de tipo bacteriano 6. Medidas de higiene ambiental (evitar tabaquismo pasivo) En el caso de que algún pequeño tuviese neumonía es importante darle seguimiento con un Neumólogo Pediatra para evitar complicaciones y secuelas. La tos, tanto en el caso de la bronquiolitis como en la neumonía, irá remitiendo poco a poco. Siempre es lo último que se quita. Recuerden que no hay un medicamento mágico que la haga desaparecer en un abrir y cerrar de ojos. Finalmente, la tos es un mecanismo de defensa que tiene el cuerpo para sacar el exceso de moco. Entonces, ¡seamos pacientes! Siempre con un ojo alerta y avizor, pero ¡pacientes! Se vale dar jarabes, pero muchas veces no deben ser la primera opción. Muchos niños mejoran con remedios caseros (bien hechos y recetados) y no hay necesidad de inundarlos con medicamento. Como todo en la vida, el tratamiento de la tos es dinámico y requiere de paciencia, así como de un trabajo en equipo con su pediatra para reconocer cuándo es necesario tomar medidas más fuertes. Por último, les compartimos el “bonustrack” ¿Cómo reconocer si nuestro peque tiene dificultad respiratoria? Imaginen cómo se vería una persona que acaba de correr 100 metros a toda velocidad y sin preparación atlética previa. Una vez con eso en mente: 1. 2. 3. 4. 5. 6. Retiren la camisa de su cachorro y observen. Si ven que: Respira más rápido de lo normal y con esfuerzo Lasfosas nasales aletean (se abren y se cierran) Se hunde el espacio entre las costillitas y justo por debajo del cuello Le chifla el pecho Sus labios y manitas se tornan azules o moradas ¡No hay tiempo que perder! ¡Al hospital! Recuerden que los niños empeoran de manera veloz, entonces, debemos actuar rápido y de manera anticipada. A los papás de mis pacientes siempre les digo “mejor que te digan: -no tiene nada- a –por qué no lo trajiste a tiempo-.” Camino al hospital se sugiere mantener a nuestro hijo en posición semi-sentada y hacia adelante; así como dar medicamento para disminuir la fiebre. La fiebre muchas veces hace que nuestros peques respiren más rápido, empeorando la dificultad respiratoria o haciéndonos confundirla con ella. Si no estuviera respirando muy rápido y siempre y cuando no esté muy somnoliento, podemos seguirlo hidratando hasta llegar con el médico. Sorbos chiquitos de electroitos orales, no agua, jugos, leche o bebidas para deportistas. Es importante saber reconocer si nuestro hijo respira con dificultad pero sobre todo, llevarlo a una revisión oportuna con su pediatra. No esperar a que el cuadro se agrave. No todo se resuelve por teléfono. ¡Una revisión por el médico puede hacer toda la diferencia! Agradecemos la colaboración de la Dra. Minerva Juárez, Neumóloga Pediatra, en la elaboración de este artículo. Esperamos que la información les sea de utilidad y nos vemos en la siguiente Chiqui-Nota.
© Copyright 2026