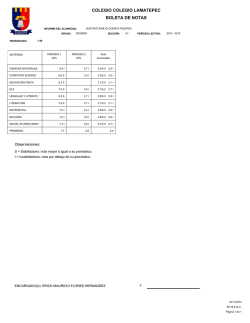
Descargar trabajo - Posgrado paliativos
Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. PROYECTO TRABAJO DE INVESTIGACIÓN Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronostico de supervivencia. SERVICIO DE HOSPITALIZACIÓN A DOMICILIO DE OURENSE AUTOR: IIDEFONSO CEJUDO DÍAZ (Coordinador de HADO del CHUO). TUTOR: MIGUEL ÁNGEL NUÑEZ VIEJO. FECHA DE PRESENTACIÓN: 24 de Septiembre de 2015. Ildefonso Cejudo Díaz – Septiembre 2015 1 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. INDICE INTRODUCCIÓN ……………………………………… 3 PLANTEAMIENTO DEL PROBLEMA ………….. 4 OBJETIVOS ……………………………………………… 5 BASES TEÓRICAS …………………………………….. 6 MARCO METOLÓGICO ……………………………. 14 LIMITACIONES ………………………………………… 17 BIBLIOGRAFIA …………………………………………. 19 APÉNDICES ……………………………………………… 24 ANEXOS ………………………………………………….. 38 Ildefonso Cejudo Díaz – Septiembre 2015 2 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 1. INTRODUCCIÓN En nuestro medio, alrededor del 75% de las personas morirán a causa de enfermedades crónicas con una proporción de cáncer/no cáncer de 1/3 y en este entorno, de tan alta prevalencia de la patología médica con historias evolutivas diferentes, conlleva un cambio conceptual pasando de “enfermedad o paciente terminal” a “personas con enfermedades crónicas avanzadas y pronóstico de vida limitado ”. En estas fases, un planteamiento paliativo precoz, demuestra un fuerte impacto directo sobre la calidad de vida y es, por tanto, inseparable de la buena práctica clínica (Fig. 1) Figura 1 (Guía Española de la EPOC. GesEPOC) Los tres componentes principales de la intervención médica son el diagnóstico, la terapia y el pronóstico. De éstos, el pronóstico es el aspecto menos estudiado en la literatura científica. Como prueba de ello, una búsqueda en Medline produjo 7.184.331 citaciones por el término "diagnóstico", 6.244.916 para "terapia", y sólo 896.636 para "pronóstico" (1). Numerosos autores han tratado de trasladar los factores pronósticos específicos y valorar su utilizad en cuidados paliativos (2-16), con un único objetivo, que es proporcionar a los médicos herramientas de apoyo y fáciles de usar. Un grupo de trabajo (Task Force of Cancer Experiences Collaborative) publicó en 2006 un documento de consenso de expertos para identificar y definir las prioridades en la investigación respecto al pronóstico (17). Inicialmente se encontraron 40 preguntas como potencialmente interesantes por los 25 expertos, posteriormente quedaron reducidas a cinco preguntas: ¿Qué validez tienen las herramientas de pronóstico? ¿Podemos utilizar criterios pronósticos como motivo en la investigación? ¿Qué impacto tiene una puntuación pronóstica en la práctica clínica? ¿Cuál es la mejor manera de presentar los datos de supervivencia de los pacientes? ¿Cuál es la herramienta validada más fácil de usar? Después del análisis de una exhaustiva revisión bibliográfica las respuestas a estas preguntas con su nivel de certeza y grado de incertidumbre quedan reflejadas en el apartado “ bases teóricas”. Ildefonso Cejudo Díaz – Septiembre 2015 3 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 2. PLANTEAMIENTO DEL PROBLEMA El pronóstico en la actualidad es una exigencia por parte de los pacientes y familiares. Tal vez sea el alto grado de incertidumbre la causa de por qué el médico busca la mejor evidencia en la toma de decisiones y poder elegir las más correctas para ajustar las medidas diagnósticas y terapéuticas, acorde a la expectativa de supervivencia. Es evidente su alta repercusión sobre todos los protagonistas del proceso de la enfermedad y motivo de este trabajo. ¿Por qué es importante predecir supervivencia en Cuidados Paliativos? Permite la selección adecuada de pacientes en los diferentes programas y recursos. Ayuda a establecer el objetivo de los cuidados y el mejor lugar para llevarlos a cabo. Facilita la toma de decisiones tanto a los profesionales sanitarios como a los propios pacientes y a sus familias. Los pacientes y familiares quieren saber lo que pueden esperar durante la evolución de la enfermedad. Como primer paso, parece obvio identificar a los pacientes subsidiarios de cuidados paliativos y para ello utilizamos la herramienta NECPAL (18) (Apéndice 1). Conocemos que la inclusión de pacientes en un plan de atención paliativa puede mejorar los cuidados, evitar medidas agresivas de dudosa eficacia y disminuir el alto coste tanto en aspectos económicos como personales, facilita focalizar nuestros esfuerzos en el control de síntomas y evita ingresos hospitalarios innecesarios (19). Sabemos que la probabilidad de fallecimiento en hospital son menores entre los pacientes oncológicos con enfermedad avanzada que reciben un diagnóstico de situación terminal (20). Para incluir los pacientes en este estudio, previa identificación como NECPAL +, seguimos los criterios de “enfermedad avanzada” publicados como Golg Standards Framewock Prognosis, Edición 4ª, 2011 (21), para las distintas patologías. Ildefonso Cejudo Díaz – Septiembre 2015 4 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. OBJETIVOS 3. Objetivo General Identificar a los pacientes subsidiarios de cuidados paliativos que ingresan en nuestra Unidad de Hospitalización a Domicilio del Complejo Hospitalario Universitario de Ourense. Objetivos Específicos: Identificar a los pacientes oncológicos y no oncológicos en fases avanzadas de la enfermedad y establecer un índice pronostico de supervivencia. Establecer un nomograma pronóstico específico con las variables independientes, si las hubiere, derivadas de nuestro estudio. Para facilitar este punto incluimos en nuestra hoja de recolección de datos (Anexo I) algunas de las variables independientes, con valor pronóstico, comunicadas en otros estudios. Establecer el valor predictivo positivo y negativo, con su intervalo de confianza entre los distintos índices estudiados y el establecer sus diferencias. Ildefonso Cejudo Díaz – Septiembre 2015 5 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 4. BASES TEÓRICAS Cuando se formula una predicción clínica de supervivencia nos basamos fundamentalmente en la situación funcional, estableciendo una relación casi directa entre el grado de deterioro del estado funcional y la supervivencia a corto plazo. Esta situación conlleva un alto grado de incertidumbre y como consecuencia graves problemas durante el proceso de información y toma de decisiones. El moderno concepto de “trayectoria de muerte” hace más fácil de conceptualizar la predicción de supervivencia tanto en pacientes oncológicos como en los no oncológicos (Fig. 2) Figura 2 Trayectorias hasta la muerte Estas trayectorias nos invitan, a los profesionales en cuidados paliativos, a identificar cuando ocurre “la aceleración en el declinar irreversible” y diferenciar este momento de los acontecimientos agudos y reversibles. En la práctica clínica, al emitir un pronóstico, lo recomendable parece formular un pronóstico individualizado comenzando con un índice generalizado e ir modificándolo según las observaciones clínicas, valoración funcional, síntomas, datos analíticos y conocimiento de la trayectoria de la enfermedad. No olvidemos que la toma de decisiones clínicas no sólo depende del pronóstico sino de muchos otros factores, al fin y al cabo nuestros pacientes no sólo desean saber cuánto van a vivir sino cómo y qué les queda por vivir (48). Después de analizar la revisión bibliográfica exponemos, con su nivel de certeza y grado de incertidumbre, el resultado de los estudios publicados dirigidos a emitir un pronóstico, tanto en pacientes oncológicos como no oncológicos. 4.1 Predicción de la supervivencia en Pacientes Oncológicos. En la enfermedad oncológica terminal (expectativa de vida inferior a 6 meses), hoy sabemos que la histología del tumor no ejerce ninguna influencia en la supervivencia durante esta fase Ildefonso Cejudo Díaz – Septiembre 2015 6 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. de la enfermedad (65). Realizar un adecuado pronóstico de supervivencia, con el mínimo nivel de incertidumbre, se ha convertido en una necesidad. La enfermedad oncológica avanzada viene definida por la presencia de uno de los siguientes criterios: Diagnóstico confirmado de cáncer metastásico (estadio IV) y en algunos casos en estadio III, que presentan: escasa respuesta o existe alguna contraindicación de tratamiento específico, brote evolutivo en el transcurso de tratamiento o afectación metastásica de órganos vitales (SNV, hígado, pulmonar masivo, etc.). Deterioro funcional significativo Palliative Performance Status (<50%) (33) Síntomas persistentes mal controlados o refractarios a pesar de optimizar tratamiento específico. Las recomendaciones de la Asociación Europea de Cuidados Paliativos definen algunos parámetros a la luz de los estudios publicados (22) e intentan definir los parámetros, ya estudiados, con valor predictivo de supervivencia en el paciente en situación terminal y asignan grados de recomendación. Para su análisis, toda la información se ha agrupado en los siguientes apartados: - Impresión Clínica - Estado Funcional - Signos y Síntomas Clínicos - Datos Analíticos - Escalas pronosticas multidimensionales - Nomogramas Estos datos obtenidos de forma simple o combinada se utilizan en diferentes Unidades de Cuidados Paliativos (UCP), con la intención de disminuir el grado de incertidumbre, a la hora de emitir un pronóstico de supervivencia. 4.1.1. Impresión Clínica: El primer instrumento para definir el pronóstico es el juicio clínico pero con unas claras limitaciones, ya que el profesional muestra una gran tendencia a sobreestimar la supervivencia y a ser optimista en la transmisión del pronóstico, llegando en los estudios publicados a cifras en 5,3 veces la supervivencia real (23), depende en gran medida de la experiencia del profesional, conlleva un alto nivel de subjetividad y es irreproducible. Resulta de gran utilidad en los momentos próximos a la muerte y aumenta su valor predictivo cuando se utiliza en combinación con otros marcadores (24). Finalmente, en este apartado, resaltamos el hecho que eventos clínicos como una “hospitalización no programada”, en un paciente con cáncer avanzado, predice claramente una mediana de supervivencia menor de 6 meses (25) Ildefonso Cejudo Díaz – Septiembre 2015 7 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. La predicción clínica de supervivencia en una medida válida para obtener una evaluación general del pronóstico de los pacientes (grado A) pero está sujeta a una serie de factores que limitan su precisión. La impresión clínica no debería de utilizarse sola, sino junto a otros factores pronósticos (grado A) 4.1.2 Estado Funcional Ha sido y es la herramienta más utilizada. Ampliamente estudiado mediante distintas escalas utilizadas tanto en geriatría como en el mundo de los cuidados paliativos. La herramienta más popular en pacientes oncológicos es el Índice de Karnosky (27) (Apéndice 2), publicado en 1948 o el superponible Índice ECOG publicada en 1982 (28). (Apéndice 2). Los estudios de Latmon et al (29) indican que puntuaciones KPS inferiores 50 puntos se correlacionan con supervivencias inferiores a 6 semanas, para valores intermedios entre 60-70 la fiabilidad es baja y además las puntuaciones altas no garantizan una larga supervivencia En el paciente de edad avanzada, con cáncer, la utilización de escalas geriátricas puede ayudar a discriminar mejor a los pacientes susceptibles de tratamiento y los de menor supervivencia (29, 30). La medición del Índice de Barthel (31) (Apéndice 3) se ha generalizado en casi todas las unidades de enfermería tanto dentro como fuera del hospital y se considera una herramienta útil en pacientes subsidiarios de cuidados paliativos (32). El factor aislado que ha demostrado mayor capacidad predictiva en pacientes con cáncer es la escala Palliative Performance Status v2 (PPSv2) desarrollada en Canadá en 1990 (Apéndice 4), es una modificación del KPS con mejores resultados cuanto más avanzada está la enfermedad (33). Su utilidad para predecir la supervivencia ha sido comprobada en varios estudios realizados en pacientes hospitalizados y domiciliarios (22, 32, 33, 34). Como la predicción Clínica, la valoración funcional es más efectiva cuando se emplea de forma seriada y unida a otros factores pronósticos. Ha demostrado su validez en poblaciones sin Cáncer ( 35) 4.1.3 Síntomas Clínicos En una revisión sistemática realizada por Vigano et al, en el 2000 (36) encuentra que: KSP, y la presencia de deterioro cognitivo, pérdida de peso, disfagia, anorexia y disnea aparecen como predictores independientes de supervivencia en el paciente oncológico terminal. En la revisión sistemática de Maltoni et al (22), recomendaciones con sus niveles de evidencia respectivos: se establecieron las siguientes “Los clínicos pueden usar un número de signos y síntomas que han demostrado asociación con la esperanza de vida: el estado funcional (grado B), signos y síntomas del síndrome anorexiacaquexia asociado a cáncer (grado B), disnea (grado B) y deterioro cognitivo o delirium (grado B).” 4.1.4 Parámetros Bioquímicos Ildefonso Cejudo Díaz – Septiembre 2015 8 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. La bibliografía nos muestra un gran número de parámetros estudiados pero las recomendaciones del Comité Europeo (22), nos dice que: los clínicos pueden utilizar algunas variables de laboratorio que se relacionan o asocian a la esperanza de vida. A saber: Leucocitosis (grado B), Linfopenia (grado B) y proteína C reactiva (grado B) El trabajo publicado por Porta J y col (35), en 1994, encontraron que niveles plasmáticos de sodio, albúmina y proteínas totales eran capaces de clasificar adecuadamente al 84% de los pacientes que vivirían más o menos de 4 semanas. “La necesidad de una muestra de sangre debería valorarse sólo si se prevé algún beneficio clínico (grado D)” 4.1.5 Escalas pronósticas multidimensionales Palliative prognotic score (PaP) 1999 (37), (Apendice5) Pirovano, en 1999, publicó esta escala en donde incluía: la predicción clínica de supervivencia, KPS, anorexia, disnea, recuento leucocitario y porcentaje de linfocitos, para predecir la supervivencia a los 30 días. Estas seis variables resultaron predictores independientes de supervivencia. La Puntuación total varía de 0 a 17.5 puntos y divide a los pacientes en tres categorías pronósticas, según la probabilidad de supervivencia a los 30 días <30%, entre 30%-70% o > 70%. Estudios posteriores de Maltoni (38) y Glare (39) obtuvieron resultados similares al estudio original de Pirovano. “Aunque el PaP score mejora la predicción clínica, una de las limitaciones que se le achaca es el elevado peso que tiene la estimación clínica, que puntúa cerca del 50% del total del resultado. La escala no está diseñada para utilizarse en el carcinoma renal, mieloma múltiple u otras enfermedades hematológicas malignas y no se debe de utilizar en estos grupos” Más recientemente se desarrolla y se valida en 2011 la D-PaD (40), que incluye el delirium, mejorándose la capacidad discriminativa de la PaP original. Entre las recomendaciones del Comité Europeo recogidas en el trabajo de Maltoni et al (22) se hace referencia y resalta que: “Los clínicos pueden usar algunas escalas pronósticas fácilmente aplicables, para hacer una predicción rápida capaz de identificar clases de pacientes con diferencias significativas en la esperanza de vida (grado A). Por el momento el PaP, Palliative Prognostic Score, es el sistema más fácil de utilizar incluyendo muchos factores pronósticos (grado A)” Ildefonso Cejudo Díaz – Septiembre 2015 9 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. Palliative Prognostic Index (PPI), (Apéndice 7). El PPI, publicado en Japón en 1999, es útil para predecir una corta supervivencia en pacientes con cáncer avanzado en cuidados paliativos (41). Utiliza el PPS modificado de Karnofsky, la presencia de edema, disnea de reposo, delirium e ingesta oral . Cinco variables que resultaron predictores independientes de supervivencia. La escala predice la mortalidad en < 3 semanas, < 6 semanas o> 6 semanas. A primera vista, debido a que el PPI no hace referencia a la estimación clínica de supervivencia, parece ser más objetivo que el PaP score , sin embargo se requiere del juicio clínico para valorar si el delirium es producido por un fármaco y potencialmente reversible, debiéndose, en este caso excluir de la puntuación del delirium. “El PPI es el más adecuado para la predicción de supervivencia a las 3 semanas, pero es menos útil para pacientes con pronósticos más prolongados ya que en muchas situaciones clínicas, es de más utilidad saber si el paciente sobrevivirá durante semanas o meses, que saber si será entre 3 o 6 semanas.” Modelos Pronósticos. Development of Prognosis in Palliatice care Study (PiPs). Gwilliam et al (44) realizan en 2011 un estudio prospectivo observacional de cohortes multicéntrico a 1.018 pacientes de 18 servicios de cuidados paliativos del Reino Unido, desarrollando unos modelos de pronóstico (PiPs) capaces de identificar adecuadamente a los pacientes con pronóstico de vida de días, semanas, meses o años. El PiPsA (que incluye: diagnóstico, metástasis, síntomas, valoración mental, situación funcional y estado general de salud) proporciona una estimación del pronóstico que es, al menos, tan buena como una valoración multiprofesional de supervivencia. Aunque se han validado internamente, aún no se ha realizado la validación en otros estudios fuera del Reino Unido. Se puede accederse por internet y calcular su puntuación como un dato más a contrastar con la impresión clínica (http://www.pips.sgul.ac.uk/). Nomogramas pronósticos. En España el Dr. Alberto Alonso Babarro presentó en el 8º Congreso de la Asociación Europea de Cuidados Paliativos ( Lleida -7 Junio 2014) los resultados de un nomograma pronóstico previamente publicado por Feliu et al (42), desarrollado en el Hospital Universitario La Paz de Madrid en donde las variables utilizadas: ECOG, LDL, linfocitos, albúmina y tiempo desde el diagnóstico inicial, y estiman la probabilidad de supervivencia de los pacientes a los 15, 30 y 60 días en fase terminal de la enfermedad. Los resultados obtenidos son similares al PaPScore y concluye que la predicción puede no ser la adecuada hasta en 32% de los pacientes. 4.1.6. Comorbilidad. En los pacientes con cáncer la comorbilidad es frecuente y en algunos casos es más importante para determinar la supervivencia que la propia enfermedad (44). Podemos afirmar que la exis- Ildefonso Cejudo Díaz – Septiembre 2015 10 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. tencia de comorbilidad es el factor que más condiciona el tratamiento del cáncer en el anciano (45). En inglés, Charlson Comorbidity Index (46) (Apéndice 7), es un sistema de evaluación de la esperanza de vida a los diez años, en relación con la edad, en que se evalúan las comorbilidades del sujeto. Además de la edad, consta de 19 ítems, que si están presentes, se ha comprobado que influyen de una forma concreta en la esperanza de vida. Inicialmente adaptado para evaluar la supervivencia al año, se adaptó finalmente en su forma definitiva para supervivencia a los 10 años y por tanto queda excluido del estudio. Con lo expuesto con anterioridad y con el fin de disminuir la incertidumbre debemos de incorporar a nuestra práctica clínica la utilización de herramientas pronósticas. La elección de una u otra dependerá de nuestra experiencia, el medio donde trabajemos y de los objetivos que tengamos para la predicción de supervivencia. 4.2 Predicción de la supervivencia en Pacientes no Oncológicos. Según la OMS, las enfermedades crónicas fueron la causa del 60% de la mortalidad total en el año 2005 y estima que estas cifras llegarán al del 75% en el año 2020. La población de referencia del Complejo Hospitalario Universitario de Ourense es de 239.000 habitantes y muestra la tasa de envejecimiento más alta de Galicia. Los datos del 2012 señalan que un 29.5% de personas son mayores de 65 años, cifra estimada para Europa en el 2050 (48). Estos números reflejan que las insuficiencias orgánicas y las enfermedades neurodegenerativas crecen más que el cáncer como causa de mortalidad en una relación de 3:1 con una demanda creciente en cuidados paliativos. Hoy sabemos que el 60% de los pacientes oncológicos y el 30% de las insuficiencias orgánicas y enfermedades neurodegenerativas en fase avanzada son susceptibles de cuidados prestados por equipos específicos (49). La revisión realizada por Conventry et al (50) evalúa los estudios sobre predictores de supervivencia en pacientes mayores de 65 años con enfermedad terminal no maligna y concluyen que: Los modelos pronósticos en pacientes sin cáncer tienen bajo poder predictivo, en concordancia con el curso poco predecible de las enfermedades no malignas. La escala de CARING (51), aplicable a todo tipo de pacientes, trata de seleccionar a la población candidata a cuidados paliativos entre los pacientes que ingresan en el hospital y predice aceptablemente la mortalidad al año de ingreso, pero precisa validarse antes de proponer su aplicación en nuestro medio. Ildefonso Cejudo Díaz – Septiembre 2015 11 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. Para la inclusión, en este estudio, a los pacientes no oncológicos seguimos las recomendaciones publicadas en el Reino Unido como patrones de enfermedad avanzada) bajo el término de “Gold Standards Framework Prognostic” 4ª edición 2011 (21). En nuestra Unidad de Hospitalización a Domicilio (HADO) hemos revisado, estadísticamente, el número de pacientes paliativos no oncológicos en los últimos cinco años y como consecuencia del mismo, este estudio se quedará reducido a analizar los índices pronóstico de las patologías más prevalentes, es decir, insuficiencia cardiaca, enfermedad respiratoria crónica avanzada y demencia. 4.2.1 Insuficiencia cardíaca Las escalas aplicables en este tipo de patología van dirigidas a pacientes que muestre alguno de los siguientes indicadores: Disnea III-IV (NYHA) disnea de reposo a al mínimo esfuerzo Que el médico crea que le paciente está en su último año de vida Reingresos frecuentes por insuficiencia cardiaca Difícil control de síntomas físicos o psicológicos a pesar de tratamiento óptimo El Modelo pronóstico Seattle (Seattle Heart Failure Model) (52) aunque validado en cinco cohortes de pacientes procedentes de ensayos clínicos queda descartado de nuestro estudio al valorar la mortalidad a los 12, 24 y 36 meses dado que tratamos pacientes con menos supervivencia. Puede utilizarse una versión web disponible en http//deps.washinton.edu/shfm. El meta-análisis MAGGIC publicado en 2013 (53) por Pocock SJ et al, encuentra 13 variables independientes para predecir la mortalidad, pero como en el modelo de Seattle, con resultados similares. En nuestro estudio utilizaremos el Modelo de Riesgo Simple de Cuatro Factores. Development a Simple Four-Item Risk Score (STRS) (Apéndice 8), publicado por Huynh et al (54), basado en cuatro variables: nitrógeno ureico, tensión arterial, enfermedad arterial periférica y niveles de sodio. La presencia de tres o más factores está asociado a un pronóstico en la tasa de mortalidad a los 6 meses, con un valor predictivo positivo del 66.7% y negativo del 86.4% 4.2.2. Enfermedad Pulmonar crónica Avanzada. Incluimos en nuestro estudio pacientes que presenten dos de los siguientes indicadores de enfermedad avanzada: Enfermedad crónica severa definida con FEV1<30%. Reingresos frecuentes (>3 año) por exacerbaciones Oxigenoterapia a largo plazo Ildefonso Cejudo Díaz – Septiembre 2015 12 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. Disnea de mínimos esfuerzos/reposo Signos o síntomas de insuficiencia cardiaca derecha Anorexia, infecciones urinarias o respiratorias por germen resistente, depresión Tratamiento esteroideo > semana en el último año. En nuestro medio se utiliza de forma generalizada el Índice BODE (55) (Apéndice 9), publicado por Celli et al, en el 2004, estructurado bajo cuatro variables: Índice de masa corporal, disnea, FEV1 y distancia recorrida en 6 minutos, para llegar a definir cuatro estadios (0-3). En EPOC se ha validado con valores predictivos superiores al VEF1. En el estudio COCOMICS (56), al ajustar por edad el índice BODE, sus variantes (e-BODE y BODEx), muestran una discreta superioridad. En este estudio utilizaremos este índice o sus variantes. 4.2.3. Demencia Avanzada. Incluimos en este apartado a todos los pacientes, que independientemente de la etiología, presenten en el momento de su valoración dos indicadores de enfermedad avanzada. Valor igual o superior a 7 en la escala FAST (Functional Assement Staging) (57) (Apéndice 10) Tratamiento farmacológico no efectivo Dependencia funcional Disquinesias, problemas de movilidad y caídas. Disfagia Signos psiquiátricos (depresión, ansiedad, alucinaciones, psicosis. Complicaciones médicas graves que precisen tratamiento. (neumonía aspirativa, infecciones del tracto urinario superior, septicemia, ulceras de presión múltiples en estadio 3-4 o fiebre recurrente tras antibioterapia) La aparición de complicaciones médicas graves ligado a dificultad para tragar pronostica una mortalidad superior al 50% en los próximos 6 meses (58). Existen más recursos disponibles en la red, a los cuales se pueden acceder desde la siguiente dirección: http//prognosis.pallimed.org. Ildefonso Cejudo Díaz – Septiembre 2015 13 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 5. MARCO METODOLÓGICO 5.1 Revisión bibliográfica. Se ha realizado una revisión de los trabajos publicados en los últimos 20 años. Los términos de búsqueda han incluido distintas combinaciones de los siguientes términos: advanced cáncer/terminally ill/palliative care, prognosis/pronostic factor/pronostic tool y survival/survival estimates (60). La búsqueda se ha realizado en las bases de datos Medline, Cochrane Library y Guías de Práctica Clínica, limitándose a estudios en humanos y trabajos publicados en inglés o castellano con resumen disponible. También se han añadido los principales estudios mencionados en los artículos más relevantes. Inicialmente se encontraron 197 artículos y 17 revisiones sistémicas. De estos 19 hacían referencia a la predicción clínica en pacientes oncológicos y 14 incluían factores pronósticos en pacientes no oncológicos. Se revisaron las guías de práctica clínica de cuidados paliativos y las guías publicadas por la SEC, Guías de la práctica médica del SNS y SEPAR específicas en referencia ICC, demencia y EPOC. De especial relevancia, para este diseño, son las revisiones sistemáticas de de Vigano et al (59) 2000, Chow et al (7) 2008, Maltoni et al (22) 2005, Lau et al (14), Forcano y cols (60) 2015, meta análisis de Glare et al (24) 2003, y las guías específicas para pacientes no oncológicos (61-64) 5.2 Muestra, inclusión y exclusión: La muestra se extrae de los pacientes ingresados en nuestra unidad, de forma consecutiva, a partir del 1 de Enero del 2016. Durante el período de estudio los identificados NECPAL + y con criterios de enfermedad avanzada se consideran incluidos (cáncer/no cáncer) previa aceptación del consentimiento informado. Anexo III. En todos los pacientes se realizará un seguimiento hasta el momento del exitus, y de no ser así, por un periodo máximo de 24 meses. Se excluyen del estudio a pacientes con PSS>80%, en situación de agonía en los que la muerte es inminente y aquellos que se negaron a participar o perdidos durante el seguimiento. 5.3 Tipo de Estudio y contenido: Presentamos este proyecto como un estudio observacional, prospectivo, inicialmente en un único centro (idealmente extensible a todas las Unidades de Hospitalización a Domicilio y Unidades de Cuidados Paliativos de nuestra Comunidad). Los datos analíticos se extraen de la historia clínica (datos de antigüedad inferiores a 7 días) o de analítica específica si su estado clínico lo precisa en el momento del su inclusión o en la evolución durante el estudio. La puntuación NECPAL, hoja de recogida de datos clínicos, administrativos e índices pronósticos son completados por un facultativo en todos los pacientes el primer día de ingreso en nuestra unidad, (Anexo 1). Específicamente para: - Índice PaP: Registra la presencia o ausencia de disnea, anorexia, el estado funcional de Karnofsky (KPS), predicción clínica de la supervivencia (en base a la experiencia clínica del médico), contaje de leucocitosis, y el porcentaje de linfocitos. Las puntuaciones totales pueden variar de 0 a 17,5. Clasifica a los pacientes en tres grupos, cada uno con una probabilidad diferente de la supervivencia a los 30 días: el grupo A, > 70% (puntuación ≤5.5 ); grupo B del 30% al 70% (puntuación 5,6 a 11,0); grupo C <30% (puntuación> 11,0). Ildefonso Cejudo Díaz – Septiembre 2015 14 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. - Índice D-PaP es una versión revisada de la puntuación PaP original al que se ha añadido el síntoma de delirio. Éste, como otros síntomas, puede ser evaluados de diferentes maneras. En D-PPI se contará como ausente cuando no está presente o es secundario a una acción farmacológica de un solo medicamento y potencialmente reversible. De lo contrario, para DPAP, se evaluó como presente o ausente en la opinión del médico sin buscar la razón exacta. El total de la puntuación D-PAP oscila entre 0-19,5 y los pacientes son clasificados en tres grupos de acuerdo a probabilidad de supervivencia los 30 días: el grupo A, > 70% (puntuación ≤7.0); grupo B, entrel 30% -70% (puntuación 7,1-12,5); grupo C, <30% (puntuación> 12,5). - Índice PPS es una modificada de la escala funcional de Karnofsky en el que se incluye el estado evolutivo de la enfermedad, el nivel de autocuidados, valoración de la ingesta y nivel de conciencia. PPS clasifica en 11 categorías, desde sanos (100%) a la muerte (0%), y los pacientes se agrupan en 3 clases (10-20, 30-50, ≥60) con índices de evolución distintos. - Índice PPI identifica cinco variables (la ingesta oral, presencia o ausencia de edema, disnea en reposo, delirio y PPS) que son variables independientes, con valor pronóstico. La puntuación total PPI se calcula sumando las puntuaciones parciales, y varía de 0 a 15. Los pacientes se clasifican en tres grupos (grupo A, PPI ≤2.0; grupo B, PPI 2,1-4,0; grupo C, PPI> 4,0). - Modelo de riesgo simple de cuatro factores(STRS): un modelo basado en la identificación de cuatro variables independientes, con valor pronóstico: nitrógeno ureico, tensión arterial, enfermedad arterial periférica y niveles de sodio. La presencia de tres o más factores está asociado a un pronóstico de mortalidad a los 6 meses, con un valor predictivo positivo del 66.7% y negativo del 86.4% - Índice de BODE: Combina cuatro variables importantes en una sola puntuación: índice de masa corporal, obstrucción al flujo aéreo medido por el volumen espiratorio forzado en un segundo (FEV1), disnea medido por la a escala Medical Research Council (MMRC) modificada y capacidad de ejercicio medida por el test de la marcha en 6 minutos (TM6M). Cada componente se clasifica hasta una puntuación de 10. Las puntuaciones más altas indican un mayor riesgo. El índice BODE refleja el impacto del deterioro de origen pulmonar y extrapulmonar en el pronóstico y mortalidad en la EPOC. - Escala FAST: un sistema de siete fases que se basan en el nivel de función de la persona y en las actividades diarias. 5.4 El análisis estadístico: El análisis se realiza y se define tras la valoración de los resultados obtenidos con el asesoramiento de la Fundación Biomédica Galia Sur. Inicialmente previsto que: La comparación de medias de variables continuas se realiza con la <t> de Studen y el< χ²> para las variables categóricas. Se calculan las curvas y probabilidad de supervivencia mediante la metodología de Kaplan-Meier . La comparación entre diferentes categorías mediante la prueba el test de Log-Rank. La capacidad de discriminar los modelos de pronóstico se evalúa a través del Índice de Concordancia, Harrell C Index, que es la representación del área bajo la curva ROC y refleja una relación de concordancia entre lo predicho y observado. Un valor de IC de 0.5 indica ninguna capacidad de discriminación y un valor de 1,0 representa la discriminación perfecta. Los intervalos correspondientes al 95% de confianza (IC 95%) del C index, del rendimiento predictivo de los modelos de pronóstico serán obtenidos por “bootstrapping”. La sensibilidad, especificidad, valor predictivo positivo, valor predictivo negativo, precisión y IC 95% se calculan en dos momentos diferentes, a los 30 días y el momento del éxitus. Se aplica Ildefonso Cejudo Díaz – Septiembre 2015 15 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. la regresión multivariable de Cox para estimar los factores pronósticos y su relevancia, y si es posible establecer un nomograma pronóstico en nuestra población. Finalmente, los análisis estadísticos se realizan utilizando el software IMB SPSS v 22. Los valores de p de <0,05 serán considerados estadísticamente significativos. Ildefonso Cejudo Díaz – Septiembre 2015 16 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 6. LIMITACIONES 6.1 Limitaciones del estudio 6.6.1. Sesgos de selección Son consecuencia de los criterios de inclusión/exclusión utilizados en el estudio. La identificación de las personas en situación terminal que podrían requerir atención paliativa se llevará a cabo a través de la aplicación de la herramienta NECPAL. Dado que este cuestionario ha de realizarse por profesionales sanitarios, el principal sesgo que surge al respecto es “no cumplimentar” los datos, de modo que se perderían pacientes con necesidades paliativas que no se detecten como tales. 6.6.2 Sesgos de información Aquellos derivados de la metodología utilizada para la obtención de los datos y su registro. Un sesgo de este tipo está asociado a la metodología del registro de la información dada la diversidad de personas implicadas en la recogida y registro de los datos (9 profesionales de enfermería y 6 facultativos). Para tratar de minimizar este sesgo se recurre al empleo de escalas validadas y variables claramente definidas. Un segundo sesgo puede estar ligado a la subjetividad del personal sanitario participante. Este sesgo podría ser reducido con la participación de un segundo observador (el investigador principal) que completaría la información de forma aleatoria. Un tercer sesgo surge con la valoración de los síntomas por parte de la familia/cuidadores; esta valoración es clave en pacientes incapacitados para responder, pero la fiabilidad disminuye. El uso de escalas de aplicación rápida pretende reducir en lo posible el tiempo necesario para realizar el registro de la información; aunque la aplicación de estas escalas limita la cantidad de información que puede ser registrada, su rápida aplicación garantiza una mayor participación en el estudio por parte del personal sanitario, permitiendo incluir un mayor número de registros. 6.2. Aspectos éticos-legales La labor de investigación y todo procedimiento llevado a cabo a lo largo del proceso cumplirá los requisitos y condiciones éticas que implica a cualquier trabajo de investigación en humanos. 1) Confidencialidad de datos e información a) Se garantizará toda confidencialidad de información y datos conforme a la Ley Orgánica 15/1999, de 13 de diciembre, de Protección de Datos de Carácter Personal (LOPD) 2) Consentimiento Informado de participación en el proyecto Ildefonso Cejudo Díaz – Septiembre 2015 17 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. a) Se entregará al paciente un documento informativo (Anexo II) redactado en lenguaje no técnico y redactado de manera sencilla, en donde conste: los objetivos genéricos del estudio, su importancia para la investigación y el motivo por el que es necesaria su participación. Junto con dicho documento se entregará la hoja de Consentimiento Informado (Anexo III) que deberá cubrir y firmar para ser incluido en el estudio. Si el estado físico o psíquico de la persona seleccionada para la investigación le impidiese comprender la información y dar su consentimiento, el documento será entregado a la persona vinculada a él por razones familiares o de hecho (Consentimiento por Representación) 3) Aprobación del Comité Ético de Investigación Clínica (CEIC) a) Se solicitará autorización al CEIC y FBGS para la realización de este trabajo de investigación. 4) Archivo de la documentación del estudio a) La documentación del estudio será conservada por el investigador principal hasta la finalización del trabajo de investigación. Una vez finalizado será destruida. 5) Consideraciones éticas a) Se respetarán las normas éticas y legales aplicables, en particular la Declaración de Helsinki y el Convenio de Oviedo, y se seguirán las Normas de buena práctica de investigación humanos. 6) Conflictos de Intereses a) El Investigador principal declara no tener ningún conflicto de intereses. El estudio no recibe financiación por parte de Institutos y Entidades. Ildefonso Cejudo Díaz – Septiembre 2015 18 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 7. BIBLIOGRAFÍA 1. U.S. National Library of Medicine National Institutes of Health; Pub Med Gov. Available at http://www.ncbi.nlm.nih.gov/pubmed, accessed September 20, 2011. 2. Bennett M. Delivering research in end-of-lifecare: problems, pitfalls and future priorities. Palliat Med 2010;24:456–461. 3. Pirovano M, Maltoni M, Nanni O et al. A new Palliative Prognostic Score: a first step for the staging of terminally ill cancer patients. Italian multicenter study group on palliative care. J PainSymptom Manage 1999;17:231–239. 4. Maltoni M, Nanni O, Pirovano M et al. Successful validation of the Palliative Prognostic Score in terminally ill cancer patients. Italian multicenter study group on palliative care. J Pain Symptom Manage 1999;17:240 –247. 5 Morita T, Tsunoda J, Inoue S et al. The Palliative Prognostic Index: a scoring system for survival prediction of terminally ill cancer patients. Support Care Cancer 1999;7:128 –133. 6. Anderson F, Downing GM, Hill J et al. Palliative Performance Scale (PPS): a new tool. J Palliat Care 1996;12:5–11. 7. Lau F, Downing M, LesperanceMet al. Use of Palliative Performance Scale in end of life prognostication. J Palliat Med 2006;9:1066 –1075. 8 Suh SY, Choi YS, Shim JY et al. Construction of a new, Objective Prognostic Score for terminally ill cancer patients: a multicenter study. Support Care Cancer 2010;18:151–157. 9. Bruera E, Miller MJ, Kuehn N et al. Estimate of survival of patients admitted to a palliative care unit: a prospective study. J Pain Symptom Manage 1992;7:82– 86. 10. Yun YH, Heo DS, Heo BY et al. Development of Terminal Cancer Prognostic Score as an index in terminally ill cancer patients. Oncol Rep 2001;8: 795–800. 11. Chuang RB, Hu WY, Chiu TY et al. Prediction of survival in terminal patients in Taiwan: constructing a prognostic scale. J Pain Symptom Manage 2004;28:115–122. 12 Hyodo I, Morita T, Adachi I et al. Development of a predicting tool for survival of terminally ill cancer patients. Jpn J Clin Oncol 2010;40:442– 448. 13. Ohde S, Hayashi A, Takahasi O et al. A 2-week prognostic prediction model for terminal cancer patients in a palliative care unit at a Japanese general hospital. Palliat Med 2011;25:170 –176. 14. Chow E, Abdolell M, Panzarella T et al. Predictive model for survival in patients with advanced cancer. J Clin Oncol 2008;26:5863–5869. 15. Chiang JK, Lai NS, WangMHet al.Aproposed prognostic 7-day survival formula for patients with terminal cancer. BMC Public Health 2009;9:365. 16. Lingjun Z, Jing C, Jian L et al. Prediction of survival time in advanced cancer: a prognostic scale for Chinese patients. J Pain Symptom Manage 2009;38: 578–586. 17. Stevinson C, Preston N, Todd C. Cancer Experiences Collaborative (CECo). Defining priorities in prognostication research: results of a consensus. 18. Gómez-Batiste X, Martínez-Muñoz M, Blay C, Amblàs J, Vila L, Costa X, et al. Proyecto NECPAL CCOMS-ICO©: Identificación y Atención Integral-Integrada de Personas con Ildefonso Cejudo Díaz – Septiembre 2015 19 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. Enfermedades Crónicas Avanzadas en Servicios de Salud y Sociales. Centro colaborador de la OMS para Programas Públicos de Cuidados Paliativos. Institut Català d`Oncologia. Disponible en : http://ico.gencat.cat. Consultado Feb 2015. 19. Temel JS, Greer JA, Muzikansky A, Gallagher ER, Admane S, Jackson VA, Constance M. Dahlin CM, Craig D. Blinderman CD, Jacobsen J, Pirl WF, Billings JA, Lynch TJ. Early Palliative Care for Patients with Metastatic Non–Small-Cell Lung Cancer.N Engl J Med 2010; 363:733-742 20. Aabom B, Kragstrup J, Vondeling H, Bakketeig LS, Stovring H. Defining cancer patients as being in the terminal phase: who receives a. formal diagnosis and what are the effects? J Clin Oncol 2005; 23: 7411-6 21. Thomas k. Prognosis Indicator Guidance (GIG). 4th ed. The Gold Standards Framewock Centre in End of Life Care, http://goldstandardasframewock.org.uk. 22. Maltoni M, Caraceni A, Brunelli C, Broeckaert B, Christakis N,Eychmueller S, et al. Prognosis Factors in Advanced CancerPatients: Evidence-Based Clinical Recommendations-A Study bythe Steering Committee of the European Association for Pallia-tive Care. J Clin Oncol. 2005;23:6240-8. 23. Christakis NA, Lamont EB. Extent and determinants of error indoctor’ prognoses in terminally ill patients: prospective cohortstudy. BMJ. 2000;320:469-73. 24. Glare P, Virik K, Jones M, Hudson M, Eychmuller S, Simes J. A sys-tematic review of physicians_survival predictions in terminallyill cancer patients. BMJ. 2003;327:195-200. 25. Gabrielle B. Rocque, , Anne E. Barnett, PA, Lisa C. Illig, Jens C. Eickhoff, Howard H. Bailey, Toby C. Campbell, James A. Stewart, James F. Cleary. Inpatient Hospitalization of Oncology Patients: Are We Missing an Opportunity for End-of-Life Care?. J Oncol Pract 2013; 9:51-54. 26. Karnofsky DA, Abelman WH, Craver LF, Burchenal JH. The use ofnitrogen mustards in the palliative treatment of cancer. Cancer.1948;1:634-56. 27. Oken, M.M., Creech, R.H., Tormey, D.C., Horton, J., Davis, T.E., McFadden, E.T., Carbone, P.P.: Toxicity And Response Criteria Of The Eastern Cooperative Oncology Group. Am J Clin Oncol 5:649-55 28. Lamont EB, Christakis NA. Complexities in prognostication inadvancer cancer: to help them live their lives the way theywant to. JAMA. 2003;290:98-104. 29. Extermann M, Overcash J, Lyman G H, Parr J , Balducci. Comorbidity and functional status are independent in older cancer patients. JCO 1998; 16:1582-7 30. Monfardinis M, Ferrucci L, Fratino L, Del Lungo I, Serraino D, Zagonel V. Validation of a multidimensional evaluation scale for use in elderly cancer patients. Cancer 1996; 77:395-401. 31. Mahoney Fl, Barthel DW. Functional evaluation: the Barthel Index. Md Med J 1965; 14: 6165. 32. Bennett M, Ryall N. Using the modified Barthel index to estimate survival in cancer patients in hospice: observational study. BMJ 2000;321:1381 33. Virik K, Glare P. Validation of the palliative performance scale for inpatients admitted to a palliative care unitin Sydney, Australia. J Pain Symptom Manage 2002; 23: 455–7 (_) De Miguel Sanchez C, Elustondo SG, Estirado A, Sanchez FV, de la Rasilla Cooper CG, Romero AL, et al. Palliative performance status, heart rate and respiratory rate as predictive factors of survival time in terminally ill cancer patients. Journal of Pain & Symptom Management. 2006;31(6):485-92. Ildefonso Cejudo Díaz – Septiembre 2015 20 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 34.Vila Arias JM, Pereira Santelesforo S, Lopez Alvarez E, Mendez Muñoz M, Guzman Gutierrez J, Sanmartin Moreira J. Med Paliat 2012;19: 133-8. 35. Porta J, Palomar C, March J, Naudí C, Vi˜nas J, Nabal M. Paráme-tros biológicos de supervivencia en pacientes con neoplasias ensituación avanzada y terminal. Medicina Paliativa. 1994;1:31-7. 36. Vígano A, Dorgan M, Bruera E, Suarez-Almazor ME. The relativeaccuracy of clinical estimation of duration of life for patients with end of life cancer. Cancer. 1999;86:170-6. 37. Pirovano M, Mantoni M, Nanni O, Marinari M, Indelli M, Zari-netta G, et al., Italian Multicenter Study Group on PalliativeCare. A new palliative pronostic score: a first step for the sta-ging of terminally ill cáncer patients. J Pain Sympton Manage.1999;17:231-9. 38. Maltoni M, Nanni O, Pirovano M, Scarpi E, Indelli M, Martini C,et al., Italian Multicenter Study Group on Palliative Care. Suc-cessful validation of the palliative prognostic score in terminallyill patients. J Pain Sympton Manage. 1999;17:240-7. 39. Glare PA, Virik K. Independent prospective validation of thePaP score in terminally ill patients referred to a hospital-based palliative medicine consultation service. J Pain SymptomManage. 2001;22:891-8. 40. Scarpi E, Maltoni M, Miceli R, Mariani L, Caraceni A, Amadori D,et al. Survival Prediction for Terminally Ill Cancer Patients: Revision of the Palliative Prognostic Score with incorporation of Delirium. The Oncologist. 2011:1793-9. 41. Morita T, Tsunoda J, Inoue S, Chihara S. Improved accu-racy of physicians_survival prediction for terminally ill cancerpatients using the Palliative Prognosis Index. Palliat Med.2001;15:419-24. 42. Feliu J, Jiménez-Gordo AM, Madero R, Rodríguez-Aizcorbe JR,Espinosa E, Castro J, et al. Development and validation of aprognostic nomogram for terminally ill cancer patients. J Natl Cancer Inst. 2011;103:1613-20. 43. Gwilliam B, Keeley V, Todd C, Gittins M, Roberts C, Kelly L,et al. Development of Prognosis in Palliative care Study (PiP) predictor models to improve prognostication in advanced cancer: prospective cohort study. BMJ. 2011;343:d4920, doi:10.1136/bmj.d4920. 44. Satariano WA, Ragland DR. The effect of comorbidity on 3 year survival of women with primary breasy cáncer. Ann Intern Med 1994;120:104-10 45. Balducci L. New Paradigms for Treating Elderly Patients With Cancer: The Comprehensive Geriatric Assessment and Guidelines for Supportive Care. J Support Oncol 2003;1:30–37 46. Charlson ME, Pompei P, Ales KL, MacKenzie CR.: A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chronic Dis 1987; 40(5): 373-383. 47. Hartzband P, Groopman J. There is more to life than death. N Engl J Med 2012; 367:98798. 48. De Toro Santos M, Gil Rodriguez S, Benito Torres C, Rozas Lozano P. La organización de la asistencia sanitaria a pacientes crónicos con pluripatología: La experiencia de Ourense. Galicia Clin 2012;73 (sup) s20-s26. 49. McNamara B, Rosenwax LK, Holmam CD. A method for defining abd estimating the palliative care population. J Pain Symyom Manage 206;32:5-12 Ildefonso Cejudo Díaz – Septiembre 2015 21 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 50. Coventry PA, Grande GE, Richard DA, Todd CJ. Prediction of appropiate timing of palliatie care for older adults with non-malignat life- threatening disease: A systematic Review. Age Ageing 2005; 34:218-27. 51. Fischer SM, Gozansky WS, Sauaia A, Min SJ, Kutner JS, Kramer A. A practical tool to identify patients who may benefit from a palliative approach: the CARING criteria. J Pain Symptom Manage. 2006;31(4)285-92. 52. Levy WC, Mozaffarian D, T. Linker DT, Sutradhar SC,. Anker SD, Cropp AB, Anand I, Maggioni A, Burton P, Sullivan MD, Pitt B MD, Poole-Wilson PA,. Mann DL, Packer M,. The Seattle Heart Failure Model Prediction of Survival in Heart Failure. Circulation 2006;113;1424-33 53. Predicting survival in heart failure: a risk scorebased on 39 372 patients from 30 studies. Pocock SJ, Ariti CA, John J.V, Maggioni A, Køber L, Squire LB, Swedberg K, Dobson J, Poppe KK, Whalley GA,. Doughty RN, on behalf of the Meta-Analysis Global Group in Chronic Heart Failure (MAGGIC). Eur Heart J 2013;34:1404-13. 54. Huynh BC, Rovner A, Rich MW.Identification of Older Patients with Heart Failure Who May Be Candidates for Hospice Care: Development of a Simple Four-Item Risk Score.J Am Geriatr 2008;56:1111–15. 55. Celli BR, Claudia G. Cote CG, Jose M. Marin , Casanova C, Montes de Oca M, Reina A. Mendez RA, Pinto V, Cabral HJ. The Body-Mass Index, Airflow Obstruction, Dyspnea, and Exercise Capacity Index in Chronic Obstructive Pulmonary Disease. N Engl J Med 2004; 350:1005-1012 56. Marin JM, Alfageme I, Almagro P, Casanova C, Esteban C, Soler-Catalu˜na JJ, et al.Multicomponent indices to predict survival in COPD: The COCOMICS study. EurRespir J. 2013;42:323–32. 57. Reisberg B, Ferris SH, de Leon MJ, Crook T. The Global Deterioration Scale for assessment of primary degenerative dementia. Am J Psychiatry. 1982; 139:1136-9. 58. Mitchell S, Teno JM, Kiely DK, Shaffer ML, Jones RN, Prigerson HG, Volicer L, Givens J, Hamel MB. The Clinical course of advanced dementia. N Eng J Med 2009;361:1529-38. 59. Vígano A, Dorgan M, Buckingham J, Bruera E,Suarez-Almazor ME. Survival prediction in terminal cancer patients: a systematic review of the medical literature. Palliat Med. 2000;14:363-74. 60. Forcano M, Quilez N, Vial R, Solsona S, Gonzalez P. Predicción de supervivencia en el paciente con cáncer avanzado. Med Paliat 2015;22:106-16. 61. Grupo de Trabajo de la Guía de Práctica Clínica sobre CuidadosPaliativos. Guía de Práctica Clínica sobre Cuidados Paliativos.Madrid: Plan Nacional para el SNS del MSC. Agencia de Evaluación de Tecnologías Sanitarias del País Vasco; 2008. Guías de Práctica Clínica en el SNS: OSTEBA N◦2006/08. 62. Grupo de trabajo de la Guía de Práctica Clínica sobre la atención integral a las personas con enfermedad de Alzheimer y otras demencias. Guía de Práctica Clínica sobre la atención integral a las personas con enfermedad de Alzheimer y otras demencias. Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad, Política Social e Igualdad. Agència d’Informació, Avaluació i Qualitat en Salut de Cataluña; 2010. Guías de Práctica Clínica en el SNS: AIAQS Núm. 2009/07 Ildefonso Cejudo Díaz – Septiembre 2015 22 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 63. Guía de práctica clínica para el diagnóstico y tratamiento de pacientes con enfermedad pulmonar obstructiva crónica (EPOC)-Guía Española de la EPOC (GesEPOC). Arch Bronconeumol. 2012; 48(Supl 1):2-58 64. Adecuación en España a las recomendaciones terapéuticas de la guía de la ESC sobre insuficiencia cardiaca: ESC Heart Failure Long-term Registry. María G. Crespo-Leiroa, Javier Segovia-Cuberob , José González-Costelloc , Antoni Bayes-Genisd , Silvia López-Fernández , Eulalia Roigf , Marisa Sanz-Julveg , Carla Fernaández-Vivancosh , Manuel de Mora-Martı´ni , Jose´ Manuel Garcı´a-Pinillaj , Alfonso Varela-Romank , Luis Almenar-Bonetl , Antonio LaraPadrón, Luis de la Fuente-Galán y Juan Delgado-Jiménez , en nombre del equipo investigador del proyecto. Rev Esp Cardiol. 2015;68(9):785–793. 65. Reuben DB, Mor V, Hiris J. Clinical symptoms and length of survival in patients with terminal cancer. Arch Intern Med. 1988;148:1586-91. Ildefonso Cejudo Díaz – Septiembre 2015 23 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 8. APÉNDICES APÉNDICE 1 © INSTRUMENTO NECPAL CCOMS-ICO (Necesidades Paliativas) INSTRUMENTO PARA LA IDENTIFICACIÓN DE PERSONAS EN SITUACIÓN DE ENFERMEDAD AVANZADA – TERMINAL Y NECESIDAD DE ATENCIÓN PALIATIVA EN SERVICIOS DE SALUD Y SOCIALES © ¿Para qué sirve el instrumento NECPAL CCOMS-ICO ? − − − − − Se trata de una estrategia de identificación de enfermos que requieren medidas paliativas, especialmente en servicios generales (Atención Primaria, servicios hospitalarios convencionales, etc.) © La intención del instrumento NECPAL CCOMS-ICO es identificar enfermos que requieren medidas paliativas de cualquier tipo Una vez identificado el paciente, hay que iniciar un enfoque paliativo consistente en la aplicación de las recomendaciones que se explicitan en los 6 Pasos para una Atención Paliativa (ver más adelante) La identificación de esta situación no contraindica ni limita medidas de tratamiento específico de la enfermedad si están indicadas o pueden mejorar el estado o la calidad de vida de los enfermos Las medidas paliativas pueden ser implementadas por cualquier equipo en cualquier servicio de salud © ¿Para qué NO sirve el instrumento NECPAL CCOMS-ICO ? − − − − Para determinar el pronóstico ni la supervivencia Para contraindicar, necesariamente, la adopción de medidas de control de la enfermedad ni el tratamiento de procesos intercurrentes Para definir el criterio de intervención de equipos específicos de cuidados paliativos, intervención que, en todo caso, vendrá determinada por la complejidad del caso y de la intervención propuesta Para rechazar medidas terapéuticas curativas proporcionadas que puedan mejorar la calidad de vida © ¿A quién hay que administrar el instrumento NECPAL CCOMS-ICO ? A personas con enfermedades crónicas evolutivas avanzadas, con los diagnósticos y situaciones que a continuación se relacionan: - Paciente oncológico especialmente afectado por la enfermedad - Paciente con enfermedad pulmonar crónica especialmente afectado por la enfermedad - Paciente con enfermedad cardíaca crónica especialmente afectado por la enfermedad - Paciente con enfermedad neurológica crónica (incluyendo AVC, ELA, EM, Parkinson, enfermedad de motoneurona) especialmente afectado por la enfermedad - Paciente con enfermedad hepática crónica grave especialmente afectado por la enfermedad - Paciente con enfermedad renal crónica grave especialmente afectado por la enfermedad - Paciente con demencia especialmente afectado por la enfermedad - Paciente geriátrico que, a pesar de no padecer ninguna de las enfermedades antes citadas, está en situación de fragilidad particularmente avanzada - Paciente que, a pesar de no ser geriátrico ni sufrir ninguna de las enfermedades antes citadas, padece alguna otra enfermedad crónica, particularmente grave y avanzada - Paciente, que sin estar incluido en los grupos anteriores, últimamente ha precisado ser ingresado o atendido domiciliariamente con más intensidad de la esperable ¿Qué se considera una identificación positiva? Cualquier paciente con : - Pregunta Sorpresa (pregunta 1) con respuesta NEGATIVA, y - Al menos otra pregunta (2, 3 ó 4) con respuesta POSITIVA, de acuerdo con los criterios establecidos ¿Qué son los 6 Pasos para una Atención Paliativa? Son las recomendaciones básicas para la atención paliativa de los enfermos identificados, que se resumen en: 1. Identificar Necesidades Multidimensionales 2. Practicar un Modelo de Atención impecable 3. Elaborar un Plan Terapéutico Multidimensional y Sistemático (Cuadro de Cuidados) 4. Identificar valores y preferencias del enfermo: Ética Clínica y Planificación de Decisiones Anticipadas (Advance Care Planning) 5. Involucrar a la familia y al cuidador principal 6. Realizar gestión de caso, seguimiento, atenciones continuada y urgente, coordinación y acciones integradas de servicios Ildefonso Cejudo Díaz – Septiembre 2015 24 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. © INSTRUMENTO NECPAL CCOMS-ICO (Necesidades Paliativas) INSTRUMENTO PARA LA IDENTIFICACIÓN DE PERSONAS EN SITUACIÓN DE ENFERMEDAD AVANZADA – TERMINAL Y NECESIDAD DE ATENCIÓN PALIATIVA EN SERVICIOS DE SALUD Y SOCIALES 1 LA PREGUNTA SORPRESA – una pregunta intuitiva que integra comorbilidad, aspectos sociales y otros factores ¿Le sorprendería que este paciente muriese en los próximos 12 meses NO SI 2. ELECCIÓN / DEMANDA O NECESIDAD – explore si alguna de las siguientes dos preguntas es afirmativa Elección / demanda: ¿el paciente con enfermedad avanzada o su cuidador principal han solicitado, explícita o implícitamente, la realización de tratamientos paliativos / de confort de forma exclusiva, proponen limitación del esfuerzo terapéutico o rechazan tratamientos específicos o con finalidad curativa? Necesidad: ¿considera que este paciente requiere actualmente medidas paliativas o tratamientos paliativos? NO SI NO SI 3. INDICADORES CLÍNICOS GENERALES DE SEVERIDAD Y PROGRESIÓN – explore la presencia de cualquier de los siguientes criterios de severidad y fragilidad extrema Marcadores nutricionales, cualquiera de los siguientes, en los últimos 6 meses: Severidad: albúmina sérica < 2.5 g/dl, no relacionada con descompensación aguda Progresión: pérdida de peso > 10% Impresión clínica de deterioro nutricional o ponderal sostenido, intenso / severo, NO SI NO SI NO SI NO SI NO SI NO SI progresivo, irreversible y no relacionado con proceso intercurrente Marcadores funcionales, cualquiera de los siguientes, en los últimos 6 meses: Severidad: dependencia funcional grave establecida (Barthel < 25, ECOG > 2 ó Karnofsky < 50%) Progresión: pérdida de 2 o más ABVD (actividades básicas de la vida diaria) a pesar de intervención terapéutica adecuada Impresión clínica de deterioro funcional sostenido, intenso / severo, progresivo, irreversible y no relacionado con proceso intercurrente Otros marcadores de severidad y fragilidad extrema, al menos 2 de los siguientes, en los últimos 6 meses: Úlceras por decúbito persistentes (estadio III – IV) Infecciones con repercusión sistémica de repetición (> 1) Síndrome confusional agudo Disfagia persistente Caídas (> 2) Presencia de distress emocional con síntomas psicológicos sostenidos, intensos/severos, progresivos y no relacionados con proceso intercurrente agudo Factores adicionales de uso de recursos, cualquiera de los siguientes: 2 ó más ingresos urgentes (no programados) en centros hospitalarios o sociosanitarios por enfermedad crónica en el último año Necesidad de cuidados complejos / intensos continuados, bien sea en una institución o en domicilio Comorbilidad: ≥ 2 patologías concomitantes Ildefonso Cejudo Díaz – Septiembre 2015 25 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. 4. INDICADORES CLÍNICOS ESPECÍFICOS DE SEVERIDAD Y PROGRESIÓN POR PATOLOGÍAS – explore la presencia de criterios objetivos de mal pronóstico para las siguientes patologías selecciónadas ENFERMEDAD ONCOLÓGICA (sólo requiere la presencia de un criterio) NO SI Diagnóstico confirmado de cáncer metastásico (estadio IV) y en algunos casos –como en las neoplasias de pulmón, páncreas, gástrica y esofágica- también en estadio III, que presenten: escasa respuesta o contraindicación de tratamiento específico, brote evolutivo en transcurso de tratamiento o afectación metastásica de órganos vitales (SNC, hígado, pulmonar masiva, etc.) Deterioro funcional significativo (Palliative Performance Status (PPS) < 50%) Síntomas persistentes mal controlados o refractarios, a pesar de optimizar tratamiento específico ENFERMEDAD PULMONAR CRÓNICA (presencia de dos o mas de los NO SI siguientes criteros): Disnea de reposo o de mínimos esfuerzos entre exacerbaciones Síntomas físicos o psicológicos de difícil manejo, a pesar de tratamiento óptimo bien tolerado En caso de disponer de pruebas funcionales respiratorias (con advertencia sobre la calidad de las pruebas), criterios de obstrucción severa: FEV1 < 30% o criterios de déficit restrictivo severo: CV forzada < 40% / DLCO < 40% En caso de disponer de gasometría arterial basal, cumplimiento de criterios de oxigenoterapia domiciliaria o estar actualmente realizando este tratamiento en casa Insuficiencia cardíaca sintomática asociada Ingresos hospitalarios recurrentes (> 3 ingresos en 12 meses por exacerbaciones de EPOC). ENFERMEDAD CARDÍACA CRÓNICA (presencia de dos o más de los NO siguientes criterios): Insuficiencia cardíaca NYHA estadio III ó IV, enfermedad valvular severa o enfermedad coronaria extensa no SI revascularizable Disnea o angina de reposo o a mínimos esfuerzos Síntomas físicos o psicológicos de difícil manejo, a pesar de tratamiento óptimo bien tolerado En caso de disponer de ecocardiografía: fracción de eyección severamente deprimida (< 30%) o HTAP severa (PAPs > 60 mmHg) Insuficiencia renal asociada (FG < 30 l/min) Ingresos hospitalarios con síntomas de insuficiencia cardíaca /cardiopatía isquémica, recurrentes (> 3 último año) ENFERMEDADES NEUROLÓGICAS CRÓNICAS (1): AVC (solo requiere la NO SI presencia de un criterio): Durante la fase aguda y subaguda (< 3 meses post-AVC): estado vegetativo persistente o de mínima consciencia > 3 días Durante la fase crónica (> 3 meses post-AVC): complicaciones médicas repetidas (neumonía por aspiración, a pesar de medidas antidisfagia), infección urinaria de vías altas (pielonefritis) de repetición (>1), fiebre recurrente a pesar de antibióticos (fiebre persistente post > 1 semana de ATB), úlceras per decúbito estadio 3-4 refractarias o demencia con criterios de severidad postAVC ENFERMEDADES NEUROLÓGICAS CRÓNICAS (2): ELA Y ENFERMEDADES DE MOTONEURONA, ESCLEROSIS MÚLTIPLE Y NO SI PARKINSON (presencia de dos o más de los siguientes criterios) Deterioro progresivo de la función física y / o cognitiva, a pesar de tratamiento óptimo Síntomas complejos y difíciles de controlar Problemas en el habla / aumento de dificultad para comunicarse Disfagia progresiva Neumonía por aspiración recurrente, disnea o insuficiencia respiratoria ENFERMEDAD HEPÁTICA CRÓNICA GRAVE (sólo requiere la presencia NO SI de un criterio) Cirrosis avanzada: estadio Child C (determinado en ausencia de complicaciones o habiéndolas tratado y optimizado el tratamiento), puntuación de MELD-Na > 30 o con una o más de las siguientes complicaciones médicas: ascitis refractaria, síndrome hepato-renal o hemorragia digestiva alta por hipertensión portal persistente con fracaso al tratamiento farmacológico y endoscópico y no candidato a TIPS, en pacientes no candidatos a trasplante Carcinoma hepatocelular: presente, en estadio C o D (BCLC) ENFERMEDAD RENAL CRÓNICA GRAVE (solo requiere la presencia de NO un criterio) Insuficiencia renal grave (FG < 15) en pacientes no candidatos a tratamiento sustitutivo y / o trasplante SI DEMENCIA (presencia de dos o más de los siguientes criterios) SI NO Criterios de severidad : incapacidad para vestirse, lavarse o comer sin asistencia (GDS/FAST 6c), aparición de incontinencia doble (GDS/FAST 6d-e) o incapacidad de hablar o comunicarse con sentido -6 o menos palabras inteligibles- (GDS/FAST 7) Criterios de progresión: pérdida de 2 o más ABVD (actividades básicas de la vida diaria ) en los últimos 6 meses, a pesar de intervención terapéutica adecuada (no valorable en situación hiperaguda por proceso intercurrente) o aparición de dificultad para tragar, o negativa a comer, en pacientes que no recibirán nutrición enteral o parenteral Criterio de uso de recursos: múltiples ingresos (> 3 en 12 meses, por procesos intercurrentes -neumonía aspirativa, pielonefritis, septicemia, etc.- que condicionen deterioro funcional y/o cognitivo) Ildefonso Cejudo Díaz – Septiembre 2015 26 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. APÉNDICE 2 KPS ECOG Condición 100 Normal. 90 Síntomas mínimos 80 Síntomas moderados, actividad normal 70 Actividad disminuida, autocuidado normal 60 Ayuda ocasional para autocuidado 50 Ayuda constante, asistencia médica frecuente 40 Ayuda y Asistencia médica 30 Incapacidad grave, hospitalización habitual 20 Hospitalizado y con tratamiento de soporte 10 Premorten 0 Muerto Condición Equivalencia KPS 0 Asintomático, actividad normal 100 1 Sintomático, puede deambular 80-90 2 Encamado < 50 % día, asistencia mínima 60-70 3 Encamado > 50 % día, asistencia notable 40-50 4 Encamado todo el día, gravemente limitado 20-30 5 Fallecido 10-0 Ildefonso Cejudo Díaz – Septiembre 2015 27 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. ESCALAS DE RENDIMIENTO: KARKOFSKY Y ECOG PUNTUACIONES Karnofsky Grado Karnofsky Estado ECOG Grado ECOG Estado Totalmente activo, capaz de Normales, no hay quejas 100 0 llevar a cabo todos los resultados pre-enfermedad sin restricción Restringido en la actividad Capaz de realizar actividades normales. Signos o síntomas de la enfermedad de menor importancia física extenuante, pero ambulatorio y capaz de llevar a 90 1 cabo el trabajo de una luz o de naturaleza sedentaria, por ejemplo, el trabajo de casa de la luz, el trabajo de oficina Restringido en la actividad La actividad esfuerzo normal con física extenuante, pero ambulatorio y capaz de llevar a 80 1 cabo el trabajo de una luz o de naturaleza sedentaria, por ejemplo, el trabajo de casa de la luz, el trabajo de oficina Ambulatorio y capaz de todo El cuidado de uno mismo. Incapaz de continuar la actividad normal o para hacer el trabajo activo 70 2 autocuidado, pero incapaz de llevar a cabo cualquier actividad de trabajo. Hasta y alrededor de más de 50% de las horas de vigilia Ambulatorio y capaz de todo Requiere asistencia ocasional, pero capaz de cuidar de la 60 2 mayoría de sus necesidades autocuidado, pero incapaz de llevar a cabo cualquier actividad de trabajo. Hasta y alrededor de más de 50% de las horas de vigilia Requiere ayuda considerable y atención médica frecuente Desactivado. Requiere cuidados y asistencia especiales Ildefonso Cejudo Díaz – Septiembre 2015 50 3 Capaz de autocuidado sólo limitada, confinada a la cama o una silla más del 50% de las horas de vigilia Capaz de autocuidado sólo 40 3 limitada, confinada a la cama o una silla más del 50% de las horas de vigilia 28 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. Karnofsky Estado Gravemente discapacitados.Hospitalización indicado aunque nonimminent muerte Muy enfermo. Hospitalización necesaria. Tratamiento de Karnofsky Grado 30 ECOG Grado 4 Fallecido Ildefonso Cejudo Díaz – Septiembre 2015 Completamente desactivada. No se puede realizar en cualquier autocuidado. Totalmente confinado a la cama o silla Completamente desactivada. No 20 4 soporte activo necesario Moribundo ECOG Estado se puede realizar en cualquier autocuidado. Totalmente confinado a la cama o silla 10 4 0 5 Completamente desactivada. No se puede realizar en cualquier autocuidado. Totalmente confinado a la cama o silla Fallecido 29 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. APÉNDICE 3 Índice Barthel para Actividades de la Vida Diaria (AVD) ACTIVIDAD PUNTOS Alimentación Independiente Necesita ayuda Dependiente 2 1 0 Arreglarse Independiente Dependiente 1 0 Intestinos Totalmente continente Accidente ocasional Incontinente 2 1 0 Vejiga Totalmente continente Accidente ocasional Incontinente 2 1 0 Vestimenta Independiente Necesita ayuda Dependiente 2 1 0 Transferencia silla/cama Independiente Ayuda mínima Capaz de levantarse Dependiente 3 2 1 0 Ir la retrete Independiente Necesita ayuda Dependiente 2 1 0 Movilidad Caminar independiente Camina con ayuda de una persona Independiente en silla de ruedas Inmóvil 3 2 1 0 Escalera Independiente Necesita ayuda Incapaz 2 1 0 Baño / lavabo Independiente Dependiente 1 0 Total Ildefonso Cejudo Díaz – Septiembre 2015 30 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. APÉNDICE 4 ESCALA FUNCIONAL PALIATIVA PALIATIVE PERFORMANCE SCALE PPS % Deambulación 100 Completa 90 Completa 80 Completa 70 Reducida 60 Reducida 50 Vida principalmente de cama/sillón 40 Pasa la mayor parte del tiempo en cama 30 Encamado 20 Encamado 10 Encamado 0 Exitus Actividad evidencia de la enfermedad Actividad normal Sin evidencia de enfermedad Actividad normal Alguna evidencia de enfermedad Actividad normal con esfuerzo Alguna evidencia de enfermedad Incapaz de realizar actividad laboral normal Alguna evidencia de enfermedad Incapaz de realizar tareas del hogar Enfermedad significativa Incapaz para realizar cualquier tipo dee trabajo Enfermedad extensa Incapaz para realizar cualquier tipo de trabajo Enfermedad extensa Incapaz para realizar cualquier tipo de trabajo Enfermedad extensa Incapaz para realizar cualquier tipo de trabajo Enfermedad extensa Incapaz para realizar cualquier tipo de trabajo Enfermedad extensa Ildefonso Cejudo Díaz – Septiembre 2015 Autocuidado Ingesta Nivel de conciencia Completo Normal Normal Completo Normal o reducida Normal Completo Normal o reducida Normal Completo Normal o reducida Normal Precisa asistencia ocasional Normal o reducida Normal o síndrome confusional Precisa considerable asistencia Normal o reducida Normal o síndrome confusional Precisa ayuda para casi todas las actividades Normal o reducida Normal o somnoliento o síndrome confusional Totalmente dependiente Reducida Normal o somnoliento o síndrome confusional Totalmente dependiente Capaz sólo de beber a sorbos Normal o somnoliento o síndrome confusional Totalmente dependiente Sólo cuidados de la boca Somnoliento o coma 31 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. APÉNDICE 5 VALORACIÓN DE LAS PUNTUACIONES PARCIALES PARA LAS CATEGORÍAS DEL PaP SCORE Disnea No SI Anorexia No Si Índice de Karnofky ≥ 50 30-40 10-20 Estimación clínica de supervivencia (semanas) > 12 11-12 9-10 7-8 5-6 3-4 1-2 Leucocitos Normal 4800-8500 cel/l Alto 8501-11000 cel/l Muy alto Porcentaje de Linfocitos Normal 20-40% Alto 12-19% Muy alto 0-11% 0 1 0 1,5 0 0 2,5 0 2 2,5 2,5 4,5 6 8,5 0 0,5 1,5 0 1 2,5 Teniendo en cuentas las puntuaciones, la probabilidad de superviviencia a lo 30 días es la siguiente: PaP 0 – 5.5 puntos: probabilidad > 70% de supervivencia a lo 30 días PaP 5.6 – 11 puntos: probabilidad entre 30 – 70% de supervivencia a los 30 días PaP 11.5 – 17.5 puntos: probabilidad < 30% de supervivencia a los 30 días Ildefonso Cejudo Díaz – Septiembre 2015 32 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. APÉNDICE 6 PPI SCORRE Valoración de las puntuaciones para las categorías del PPI score Palliative Performance status (PPS) 10-20 4 30-50 2,5 ≥ 60 0 Síntomas clínicos Vía oral libre Normal 0 Moderadamente reducida 1 Severamente reducida Edemas 2,5 1 Disnea de reposo 3,5 Delirium 4,5 Teniendo en cuenta las puntuaciones: PPI > 6 puntos: Predicción de superviviencia de tres semanas PPI < 6 puntos: Predicción de supervivencia de seis semanas Ildefonso Cejudo Díaz – Septiembre 2015 33 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. APÉNDICE 7 Indice de Comorbilidad de Charlson (CCI) Estado del enfermo SI NO Infarto de miocardio Insuficiencia cardiaca congestiva Enfermedad vascular periférica Enfermedad cerebrovascular Demencia Enfermedad Pulmonar Crónica Patología del tejido Conectivo Enfermedad ulcerosa Patología hepática ligera Patología hepática moderada o grave Diabetes Diabetes con lesión orgánica Hemiplejía Patología renal (moderada o grave) Neoplasias Leucemias Linfomas malignos Metástasis Sólida SIDA Puntuación CCI Supervivencia estimada a los 10 años % En inglés, Charlson Comorbidity Index, es un sistema de evaluación de la esperanza de vida a los diez años, en dependencia de la edad en que se evalúa, y de las comorbilidades del sujeto. Además de la edad, consta de 19 items, que si están presentes, se ha comprobado que influyen de una forma concreta en la esperanza de vida del sujeto. Inicialmente adaptado para evaluar la supervivencia al año, se adaptó finalmente en su forma definitiva para supervivencia a los 10 años. Se ha utilizado para otros muchos propósitos, entre ellos al cálculo de costos a causa del padecimiento de alguna enfermedad crónica en enfermos de Atención Primaria. Referencias: Charlson ME, Pompei P, Ales KL, MacKenzie CR.: A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chronic Dis 1987; 40(5): 373-383 Charlson ME, Charlson RE, Paterson JC, et al.: The Charlson comorbidity index is adapted to predict costs of chronic disease in primare care patients. J Clin Epidemiol 2008; 61(12): 1234-1240 Ildefonso Cejudo Díaz – Septiembre 2015 34 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. APÉNDICE 8 Independent Predictors of 6-Month Mortality Four –Item Risk Score (STRS) Predictor Serum urea nitrogen, mg/dl ≥ 30 < 30 Sytolic blood pressure, mmHg <120 ≥ 120 Peripheral arterial disease Present Absent Serum sodium, mEq/l < 135 ≥ 135 Ildefonso Cejudo Díaz – Septiembre 2015 35 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. APÉNDICE 9 ESCALA DE BODE FEV1 % Predicted After Bronchodialator >= 65% (0 points) 50-64% (1 point) 36-49% (2 points) <= 35% (3 points) 6 Minute Walk Distance >= 350 Meters (0 points) 250-349 Meters (1 point) 150-249 Meters (2 points) <= 149 Meters (3 points) MMRC Dyspnea Scale (4 is worst) MMRC 0: Dyspneic on strenuous excercise (0 points) MMRC 1: Dyspneic on walking a slight hill (0 points) MMRC 2: Dyspneic on walking level ground; must stop occasionally due to breathlessness (1 point) MMRC 3: Must stop for breathlessness after walking 100 yards or after a few minutes (2 points) MMRC 4: Cannot leave house; breathless on dressing/undressing (3 points) Body Mass Index > 21 (0 points) <= 21 (1 point) Ildefonso Cejudo Díaz – Septiembre 2015 36 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. APÉNDICE 10 ESCALA DE DETERIORO GLOBAL (GDS-FAST) Estadío GDS 1. Ausencia de Déficit cognitivo Fase Clínica Normal MEC: 30-35 Características FAST Ausencia de déficit funcionales objetivos o subjetivos. GDS 2. Déficit cognitivo muy leve Normal para su edad. lvido MEC: 25-30 Déficit funcional subjetivo GDS 3. Déficit cognitivo leve Deterioro límite MEC: 20-27 Déficit en tareas ocupacionales y sociales complejas y que generalmente lo observan familiares y amigos GDS 4. Déficit cognitivo moderado Enfermedad de Alzheimer leve MEC: 16-23 Déficits observables en tareas complejas como el control de los aspectos económicos, personales o planificación de comidas cuando hay invitados GDS 5. Déficit cognitivo moderadamente grave Enfermedad de Alzheimer moderada MEC: 10-19 Decremento de la habilidad en escoger la ropa adecuada en cada estación del año o según las ocasiones Enfermedad de Alzheimer moderadamen te grave MEC: 0-12 Decremento en la habilidad para vestirse, bañarse y lavarse; específicamente, pueden identificarse 5 subestadios siguientes: a) disminución de la habilidad de vestirse solo b) disminución de la habilidad para bañarse solo c) disminución de la habilidad para lavarse y arreglarse solo d) disminución de la continencia urinaria e)disminución de la continencia fecal Enfermedad de Alzheimer grave MEC: 0 Pérdida del habla y la capacidad motora Se especifican 6 subestadios: a) capacidad de habla limitada aproximadamente a 6 palabras b) capacidad de habla limitada a una única palabra c) pérdida de la capacidad para caminar solo sin ayuda d) pérdida de la capacidad para sentarse y levantarse sin ayuda e) pérdida de la capacidad para sonreir f) pérdida de la capacidad para mantener la cabeza erguida GDS 6. Déficit cognitivo grave GDS 7. Déficit cognitivo muy grave Ildefonso Cejudo Díaz – Septiembre 2015 Comentario No hay deterioro cognitivo subjetivo ni objetivo Quejas de perdida de memoria en ubicación de objetos, nombres de personas, citas, etc. No se objetiva déficit en el examen clínico ni en su medio laboral o situaciones sociales. Hay pleno conocimiento y valoración de la sintomatología Primeros defectos claros. Manifestación en una o más de estas áreas: • Haberse perdido en un lugar no familiar • Evidencia de rendimiento laboral pobre • Dificultad para recordar palabras y nombres • tras la lectura retiene escaso material • olvida la ubicación, pierde o coloca erróneamente objetos de valor • escasa capacidad para recordar a personas nuevas que ha conocido El déficit de concentración es evidente para el clínico en una entrevista exhaustiva. La negación como mecanismo de defensa ,o el desconocimiento de los defectos, empieza a manifestarse. Los síntomas se acompañan de ansiedad leve moderada Defectos manifiestos en: • olvido de hechos cotidianos o recientes • déficit en el recuerdo de su historia personal • dificultad de concentración evidente en operaciones de resta de 7 en 7. • incapacidad para planificar viajes, finanzas o actividades complejas Frecuentemente no hay defectos en: • orientación en tiempo y persona • reconocimiento de caras y personas familiares • capacidad de viajar a lugares conocidos Labilidad afectiva Mecanismo de negación domina el cuadro Necesita asistencia en determinadas tareas, no en el aseo ni en la comida, pero sí para elegir su ropa Es incapaz de recordar aspectos importantes de su vida cotidiana (dirección, teléfono, nombres de familiares) Es frecuente cierta desorientación en tiempo o en lugar Dificultad para contar en orden inverso desde 40 de 4 en 4, o desde 20 de 2 en 2 Sabe su nombre y generalmente el de su esposa e hijos Olvida a veces el nombre de su esposa de quien depende para vivir Retiene algunos datos del pasado Desorientación temporo espacial Dificultad para contar de 10 en 10 en orden inverso o directo Puede necesitar asistencia para actividades de la vida diaria Puede presentar incontinencia Recuerda su nombre y diferencia los familiares de los desconocidos Ritmo diurno frecuentemente alterado Presenta cambios de la personalidad y la afectividad (delirio, síntomas obsesivos, ansiedad, agitación o agresividad y abulia cognoscitiva) Pérdida progresiva de todas las capacidades verbales Incontinencia urinaria Necesidad de asistencia a la higiene personal y alimentación Pérdida de funciones psicomotoras como la deambulación Con frecuencia se observan signos neurológicos 37 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. Rúa Ramón Puga 52-54. 32005, Ourense Teléfonos de contacto: Ourense: 988 385500 Verín: 988 413636 Barco: 988 339000 SERVICIO DE HOSPITALIZACIÓN A DOMICILIO ANEXO I - HOJA DE RECOGIDA DE DATOS VARIABLES Sexo: Varón Procedencia: ……………….. Mujer Oncológico Deterioro cognitivo Pérdida de peso Anorexia Disnea de reposo Disfagia Recuento leucocitario Porcentaje de linfocitos Presencia de edema Delirium Ingesta oral LDH Índice ECOG Albúmina Índice de Barthel Tiempo desde el diagnóstico inicial (TDx) Palliative Peformance Status v2 (PPS) Indice de masa corporal (IMC) Palliative prognotic score (PaP) FEV1 Palliative Prognostic Index (PPI) Distancia recorrida en 6 minutos (TM6M) MMRC (Modified Medical Research Council dyspnea Scale) Modelo de Riesgo Simple de Cuatro Factores Índice Karnofsky FAST (Functional Assement Staging) Edad.: ……… Índice BODE ESCALAS Indice de Karnosky _______ Palliative Prognostic Index (PPI) _______ Indice ECOG _______ Modelo Riesgo Simple de Cuatro Factores _______ Índice de Barthel _______ Índice BODE _______ Palliative Peformance Status v2 (PPS) _______ FAST (Functional Assement Staging) _______ Palliative prognotic score (PaP) _______ dyspnea Scale) MMRC (Modified Medical Research Council _______ ABREVIATURAS NECPAL PPS UCP KPS ECOG PPS PaPS PPI PiPs BODE FAST Necesidad de Cuidados Paliativos Palliative Performance Status Unidades de Cuidados Paliativos Indice de Karnosky Eastern Cooperative Oncology Group Palliative Peformance Statu Palliative prognotic score Palliative Prognostic Index Development of Prognosis in Palliatice care Study Body-Mass Index, Airflow Obstruction, Dyspnea, and Exercise Capacity Index in Chronic Obstructive Pulmonary Functional Assement StagingDisease Ildefonso Cejudo Díaz – Septiembre 2015 SEC SNS SEPAR ICC EPOC FEV1 MRC TM6M MMRC IMC Sociedad Española de Cardiología Servicio Nacional de Salud Sociedad Española de Neumología y Cirugía Torácica Insuficiencia Cardiaca Congestiva Enfermedad Pulmonar Obstructiva Crónica Volumen de aire que se expulsa durante el Primer segundo de la Espiración Forzada Medical Research Council Test de la marcha en 6 minutos Modified Medical Research Council dyspnea Scale Índice de Masa Corporal Modelo de Riesgo Simple de Cuatro Factores 38 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. ANEXO II HOJA DE INFORMACIÓN AL PARTICIPANTE EN UN ESTUDIO DE INVESTIGACIÓN TÍTULO: Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronostico de supervivencia. SERVICIO DE HOSPITALIZACIÓN A DOMICILIO DE OURENSE INVESTIGADOR: Ildefonso Cejudo Día. Coordinador de HADO en el Complejo Hospitalario Universitario de Ourense. Este documento tiene por objeto ofrecerle información sobre el estudio de investigación en el que se le invita a participar. Este estudio se está realizando en la unidad de Hospitalización a Domicilio de Ourense. Si decide participar en el mismo, debe recibir información personalizada del investigador, leer antes este documento y hacer todas las preguntas que precise para comprender los detalles sobre el mismo. Si así lo desea, puede llevar el documento, consultarlo con otras personas, y tomar el tiempo necesario para decidir si participar o no. La participación en este estudio es completamente voluntaria. Vd. puede decidir no participar o, si acepta hacerlo, cambiar de parecer retirando el consentimiento en cualquier momento sin la obligación de dar explicaciones. Le aseguramos que esta decisión no afectará a la relación con su enfermera ni a la asistencia sanitaria a la que Vd. tiene derecho. ¿Cuál es el propósito del estudio? Identificar a pacientes en “fase avanzada de la enfermedad y establecer un pronóstico de supervivencia Ildefonso Cejudo Díaz – Septiembre 2015 39 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. ¿Porque me ofrecen participar a mí? La selección de las personas invitadas a participar depende de unos criterios que están descritos en el protocolo de investigación. Estos criterios sirven para seleccionar la población a objeto de la investigación. Vd. es invitado a participar porque cumple esos criterios. ¿En qué consiste mi participación? Se le realizara una entrevista con preguntas sobre: datos personales, enfermedades previas y síntomas que presenta en el momento del ingreso. Si usted decide participar en este estudio solo deberá responder a las preguntas que se le formulen. Su participación tendrá una duración total estimada de 15 minutos.. ¿Qué riesgos o inconvenientes tiene? No van existir riesgos físicos o de otro tipo, solo las molestias derivadas de la realización de la encuesta. ¿Obtendré algún beneficio por participar? No se espera que Vd. obtenga beneficio directo por participar en el estudio. La investigación pretende descubrir aspectos sobre los pacientes con enfermedad avanzada ¿Recibiré la información que se obtenga del estudio? Si Vd. lo desea, se le facilitará un resumen de los resultados del estudio. ¿Se publicaran los resultados de este estudio? Los resultados de este estudio serán remitidos a las publicaciones científicas para su difusión, pero no se transmitirá ningún dato que pueda llevar a la identificación de los participantes. ¿Cómo se protegerá la confidencialidad de mis datos? El tratamiento, comunicación y cesión de sus datos se hará conforme a lo dispuesto por la Ley Orgánica 15/1999, del 13 de diciembre, de protección de datos de carácter personal y por su reglamento (RD 1720/2007). En todo momento, Vd. podrá acceder a sus datos, corregirlos o cancelarlos. Ildefonso Cejudo Díaz – Septiembre 2015 40 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. Sus datos llevarán un código que no permite identificarlos directamente. La relación entre los códigos y su identidad será custodiada por el investigador. Solo el equipo investigador, los representantes del promotor y las autoridades sanitarias, que tienen deber de guardar la confidencialidad, tendrán acceso a todos los datos recogidos por el estudio. Si Vd. decide interrumpir su participación, puede ser importante seguir utilizando los datos recogidos hasta ese momento para disponer de la mayor información posible sobre la seguridad. En esta circunstancia, se pedirá permiso para utilizar estés datos. ¿Qué ocurrirá si hay alguna consecuencia negativa de la participación? No se esperan consecuencias negativas por su participación en el estudio. ¿Existen intereses económicos en este estudio? El investigador no recibirá retribución específica por la dedicación al estudio. El centro sanitario tampoco recibirá aportaciones económicas por la realización del mismo. Vd. no será retribuido por participar. ¿Quién me puede dar más información? Puede contactar con Ildefonso Cejudo Díaz (Coordinador del servicio de HADO) mediante correo electrónico ([email protected]) o telefónicamente (682 757 557) de 08h a 15h de lunes a viernes Muchas gracias por su colaboración. Ildefonso Cejudo Díaz – Septiembre 2015 41 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. ANEXO III DOCUMENTO DE CONSENTIMIENTO PARA LA PARTICIPACIÓN EN UN ESTUDIO DE INVESTIGACIÓN. SOLO DATOS. TÍTULO: Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronostico de supervivencia. SERVICIO DE HOSPITALIZACIÓN A DOMICILIO DE OURENSE Yo,________________________________________________________________________ He leído la hoja de información al participante del estudio arriba mencionado que se me ha entregado, he podido conversar con ______________ _______________________________ y he hecho todas las preguntas sobre el estudio necesarias para comprender sus condiciones y considero que he recibido suficiente información sobre el estudio. Comprendo que mi participación es voluntaria, y que puedo retirarme del estudio cuando quiera, sin tener que dar explicaciones y sin que esto repercuta en mis cuidados médicos. Accedo a que se utilicen mis datos en las condiciones detalladas en la hoja de información al participante. Presto libremente mi conformidad para participar en el estudio. Respecto a la conservación y utilización de MIS DATOS para otros estudios posteriores: NO accedo a que mis datos sean conservados una vez terminado el presente estudio. Accedo a que mis datos se conserven una vez terminado el estudio, siempre y cuando sea imposible, mismo para los investigadores, identificarlos por ningún medio. Fdo.: El/la participante, Fecha. Nombre y apellidos. Ildefonso Cejudo Díaz – Septiembre 2015 Fdo.:El/la investigador/a, Fecha. Nombre y apellidos. 42 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. DOCUMENTO DE CONSENTIMIENTO PARA LA PARTICIPACIÓN EN UN ESTUDIO DE INVESTIGACIÓN. SOLO DATOS. ANTE TESTIGOS TÍTULO: Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronostico de supervivencia. SERVICIO DE HOSPITALIZACIÓN A DOMICILIO DE OURENSE Yo,________________________________________________, como testigo imparcial, afirmo que en mi presencia, Se le leyó a.:________________________________________________________ hoja de información al participante del estudio arriba mencionado que se le entregó, pudo conversar con _____________________________________________________ y hacer todas las preguntas sobre el estudio necesarias para comprender sus condiciones y considero que entendió que implica su participación en el estudio. Comprendió que su participación es voluntaria, y que puede retirarse del estudio cuando quiera sin tener que dar explicaciones y sin que esto repercuta en sus cuidados médicos. Accede a que se utilicen sus datos en las condiciones detalladas en la hoja de información al participante. Presta libremente su conformidad para participar en este estudio. Respecto a la conservación y utilización de SUS DATOS para otros estudios posteriores: NO accede a que sus datos sean conservados una vez terminado el presente estudio. Accede a que sus datos se conserven una vez terminado el estudio, siempre y cuando sea imposible, mismo para los investigadores, identificarlos por ningún medio. Fdo.: El/la Testigo, Fecha. Nombre y apellidos. DNI. Fdo.:El/la investigador/a, Fecha. Nombre y apellidos. El testigo parcial ha de identificarse, y ser una persona ajena al estudio de investigación para el que se pide la participación. Ildefonso Cejudo Díaz – Septiembre 2015 43 Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronóstico de supervivencia. DOCUMENTO DE CONSENTIMIENTO PARA LA PARTICIPACIÓN EN UN ESTUDIO DE INVESTIGACIÓN. SOLO DATOS. REPRESENTANTE LEGAL/GUARDADOR DE HECHO TÍTULO: Identificación de pacientes oncológicos y no oncológicos en fase avanzada de la enfermedad. Índices pronostico de supervivencia. SERVICIO DE HOSPITALIZACIÓN A DOMICILIO DE OURENSE Yo,_____________________________________________, representante legal/guardador de hecho de _________________________________________ He leído la hoja de información referente a la participación en el estudio arriba mencionado: Se entregó el documento y pude conversar con _________________________________________________ y hacer todas las preguntas sobre el estudio necesarias para comprender sus condiciones. Considero que recibí suficiente información sobre el estudio. Comprendo que su participación es voluntaria, y que puede retirarse del estudio cuando quiera, sin tener que dar explicaciones y sin que esto repercuta en sus cuidados médicos. Accedo a que se utilicen sus datos en las condiciones detalladas en la hoja de información al participante. Presto libremente mi conformidad para que participe en este estudio. Respecto a la conservación y utilización de SUS DATOS para otros estudios posteriores: NO accedo a que sus datos sean conservados una vez terminado el presente estudio. Accedo a que sus datos se conserven una vez terminado el estudio, siempre y cuando sea imposible, mismo para los investigadores, identificarlos por ningún medio. Fdo.: El/la representante legal, Fdo.:El/la investigador/a, Fecha. Nombre y apellidos. DNI Fecha. Nombre y apellidos. Ildefonso Cejudo Díaz – Septiembre 2015 44
© Copyright 2026