Protocolo Manejo Acalasia
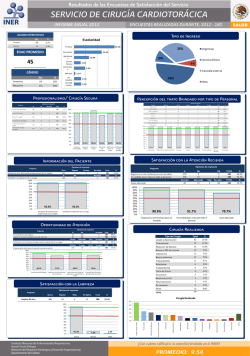
II Ministerio de Salud Pública y Asistencia Social Unidad de Coordinación para la Formulación y Elaboración de Guías de Práctica Clínica y Protocolos de Atención PROTOCOLO DE ATENCION PARA ACALASIA EQUIPO RESPONSABLE Colegio Dominicano de Cirujanos (CDC) Grupo Formulador Dr. Jorge Asjana David. Médico cirujano y Presidente CDC Dr. José R. Domínguez. Médico cirujano y Vicepresidente CDC Dr. José R. García Domínguez. Medico cirujano y Secretario CDC Dr. José E. Ramírez Feliz. Medico cirujano y Tesorero CDC Dr. Darío De Los Santos. Médico cirujano y Asesor CDC Dr. Bayohan Martínez. Médico cirujano y Vocal CDC Dr. Alejandro Soto. Médico cirujano y Vocal CDC Dr. Jiomar Figueroa. Médico cirujano y Vocal CDC Dr. Franklin Robles. Médico cirujano y Vocal CDC Coordinación de la Unidad para la Formulación y Elaboración de GPC y Protocolos de Atención Equipo Técnico Asesor en el Desarrollo y Adaptación de GPC y Protocolos utilizando el Sistema GRADE, OPS/OMS Dr. Nelson Rodríguez Monegro. Viceministro de Salud Colectiva y Director de la Unidad para la Formulación y Elaboración de Guías de Práctica Clínica y Protocolos de Atención Dr. José Mordan. Maestro en Salud Publica, Gineco/obstetra. Dra. Mayra Toribio. Auditora en Salud y Maestra en Salud Publica Dra. Elizabeth Tapia. Maestra en Salud Pública. Dra. Mélida Ortiz. Medica Internista e intensivista Dra. Raiza Santana.Maestra en Salud Pública. Dra. Ilda Natera. Maestra en Salud Pública Apoyo Técnico Frank Arias Registro Noviembre 2015 1. INTRODUCCION Un anillo muscular en el punto donde el esófago y el estómago se unen (esfínter esofágico inferior) normalmente se relaja durante la deglución. En personas con acalasia, este anillo muscular no se relaja tan bien. Además, la actividad muscular normal del esófago (peristaltismo) se reduce. La razón de estos problemas es el daño a los nervios del esófago. El cáncer del esófago o de la parte superior del estómago y una infección parasitaria que causa la enfermedad de Chagas pueden tener síntomas como los de la acalasia. La acalasia es un trastorno poco común y puede presentarse a cualquier edad, pero es más común en personas de mediana edad o adultos mayores. Este problema puede ser hereditario en algunas personas. 2. OBJETIVO Estandarizar el manejo en la práctica clinia-quirurgica de los pacientes que cursen con cuadro de acalasia favoreciendo la toma de decisiones de los profesionales de los Servicios de cirugía. 3. USUARIOS DEL PROTOCOLO Médicos, enfermeras, bioanalistas 4. POBLACION DIANA: Todos los pacientes con sospecha de Acalasia que busquen cuidados médicos y/o tratamiento quirúrgico para disminuir la morbilidad de la patología. 5. DEFINICION DE ACALASIA Enfermedad neurológica del esófago, en la que existe una denervación del área del esfínter esofágico inferior que ocasiona incapacidad de este de relajarse, con la consiguiente dilatación del esófago torácico medio. 6. COMO SE REALIZA EL DIAGNOSTICO: Anamnesis Examen físico Signos y Síntomas: Disfagia Regurgitación Dolor subesternal y retroesternal Regurgitación o vómito de alimentos no digeridos Pérdida de peso. Pruebas complementarias e imagines: Radiografía simple de tórax y abdomen Serie esófago gástrica con contraste hidrosoluble Esófago-endoscopia con biopsia esofágica Manometría esofágica 7. CRITERIOS PARA LA HOSPITALIZACIÓN O REALIZACIÓN DE PROCEDIMIENTO: Por referimiento de gastroenterología, generalmente después de uso de tratamiento con dilatación neumática endoscópica o a decisión de el paciente con tratamiento de primera línea. 7.1 Admisión (Acciones que se deben realizar en el área de Emergencia): Realizar o buscar el récord anterior si lo hubiera y registrar evento, o hacer la historia clínica y examen físico. Si llega por dolor después de una dilatación neumática, se canalizará con catéter número 18' se colocará soluciones parenterales, Analgésicos, Antibióticos, Protectores gástrico, se realizará esófagograma con contraste hidrosoluble. Pruebas de laboratorios: Hemograma, tipificación, glicemia, transaminasa glutámico pirúvica (TGP), transaminasa glutámico oxalacético (TGO), tiempo de protrombina (TP), tiempo parcial de tromboplastina (TPT), cruce sanguíneo y reserva de sangre, proteínas totales, examen general de orina, pruebas de hepatitis B (HbsAg), hepatitis C (HVC), prueba de virus de inmunodeficiencia humana (HIV) Pruebas complementarias e imágenes: -Radiografía simple de tórax y abdomen - Serie esófago gástrico con contraste hidrosoluble -Esófago-endoscopia con biopsia esofágica -Manometría esofágica Llamar al cirujano de turno 7.2 Ingreso y manejo a realizar en sala de hospitalización: Además de las tareas asistenciales, el personal de enfermería se encargará de: Custodiar y complementar el expediente del paciente, durante su estancia en el servicio. Que el expediente acompañe al paciente cuando se traslade de unidad. Durante la estancia en planta de un paciente, puede ser necesario su traslado. Éstos podrán ser realizados por auxiliares de enfermería y/o auxiliares de transporte. Se encargarán de: Los traslados de habitación y cama que se realicen al paciente durante su estancia. El traslado del paciente a quirófanos (área de pre-quirúrgico), si debe ser intervenido. El traslado a UCI si debe ser asistido en dicha unidad. Se seguirá las siguientes pautas en el manejo en sala del paciente: Tras el ingreso se colocará al paciente una sonda nasogástrica y se drenará e irrigará el esófago por 24 horas previo a la cirugía con solución salina en 2 ocasiones. Se colocara catéter 18 en vena periférica Se colocara soluciones parenterales. Profilaxis antibiótica pre-quirúrgica Protectores gástrico cada 24 horas Heparina de bajo peso molecular si esta indicado. Se procede a leer y explicar al paciente y/o los familiares las informaciones contenidas en el formulario de consentimiento informado, obteniendo autorización para realizar el procedimiento, con la firma del paciente y/o responsable. 8. PROCEDIMIENTOS: 8.1 Tratamiento Quirúrgico: Tareas previas a la Asistencia Es tarea del personal de enfermería y auxiliares la correcta preparación del paciente y los equipos. Estas actividades se realizarán según las indicaciones realizadas por el cirujano. Previamente a la llegada del paciente se acometerán las siguientes tareas con el fin de garantizar la adecuada preparación de la sala donde se realizará la actividad: Comprobar la realización de la limpieza en quirófano, según los protocolos. Revisar los equipos. Verificar la disponibilidad del material necesario e instrumental. A la llegada del paciente se realizarán las siguientes tareas: Revisión del expediente del paciente. Confirmar que el nombre del paciente y tipo de operación coincide con la reserva de quirófano y con la documentación de prescripción y autorización. Verificar que el consentimiento informado está firmado de acuerdo con lo definido en la legislación vigente. Comprobar la existencia del informe pre-anestésico. Anestesiología debe revisar el cumplimiento de las medidas previas obligatorias (ayunas, ausencia de prótesis dental y objetos metálicos, profilaxis antibiótica si se requiere, etc.) Enfermería asegurara la preparación del campo quirúrgico, rasurado, según siempre el protocolo de su área. Los Anestesiólogos y/o camilleros o enfermera se encargarán del traslado a quirófano del paciente desde el área de pre-quirúrgico. A la llegada del paciente al quirófano el anestesiólogo con la ayuda del cirujano de la intervención, ayudantes y enfermera circulante procederá a acomodar al paciente en la cama quirúrgica. Luego el anestesiólogo procederá a poner de forma particular el cuerpo del paciente según el procedimiento quirúrgico a realizársele siempre vigilante a la protección del cuerpo del paciente. Asistencia El procedimiento anestésico, cuando sea requerido, será realizado según las particularidades del caso y de acuerdo con las necesidades del cirujano de la asistencia. El control de la anestesia y las medidas oportunas para mantener las constantes vitales del paciente deberán ser registrados por el anestesiólogo en el formulario Hoja de Anestesia. Los participantes en la intervención (médico anestesiólogo, cirujano de la intervención, ayudantes) deberán poseer la titulación requerida para cada tipo de acto. En intervenciones prolongadas o cuando el tiempo estimado para la intervención quirúrgica exceda al previsto inicialmente, un miembro del personal de enfermería contactará con los familiares, a fin de dar una rápida información sobre la marcha de la intervención. Al finalizar el acto quirúrgico el cirujano de la intervención debe completar la Descripción Quirúrgica e informar al paciente y/o a los familiares del resultado de la misma. 8.2 Tratamiento quirúrgico de Acalasia: Los tratamientos para la acalasia son paliativos, van dirigidos a debilitar el tono muscular y disminuir la presión en el esfinternesofagicos inferior, así aliviar la disfagia. El empleo de medicamento y la inyección intraesfinteriana de toxina de botulismo produce mejoría menos duradera que la dilatación neumática endoscópica o la cirugía de esofagocardiomiotomia (Heller). Indicaciones: Por referimiento por gastroenterología, generalmente después de uso de tratamiento con dilatación neumática endoscópica A decisión del paciente con tratamiento de primera línea. 8.2.1Descripción del Procedimiento: De primera elección la cirugía será realizada por laparoscopía Se realizará esófagocardiomiotomia de Heller Esófagocardiomiotomia Con el paciente en anestesia general se coloca en posición de decúbito supino, se realiza asepsia y antisepsia, se realiza incisión medial-supraumbilical, o se colocan 5 puertos laparoscópico con visualización directa luego de hacer pneumoperitoneo con aguja de verres, se desplaza hacia arriba el hígado se realiza disección del esófago hacia arriba hasta 6 cm en esófago dilatado, se realiza seromiotomia 3 cm por encima y 3cm debajo de cardias. Se plica el fondo del estómago en 180 grado (Toupet) uniendo los borde de la seromiotomia al fondo gástrico .Se coloca trans-operatorio tubo oro-gástrico de 40 fr. Luego de terminado se cierra incisiones para los puertos. Tareas posteriores a la asistencia Terminada la intervención quirúrgica, los auxiliares de enfermería, junto con el personal de limpieza efectuarán la limpieza y desinfección del quirófano de acuerdo a los protocolos de limpieza aprobados. Transfusión sanguínea Cuando la intervención quirúrgica a la que vaya a ser sometido el paciente o su estado de salud pre-quirúrgico aconseje la necesidad de prever una transfusión sanguínea, se tomarán las medidas previas para garantizar la correcta realización de la misma. Durante la intervención, el anestesiólogo valorará el sangrado del enfermo y, si considera necesario que sea trasfundido, contactará con el depósito de sangre para que suministren la sangre reservada para ese enfermo. El personal de enfermería recogerá la sangre y la entregará al anestesiólogo quien comprobará que el nombre del paciente y el grupo sanguíneo corresponde al indicado en las bolsas de sangre. Se iniciará entonces la transfusión, controlada en todo momento por el anestesiólogo. En el caso de transfusiones no programadas, el anestesiólogo tomará una muestra de sangre del paciente, trasladándose ésta al laboratorio para la realización de pruebas cruzadas. El anestesiólogo contactará al hematólogo para solicitar la sangre que precise el paciente. Una vez obtenido el resultado de las pruebas cruzadas y las bolsas de sangre, el anestesiólogo actuará de acuerdo con lo indicado para transfusiones programadas. Registro de información El supervisor de Bloque Quirúrgico, el personal de enfermería y el cirujano registrarán los datos de la intervención en el S.D. y en los formularios obligatorios de la H.C.D. del Paciente: Diagnóstico pre o post-cirugía Procedimiento pre o post-cirugía Recursos Materiales y Humanos Dispensación de fármacos y material sanitario Peticiones y confirmación de recepción de peticiones de pruebas diagnosticas Hora y Fecha de Entrada y Salida del quirófano Con estos datos y desde el S.D. se complementan automáticamente el Libro de Quirófano. El personal de enfermería revisará la correcta actualización de la Historia Clínica del paciente. 8.2.2 Cuidados a ejecutar durante la realización del procedimiento: 9 Verificar con sonda oro-gástrica de 40 fr la eficacia de la miotomía Evitar la apertura de la mucosa esofágica Evitar lacerar bazo, hígado o diafragma CUIDADOS POSTERIORES EN LA UNIDAD DE RECUPERACION POST-ANESTESICA: El anestesiólogo, a la vista del estado del paciente, decidirá el momento oportuno para su traslado a la unidad de recuperación post-anestésica (U.R.PA.), comprobando, antes del traslado, el estado hemodinámico y de alerta del paciente, así como cualquier signo de efectos secundarios. Este profesional con la ayuda del cirujano de la intervención, ayudantes y enfermera circulante procederá a pasar al paciente a la cama quirúrgica. Luego el anestesiólogo estará a cargo del traslado del paciente con el auxiliar de enfermería y/o el auxiliar de transporte utilizando para ello la cama de hospitalización o de UCI o la camilla destinada al efecto. El paciente, al finalizar la intervención puede ser trasladado a planta o a la URPA. En este segundo caso, una vez finalizada la estancia del paciente en la unidad de reanimación post anestésica, pueden darse las siguientes situaciones: Traslado del paciente a planta. Será realizado por los auxiliares de enfermería y/o auxiliares de transporte. La aplicación de los cuidados necesarios prescritos por el cirujano del paciente será realizada de acuerdo con lo descrito en el punto ingreso y manejo en sala de hospitalización. Traslado a Unidad de Cuidados Intensivos (UCI). El personal de enfermería contactará telefónicamente con dicho servicio para solicitar cama. Anestesiólogo será quien entrega el paciente en UCI con la ayuda de enfermera y auxiliar de transporte. 9.1 Cuidados y manejos postoperatorios: Médicos del área y departamento de enfermería se encargara de: Ayuno por 24 horas , inicio de tolerancias oral primero a líquidos Tomar signos vitales cada hora por las primeras 4 horas, si paciente muestra estabilidad en signos vitales se procede a tomar vitales cada 4 horas. Soluciones parenterales Analgésicos Protectores gástrico Heparina de bajo peso molecular, si aplica. Soluciones Parenterales tales como: - Lactato en Ringer y MIXTO 0.9% alterno cada 8 horas. Medicamentos Antibióticos tales como: -Ceftriaxona 1gr. -Gentamicina 80/c12hr o 160 c/24hr o Amikacina 500/c12hrs o 1gr cada 24hrs (como aminoglucosico). -Metronidazol 500/cada 8horas (cuando intestino está expuesto) o Clindamicina 600mg/c/8hrs. -En caso de alergias a los derivados de penicilina, CIprofloxacina 1gramo cada 12hrs para uso IV o Fosfomicina 1 gramo cada 8 horas. Protector gástrico tales como: Omeprazole o Esomeprazole o Pantoprazole 40mg cada 24 horas, si hay riesgo de ulcera se usa cada 12hrs. Analgésicos tales como: Dexketoprofeno 50mg cada 8 horas. 25 mg vía oral o Ketorolaco una ampolla 30mg c/ 8h Nalbufina 10mg subcutáneo o endovenoso e intramuscular cada 6 o 8hrs, o Tramadol 100mg subcutáneo cada 8 horas (no exceder 400mg en adulto) SOS. 9.2 Donde registrar procedimiento: Hoja de descripción de procedimiento. En el récord del paciente. H.C.D. 10 CRITERIOS DE EGRESO: Luego de tolerancia oral adecuada Ausencia de leucocitosis Sin drenaje torácico Buenos estados general 11 INFORMACIÓN AL PACIENTE Y/O FAMILIARES: Informar sobre la causa por la cual se realiza el procedimiento. Para evitar las complicaciones respiratoria y de la vía aérea superior derivada de la patología. Para evitar los vómitos frecuentes la halitosis, y la disfagia. Información de cuidados postoperatorios. Las heridas deben de estar cubiertas por apósitos por 48 horas y luego del 3er día las heridas se deben de lavar con jabón convencional y mantenerse seco. Debe seguir de manera estricta las indicaciones médicas y la alimentación secuencial de líquido a sólido. Informar sobre la causa por la cual se realiza el procedimiento. Evitar las complicaciones respiratorias derivados de la enfermedad y evitar los síntomas de la patología (disfagia y regurgitación). Señalar signos de alarma en el postoperatorio. Enrojecimiento e hinchazón de la herida quirúrgica cuando es a nivel cervical, y los signos de distress respiratorio o fiebre en los divertículos torácicos. Información sobre recomendaciones nutricionales y la utilización de los medicamentos a utilizar. Se inicia con dieta liquida por 5 días, luego blanda por 48 horas y alimentación normal al 7mo día. Seguir instrucciones de receta medica. Señalar signos de alarma en el postoperatorio. Alertar ante cualquier dolor en epigastrio o retro-esternal o dificultad extrema para tragar. Enrojecimiento y rubor de la herida quirúrgica. Alta cuando paciente tolere alimentación liquida de manera adecuada. Fijar próxima cita para el 7mo día luego de egreso. 12 FARMACOLOGIA: Soluciones Parenterales Lactato en Ringer Medicamentos Antibióticos Ceftriaxona Mixto al 0.9% Gentamicina Protector gástrico Omeprazole o Esomeprazole o Pantoprazole Amikacina Metronidazol o Clindamicina Ciprofloxacina o Fosfomicina Analgésicos Dexketoprofeno Ketorolaco Nalbufina Tramadol Hospitalización FLUJOGRAMA DEL PROCESO: Responsable del Proceso: Director Médico Cliente : Paciente Admisión Ingreso en planta Cuidados en planta Tratamiento No Intervención quirúrgica necesaria Alta Sí Intervención Quirúrgica BIBLIOGRAFIA: 1. Goldman, Pocket Guide to the Operating Room Philadelphia: F.A. Davis Company. M.A. (3rd e.). (2008). 2. Katz PO, Gerson LB, Vela MF.Pautas para el diagnóstico y tratamiento de la enfermedad por reflujo gastroesofagico. Am J Gastroenterol. 2013 Mar; 108 (3): 30828. [184 referencias] PubMed 3. Longstreth, Achalasia. G.F. MD (2012). http://www.nlm.nih.gov/medlineplus/ency/article/000267.htm. 4. Stefanidis D, W Richardson, Farrell TM, Kohn GP, Augenstein V, Fanelli RD. SAGES directrices para el tratamiento quirúrgico de la acalasia esofágica. Los Ángeles (CA): Sociedad Americana de Cirujanos Gastrointestinales y Endoscópicos (sabios); 2011 mayo.50 p. [128 referencias] 5. Vaezi MF, Pandolfino JE, Vela MF. ACG guía clínica: diagnóstico y tratamiento de la acalasia. Am J Gastroenterol. 2.013 Aug; 108 (8): 1238 a 1249. [103 referencias] 13 GLOSARIO: Actividad: Asistencia sanitaria elemental. Alta Hospitalaria: Cuando el paciente ingresado en un Centro hospitalario y deja de ocupar una cama de hospitalización por: curación, mejoría, fallecimiento, traslado o alta voluntaria. A lo largo del encuentro tienen lugar la realización de una o varias actividades sanitarias, cuyo conjunto constituyen el proceso asistencial. Clasificación Básica del Ingreso: El Departamento de Estadística tiene la potestad de solicitar a los diferentes Departamentos información para la elaboración de las estadísticas pertinentes. Todos los ingresos de hospitalización se deben clasificar, específicamente reportar al Departamento de Estadística, en una de las siguientes categorías: - Enfermedades Infecciosas y parasitarias - Tumores - Enfermedades Cardiovasculares - Malformaciones congénitas - Accidentes - Otros Consentimiento informado: Documento a través del cual el paciente permite que el centro hospitalario y el facultativo realicen una intervención o procedimiento quirúrgico sobre él. Este documento debe ser firmado por el médico responsable, por el paciente, o a quien delegue para tales fines. Encuentro: Cada una de las interacciones del paciente con el Centro Hospitalario. La duración del encuentro transcurre desde la llegada/ingreso del paciente en el centro hasta su salida/alta. En función del área del centro asistencial en la que ocurre el encuentro y del soporte técnico los encuentros se tipifican como alguno de los tres tipos siguientes: - Encuentro de Urgencias: Son los que ocurren en el área de urgencias. - Encuentro de Consultas: Son los originados por Pacientes externos que acuden a citas. - Encuentro de Hospitalización: Es el caso de los pacientes de Hospitalización H.C.D. (Historia Clínica Digital): Documento que incorpora información sobre el estado de salud del paciente y las actuaciones clínicas y sanitarias correspondientes a los diversos episodios asistenciales, como también, si cabe aquellas observaciones o apreciaciones subjetivas del médico, identificando a los médicos y demás profesionales asistenciales que han intervenido en el mismo. U.R.P.A (Unidad de Recuperación Post-anestésica): sala en el cual se encuentran los pacientes una vez terminado la intervención quirúrgica procedentes de los quirófanos en el cual el objetivo es ver el progreso de la anestesia y las posibles complicaciones postquirúrgicas. Una vez que los signos vitales están normalizadas y el efecto de la anestesia ha desaparecido los pacientes van a sus respectivas habitaciones. S.D. (Sistema Digital): Sistema computarizado utilizado por la institución para la digitación completa de la historia clínica, quirúrgica y de procedimientos hechos al paciente. Proceso asistencial: Conjunto de actividades realizadas sobre un paciente a lo largo de un encuentro. Constituye una unidad de valoración y referencia tanto asistencial como económica por lo que se puede tomar como concepto facturable único del encuentro. En función del régimen de asistencia en que tienen lugar los procesos asistenciales a los pacientes, se clasifican como alguno de los tipos siguientes: o Hospitalización: Es el caso de los pacientes cuyo tratamiento médico y/o quirúrgico tiene lugar en régimen interno, de Hospitalización con ingreso. Causan estancia en el Centro Hospitalario. - Ambulatorios: Es el caso de los pacientes a los que se realiza un tratamiento o procedimiento diagnóstico en régimen externo, de Hospitalización sin ingreso. No ocasionan estancia en el Centro Hospitalario, como por ejemplo los pacientes del área de emergencia. - Consultas Externas: Pacientes que acuden a citas para visita médica. Pruebas diagnósticas: Concepto que engloba la realización de alguna de las siguientes pruebas: Diagnóstico por imagen, pruebas de laboratorio y otras Tratamientos especiales: Diálisis, radioterapia, quimioterapia y otros. Traslado: Cambio de habitación de un paciente por necesidades de asistenciales que implica la baja del paciente de la habitación ocupada en un principio y el alta en su nuevo destino. Acalasia: Enfermedad neurológica del esófago, en la que existe una denervación del área del esfínter esofágico inferior que ocasiona incapacidad de este de relajarse, con la consiguiente dilatación del esófago torácico medio.
© Copyright 2026