Descarga
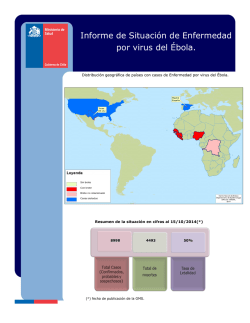
Noticias (Haciendo clic sobre el titular accederá directamente a las mismas) Argentina • Haití: La ONU pide un ‘Plan Marshall’ para terminar con la pobreza en el país • Manejo integrado de vectores Número 1.464 24 de octubre de 2014 Publicación de: Servicio de Infectología Hospital Nuestra Señora de la Misericordia Ciudad de Córdoba República Argentina Comité Editorial Editor Jefe Ángel Mínguez Editores Adjuntos Ílide Selene De Lisa Enrique Farías Editores Asociados Jorge S. Álvarez (Arg.) Hugues Aumaitre (Fra.) Jorge Benetucci (Arg.) Pablo Bonvehí (Arg.) María Belén Bouzas (Arg.) Isabel Cassetti (Arg.) Arnaldo Casiró (Arg.) Ana Ceballos (Arg.) Sergio Cimerman (Bra.) Milagros Ferreyra (Fra.) Salvador García Jiménez (Gua.) Ángela Gentile (Arg.) Ezequiel Klimovsky (Arg.) Gabriel Levy Hara (Arg.) Susana Lloveras (Arg.) Gustavo Lopardo (Arg.) Eduardo López (Arg.) Tomás Orduna (Arg.) Dominique Peyramond (Fra.) Daniel Pryluka (Arg.) Charlotte Russ (Arg.) Horacio Salomón (Arg.) Eduardo Savio (Uru.) Daniel Stecher (Arg.) El mundo • “Hoy tenemos a la enfermedad de Chagas arrinconada” • África Occidental: La OMS eleva a 4.877 los muertos por la enfermedad por el virus del Ébola • Mendoza: Se creará un registro de enfermedades zoonóticas • Arabia Saudí: Reportan nuevos casos y muertes por el síndrome respiratorio de Medio Oriente América • Brasil, São Paulo: Brote de hepatitis A en una escuela de Piracicaba • Camboya avanza en la lucha contra la tuberculosis • El Salvador: Siguen en alza el dengue y la fiebre chikungunya • Estados Unidos: La ansiedad por la enfermedad por el virus del Ébola es ahora una amenaza mayor que el propio virus • Estados Unidos, Texas: Numerosos casos de fiebre del Nilo Occidental en el condado de Harris • India, Goa: Brote de enfermedad de manos, pies y boca en Panaji • Los casos de poliomielitis se redujeron más de 99% en los últimos 25 años • Se escribe el último capítulo de la lucha contra el VIH/sida Adhieren: www.circulomedicocba.org/ www.apinfectologia.org/ www.slamviweb.org/ www.consejomedico.org.ar/ www.sadip.net/ www.said.org.ar/ www.sap.org.ar/ www.apargentina.org.ar/ 1 Desde mayo de 1993, la Fundación Huésped publica en forma trimestral la revista “Actualizaciones en SIDA”, primera publicación científica latinoamericana en idioma español específicamente destinada al tema VIH/sida, cuyos destinatarios son los profesionales del área salud y ciencias sociales. A través de la publicación de múltiples artículos ha contribuido al crecimiento de los conocimientos acerca de esta infección. La revista cuenta con dos indexaciones en las bases de datos Latindex y LILACS. Desde marzo de 2013, a partir de un acuerdo con la Sociedad Argentina de Infectología (SADI), cambió su nombre a “Actualizaciones en Sida e Infectología”, ampliando sus contenidos más allá de lo concerniente a la infección por VIH hacia todos los aspectos relacionados a las enfermedades infecciosas. Encontrará la publicación en formato pdf desde el año 2003 haciendo clic aquí. Argentina Manejo integrado de vectores 22 de octubre de 2014 – Boletín Integrado de Vigilancia – Secretaría de Promoción y Programas Sanitarios – Ministerio de Salud de la Nación (Argentina) Desde el 1 de mayo hasta el 22 de octubre, se estratificaron mediante la herramienta de Estratificación de Riesgo de Circulación Viral de Dengue a Nivel Nacional (ERDN), 107 localidades en cuatro provincias: Santiago del Estero, Catamarca, Entre Ríos y Santa Fe. Del total, solo una localidad dio como resultado riesgo bajo (Mutquín, en Catamarca) y una riesgo alto (Sachayoj, en Santiago del Estero); el resto de localidades presentaron valores medio bajo y medio alto, 55 y 50 respectivamente (Mapa 1). Ante la introducción del virus Chikungunya (CHIKV) en la Región de las Américas y el Caribe, y dado que el vector transmisor es el mismo que para el virus Dengue (Aedes aegypti y Ae. albopictus), se recuerda la importancia de reforzar las acciones rutinarias de control de criaderos, eliminación de inservibles y ordenamiento del medio. Asimismo, fortalecer/implementar acciones de saneamiento básico urbano como: desmalezado; limpieza y control de los tanques de agua de edificios públicos, con especial referencia a centros de salud y escuelas; limpieza de canales y acequias; control de fuentes públicas y, control de basurales. Igualmente, se sugiere incluir en los medios de comunicación mensajes sobre cuidado y ordenamiento de la vivienda propia haciendo énfasis en el control y eliminación de criaderos dentro del espacio familiar. Mapa 1. Localidades estratificadas utilizando la herramienta ERDN. Argentina. Año 2014, desde el 1 de mayo hasta el 22 de octubre. Por otro lado, se insta a las autoridades de salud de las provincias a fortalecer la sospecha y notificación oportuna de casos de síndrome febril inespecífico, con antecedente de viaje a zonas afectadas, destacando la realización de diagnóstico diferencial con el objetivo de aplicar las medidas adecuadas y oportunas de tratamiento y control vectorial. “Hoy tenemos a la enfermedad de Chagas arrinconada” 22 de octubre de 2014 – Fuente: Ministerio de Salud (Argentina) “Hoy tenemos a la enfermedad de Chagas arrinconada, lo que nos hace tener la certeza de que la lucha vale la pena, y el hecho de reunir a todos los actores nacionales e internacionales en este encuentro nos asegura el éxito”, sostuvo el ministro de Salud de Argentina, Juan Luis Manzur, al dejar oficialmente inauguradas en Santiago del Estero las IV Jornadas Internacionales sobre Enfermedades Transmitidas por Vectores y las V Jornadas sobre Enfermedad de Chagas en el Gran Chaco, que reúnen a decisores de salud, gestores de programas vectoriales, académicos e investigadores de 25 países de la región de las Américas, con el objetivo de debatir los distintos abordajes de las enfermedades transmitidas por vectores. “Todos los días queremos que nuestra gente esté mejor, que esté sana, que no tenga dengue, ni malaria o leishmaniosis y tenemos el apoyo político para lograrlo. Nuestro destino es tener un pueblo sano, que mire al futuro”, enfatizó Manzur, al tiempo que manifestó que “desde Santiago del Estero les digo que estas no son enfermedades olvidadas y de la pobreza –como suele llamárselas–, sino que son enfermedades a las que le estamos dando batalla y nos reconocen internacionalmente por ello”. El titular de la cartera sanitaria nacional destacó el trabajo de las personas que durante muchos años rociaban las viviendas con insecticidas para controlar la vinchuca (Triatoma infestans), “pero se tenían que eliminar los ranchos y eso es lo que hoy estamos haciendo, dándole una vivienda digna a la gente, cambiando el peri-domicilio. Vemos que es posible cambiar la historia después de 40 años de trabajo y convertir en realidad la utopía de lograr que seis de- 2 partamentos del sur de Santiago del Estero tengan su certificación de interrupción y otros tantos estén en camino de derrotar a la vinchuca”. Al referirse a la problemática de la enfermedad por el virus del Ébola, que está causando muertes fundamentalmente en países africanos, Manzur subrayó que “esta enfermedad aún no tiene cura, sólo tratamientos paliativos que sostienen al enfermo mientras la cursa”, pero en las últimas horas “la Organización Mundial de la Salud (OMS) emitió un comunicado donde dice ‘miren a Argentina, miren al Instituto Maiztegui’, una entidad pública que ha desarrollado capacidades fantásticas en lo que tiene que ver con la fiebre hemorrágica argentina (FHA), produciendo sueros hiperinmunes que estamos comprobando que sirven como terapéutica para pacientes con la enfermedad por el virus del Ébola”. “Y esta mirada internacional sobre nuestro país tiene que ver con que conformamos un proyecto político inclusivo que tiene que ver con apostar al desarrollo, al valor agregado y a repatriar científicos argentinos para que planteen sus investigaciones”, concluyó Manzur. En tanto, Marcos Espinal, gerente de Vigilancia de la Salud y Prevención y Control de Enfermedades de la Organización Panamericana de la Salud (OPS) indicó que “Argentina es el primer país continental en los últimos 50 años que solicitó la visita oficial de un equipo internacional para iniciar el proceso de verificación de eliminación de la malaria”. Esta acción fue valorada por el funcionario ya que, dijo, “marca el inicio de una nueva era de logros de salud pública en la región de las Américas”. El especialista de la OPS explicó que Argentina se encuentra en condiciones de lograr esta certificación dado que “cumple con los criterios requeridos de no ocurrencia de casos autóctonos en los últimos tres años”. Espinal recordó que “aun con todos los esfuerzos, las enfermedades transmitidas por vectores como el dengue, la fiebre chikungunya y la malaria, siguen siendo una prioridad a tratar en nuestro continente debido a que afectan a las poblaciones más vulnerables”. Puntualmente sobre la enfermedad de Chagas, explicó que la enfermedad es endémica en 21 países de la región con la ocurrencia de “30.000 casos nuevos cada año”, por lo que la eliminación de la vinchuca se convierte en una estrategia a mantener de manera sostenida en el tiempo. Por su parte, el representante de OPS-OMS en Argentina, Pier Paolo Balladelli destacó que Argentina “es un país donde el derecho se hace realidad, y donde no se habla del combate a la pobreza, sino que esto se hace”, para después agregar que en Santiago del Estero “casi se ha eliminado la transmisión de la enfermedad de Chagas a partir de un trabajo sostenido que ha permitido en diez años pasar de departamentos con 60% de infestación a cero, lo que representa un trabajo muy fuerte”. En tanto, los anfitriones provinciales subrayaron el trabajo llevado a cabo por la Dirección Provincial de Vectores que son los que a diario se encargan de erradicar la enfermedad de Chagas. Además, Luis Martínez, ministro de Salud provincial, informó que “el Instituto de Chagas de la provincia fue reconocido internacionalmente y se ha convertido en un centro de referencia de OMS sobre la temática”. Jornadas internacionales Las IV Jornadas Internacionales sobre Enfermedades Transmitidas por Vectores y las V Jornadas sobre Enfermedad de Chagas en el Gran Chaco, que superaron todas las expectativas, con una inscripción superior a los 2.500 participantes y la presencia de técnicos, académicos y especialistas de 25 países de la región, se extenderán hasta el 24 de octubre en la capital santiagueña. Este foro de debate, puesta en común de experiencias y prácticas responde a la emergencia y reemergencia de las enfermedades transmitidas por vectores que ha modificado la agenda sanitaria de los países de América Latina. Durante la última década, el incremento significativo de enfermedades como el dengue, la enfermedad de Chagas, la leishmaniosis, la fiebre amarilla, la fiebre chikungunya o la fiebre del Nilo Occidental, ha generado un escenario donde los gobiernos de la región se han visto obligados a adecuar sus programas de control de vectores a esta nueva realidad. Este proceso conlleva nuevas articulaciones, herramientas y conceptualizaciones que necesitan de foros de interacción en donde se discutan sus aplicaciones y se socialicen aprendizajes y buenas prácticas para afrontar esta problemática, con el foco puesto en las estrategias y gestión de los programas de prevención y control de vectores. Mendoza: Se creará un registro de enfermedades zoonóticas 22 de octubre de 2014 – Fuente: Jornada (Argentina) La Cámara de Diputados de Mendoza dio media sanción al proyecto de ley mediante el cual se crea el registro de enfermedades zoonóticas, dependiente del Ministerio de Salud, cuya función primordial será la de almacenar y sistematizar las enfermedades zoonóticas, portadores de gérmenes, vectores y/o reservorios. Al respecto, uno de los impulsores del proyecto, Luis Francisco, señaló que “permitiría a la División Zoonosis actuar rápidamente en el caso denunciado, apoyando el diagnóstico con algún otro método de mayor certeza u oficializado para tal fin, evitando los efectos adversos o la diseminación del foco a otros animales y a las personas, identificando los factores implicados en la ocurrencia del caso y registrando los mismos para llevar un histórico de los sucesos zoonóticos ocurridos a fin de diseñar los sistemas de alarma, prevención, tratamiento adecuado y aislamiento necesarios para cada caso”. Además, “establecer los sistemas de vigilancia requeridos o considerados necesarios e implementar estrategias de educación y el desarrollo de guías de entrenamiento en la población preservando la bioseguridad de la misma”. 3 En este sentido, la iniciativa establece la obligatoriedad de denunciar en todo el territorio de la provincia, los casos de enfermedades zoonóticas, tanto de animales domésticos como no domésticos, conforme se determinará en la reglamentación. Asimismo, deberán denunciarse los portadores de gérmenes de enfermedades transmisibles, cuando se hubieren identificado como tales. Finalmente, se establece que todos los profesionales del ámbito de la Salud tendrán la obligación de informar los casos de enfermedades zoonóticas que en ejercicio de sus funciones tengan conocimiento, detallando características propias de vectores y/o reservorios. América Brasil, São Paulo: Brote de hepatitis A en una escuela de Piracicaba 18 de octubre de 2014 – Fuente: G1 (Brasil) Se han diagnosticado 24 casos de hepatitis A en Piracicaba, São Paulo, hasta el 18 de octubre. El brote fue confirmado por la Prefectura. Casi la mitad de los casos asisten a la Escuela Municipal Francisco Corrêa: se trata de 11 alumnos y una docente. Las clases en el establecimiento fueron suspendidas. De acuerdo con la médica infectóloga Tufi Chalita, la enfermedad generalmente no presenta síntomas, y por lo general sólo un tercio de las personas manifiesten ictericia y orina oscura, que son típicas de la enfermedad. Las clases en la Escuela Municipal Francisco Corrêa, en el barrio Jardim de São Paulo, están suspendidas desde el 4 de octubre, debido al brote de hepatitis. La medida fue tomada por la Prefectura después de la confirmación de los casos en el establecimiento. Se analizó el agua del mismo, pero no se detectó el virus, según informó la administración municipal. Los otros casos reportados son de residentes de barrios próximos a la escuela. Sin embargo, Pedro Mello, secretario municipal de salud, descartó la posibilidad de que el suministro de agua en el área esté contaminado. En un comunicado, la Prefectura informó que el brote de hepatitis tipo A se originó en la favela Portelinha y alcanzó a los estudiantes de la escuela. El organismo afirmó que el mes pasado inició una serie de intervenciones en el lugar, tales como la remoción de escombros y la limpieza del arroyo que atraviesa la zona. También informó que la vacuna contra la hepatitis A está disponible en los establecimientos públicos desde el 1 de septiembre para los niños de entre 1 y 2 años de edad. 1 El Salvador: Siguen en alza el dengue y la fiebre chikungunya 23 de octubre de 2014 – Fuente: HispanTV (Irán) En El Salvador, el dengue y la fiebre chikungunya siguen en alza, y ya han ocasionado al menos cuatro muertes. Las autoridades de Salud han decretado una alerta a nivel nacional para intentar frenar el avance de estas epidemias, ya que se ha incrementado significativamente el número de casos de ambas enfermedades. Frente a esto, se ha activado el Sistema Nacional de Protección Civil a fin de combatir al mosquito transmisor de ambas epidemias, principalmente en las zonas de mayor concentración demográfica. De momento las autoridades registran la muerte de cuatro personas a causa del dengue. Para el representante de la Organización Panamericana de la Salud (OPS) en El Salvador, esta cifra refleja un bajísimo nivel de letalidad que se debe principalmente a la respuesta oportuna de las autoridades. Las autoridades de Salud confían que los casos de dengue y fiebre chikungunya empiecen a disminuir tras la intervención para erradicar el mosquito transmisor de estas enfermedades. Estados Unidos: La ansiedad por la enfermedad por el virus del Ébola es ahora una amenaza mayor que el propio virus 23 de octubre de 2014 – Fuente: Healthday (Estados Unidos) Los titulares siguen poniendo la mirada en los tres casos de enfermedad por el virus del Ébola (EVE) que hay en Dallas. Pero los especialistas en salud mental dicen que un miedo exagerado es una amenaza mucho mayor para los estadounidenses. El Presidente Barack Hussein Obama II designó el 17 de octubre a un “zar” de la lucha contra la EVE para que supervise la respuesta estadounidense al virus, que ha infectado a dos enfermeras en Dallas que cuidaban a un hombre liberiano que falleció la enfermedad este mes en el Texas Health Presbyterian Hospital. 1 Piracicaba es un municipio brasileño del Estado de São Paulo. Su población estimada en 2004 era de 355.039 habitantes. Posee un área de 1.371,8 km². 4 Pero los casos en Estados Unidos son minúsculos en el contexto del brote en África Occidental. Aun así, los expertos en salud mental estadounidenses afirman que la combinación de una infección mortal, la incertidumbre sobre cómo se contagiaron las enfermeras de Dallas y la cobertura mediática continua podría preparar el terreno para una ansiedad pública generalizada. “Los estadounidenses no han entrado todavía en estado de pánico”, dijo James Halpern, director del Instituto de Salud Mental en los Desastres de la Universidad Estatal de New York, en New Paltz. Pero la temporada de la influenza está empezando, y los síntomas comunes (fiebre, dolores de cabeza y muscular) podrían malinterpretarse si las personas están pensando en la EVE. “Si tenemos una mala temporada de influenza, eso podría provocar un contagio emocional considerable”, señaló Halpern. “No es el único virus contagioso”, añadió. En general, dijo Halpern, las personas tienen dificultades al evaluar con precisión el riesgo personal, y la reacción emocional puede exagerar los cálculos racionales. “Tenemos más miedo de las serpientes que de los cigarrillos”, señaló. “Y dado que la mayoría de las personas, de forma comprensible, tienen un conocimiento limitado de las enfermedades infecciosas, podrían ser particularmente susceptibles a creer informaciones erróneas sobre los brotes de enfermedades”, dijo George Kapalka, profesor de asesoría psicológica en la Universidad de Monmouth en West Long Beach, New Jersey. Halpern se mostró de acuerdo. En cualquier acontecimiento preocupante, indicó, “va a haber mucha información errónea y rumores circulando. Pero ante algo que produce tanto miedo y es tan poco familiar como la EVE, las personas podrían tener muchas dificultades para separar la realidad de los rumores”, señaló. Y también está la cobertura mediática. “Pienso que la reacción por parte de los medios de comunicación ha sido demasiado exagerada”, dijo Gerard Jacobs, director del Instituto de Salud Mental en los Desastres de la Universidad de South Dakota. “La influenza es una amenaza mucho mayor para el público estadounidense que la EVE”, afirmó Jacobs. Sugirió que si alguien se siente ansioso por la EVE, que acuda a una fuente de información fiable, como los Centros para el Control y la Prevención de Enfermedades (CDC) de Estados Unidos. “Su preocupación principal es la salud del público estadounidense. Son científicos, no políticos”, dijo Jacobs. Y Halpern añadió que “tener información precisa puede ser un buen antídoto contra la ansiedad”. Pero una vez que averigüe cuáles son los hechos con respecto a la EVE, haga otra cosa. “No es sensato pasar 24 horas viendo las noticias sobre el brote, o dedicar a ello horas en internet, incluyendo los medios sociales, donde los rumores se extienden de manera descontrolada”, dijo Halpern. “Eso podría ser un consejo especialmente importante para las personas que ya tienen una tendencia a la ansiedad. Esos individuos pueden tener una repuesta de miedo más intensa a lo que estén escuchando. Sería prudente que se autoimpusieran algunos límites con relación a las noticias que ven”, dijo Kapalka. Según los CDC, la EVE se propaga a través del contacto directo con el virus. ‘Contacto directo’ significa que los fluidos corporales de una persona infectada (como la sangre, la saliva o el vómito) han entrado en contacto con los ojos, la nariz, la boca o la piel agrietada de otra persona. Toser y estornudar no son síntomas comunes de la EVE, pero los CDC afirman que es posible que el virus pueda transmitirse si la saliva o la mucosidad de una persona infectada entran en contacto con los ojos, la boca o la nariz de otra persona. La cuestión de fondo, enfatizan los CDC y otros expertos, es que necesitaría entrar en contacto muy cercano con alguien que presentara los síntomas de la EVE para contagiarse. Kapalka sugirió que, sabiendo eso, las personas sean realistas. Es decir: ¿qué probabilidades tiene alguien de entrar en contacto cercano con alguien que pudiera tener la EVE? Según Kapalka, en ese caso, “quizá pueda decirse a sí mismo que su riesgo personal es tan bajo que no vale la pena vivir con miedo”. Los CDC endurecen las normas Las autoridades sanitarias de Estados Unidos endurecieron oficialmente el 20 de octubre las directrices para los trabajadores sanitarios que tratan a los pacientes de EVE, y ahora requieren trajes del cuerpo completo sin exposición de la piel y el uso de un respirador en todo momento. Los CDC decidieron emitir las normas más estrictas después de que dos enfermeras de Dallas contrajeran la EVE mientras atendían al primer paciente diagnosticado en Estados Unidos, el ciudadano de Liberia Thomas Eric Duncan. Actualmente, Nina Pham está siendo tratada por su infección en el Centro Clínico de los Institutos Nacionales de la Salud (NIH) de Estados Unidos en Bethesda, Maryland, mientras que Amber Vinson está siendo tratada en el Hospital de la Universidad de Emory, en Atlanta. 5 Esas enfermeras, empleadas del Texas Health Presbyterian Hospital en Dallas, habían seguido las directrices sobre la EVE que los CDC emitieron por primera vez en 2008 y que actualizaron este agosto, señaló el 20 de octubre durante una conferencia de prensa vespertina el director de los CDC, Thomas R. Frieden. “El hospital que atendió al primer paciente utilizó esas directrices. Las dos trabajadoras sanitarias se infectaron. Eso es inaceptable. Quizá nunca sepamos qué sucedió exactamente, pero la moraleja es que las directrices no funcionaron en ese hospital”, dijo Frieden. Las directrices mejoradas buscan crear un “mayor margen de seguridad”, obligan a un entrenamiento intensivo en el uso de equipo de protección, unos trajes que cubren el cuerpo completo, y monitores designados para garantizar que el equipamiento se use y se quite de forma adecuada. Ahora, los CDC recomiendan un conjunto muy específico de equipos a ser usados por los trabajadores de atención sanitaria mientras atienden a pacientes de EVE, que incluye: guantes dobles, botas impermeables que cubran al menos hasta la mitad de la pantorrilla, batas impermeables o resistentes al agua de un solo uso que lleguen a la mitad de la pantorrilla, escudos faciales de un solo uso desechables, capuchas quirúrgicas para garantizar una cobertura completa de la cabeza y el cuello, delantal a prueba de agua que cubra el torso hasta la mitad de la pantorrilla si el paciente vomita o tiene diarrea, • uso de un respirador en todo momento, ya sea un respirador N95 o un respirador purificador de aire motorizado. • • • • • • Los trabajadores de la atención sanitaria deben pasar por un entrenamiento riguroso y repetido para ponerse y quitarse todo ese equipo, hasta que se “convierta en un ritual”, comentó Frieden. Ahora, los CDC también recomiendan que los hospitales cuenten con un monitor entrenado para observar a los trabajadores mientras se ponen y se quitan los trajes, y también mientras atienden a los pacientes. Los hospitales también deben designar áreas para ponerse y quitarse el equipo, con suficiente espacio para permitir una separación clara entre las áreas limpias y las potencialmente contaminadas, según una hoja de datos de los CDC. “Aunque se ha prestado mucha atención al equipo, el mayor riesgo en la atención de la EVE está al quitarse el equipo que el trabajador de salud tenga puesto”, advirtió Frieden. Las directrices publicadas por los CDC representan un consenso de los expertos en gestionar la EVE, que incluyen a trabajadores de la atención de la salud del Hospital de la Universidad de Emory en Atlanta, del Centro Médico de Nebraska en Omaha, y de los NIH. Los hospitales de Atlanta y Omaha han tratado a pacientes de EVE en las últimas semanas. Frieden dijo que se necesitan las directrices más estrictas debido a que la experiencia en Dallas ha mostrado que los trabajadores de la atención sanitaria de Estados Unidos se enfrentan a unas dificultades distintas que los profesionales de la atención sanitaria que trabajan en África Occidental. “La forma en que se ofrece la atención sanitaria en este país es más arriesgada que en África”, aseguró Frieden. “Hay más enfermería directa, y hay más procedimientos de alto riesgo, como la intubación”. Estados Unidos, Texas: Numerosos casos de fiebre del Nilo Occidental en el condado de Harris 22 de octubre de 2014 – Fuente: La Voz de Houston (Estados Unidos) En el Condado de Harris, los casos de fiebre del Nilo Occidental han superado este año el récord establecido durante el brote de 2012. De hecho, los casos en Harris y el área de Houston constituyen más de la mitad de todos los que han surgido en Texas. Los datos estatales divulgados el 21 de octubre no especifican las muertes por condados, pero los de Harris y Montgomery han informado una muerte en cada uno de ellos durante 2014. La ciudad de Houston y el Condado de Harris han reportado 123 casos de fiebre del Nilo Occidental, la cual es transmitida por mosquitos. Esto significa un aumento en comparación con los 116 casos que hubo en 2012. La información muestra también una cifra récord de mosquitos portadores del virus en el Condado de Harris. En este año se han detectado 1.285 en comparación con los 501 de 2012. Los casos de este año contrastan con los nueve que hubo el año pasado, con 147 mosquitos que resultaron portadores del virus del Nilo Occidental. Fumigación aérea “Esta es una temporada sin precedentes”, dijo Mustapha Debboun, director de la división de control de mosquitos del Departamento de Salud Pública y Servicios Ambientales del Condado de Harris. El brote parece haberse propagado especialmente en el condado de Harris, aunque el de Montgomery ha reportado 24 personas infectadas, lo que supera a los 17 casos que hubo en 2012. Las autoridades de dicho condado han respondido con grandes fumigaciones aéreas que, según creen, han impedido que el virus de propague por su región. 6 En el Condado de Galveston sólo se ha reportado un caso, según John Marshall, director del Departamento de Control de Mosquitos en dicho condado. “Todo parece indica que será un año que marcará récords, lo cual es sorprendente”, dijo el Dr. Scott Weaver, director científico del Laboratorio Nacional de Galveston, donde se investigan enfermedades infecciosas como la fiebre del Nilo Occidental. Weaver indicó que este brote repentino resulta sorprendente porque, con excepción de 2012, la tendencia ha sido hacia la disminución desde 2003. Haití: La ONU pide un ‘Plan Marshall’ para terminar con la pobreza en el país 23 de octubre de 2014 – Fuente: EFE La Organización de Naciones Unidas (ONU) cree que es necesario una especie de ‘Plan Marshall’ para que Haití pueda superar la pobreza crónica y eliminar las causas que han generado epidemias como la del cólera, desatada hace cuatro años y que ha causado 8.500 muertos. “Es el país más pobre de la región, y la falta de agua y saneamiento son síntomas de la extrema pobreza”, dijo el 23 de octubre el coordinador principal de la ONU para la Respuesta del Cólera en Haití, el chileno Pedro Medrano Rojas. Se necesita un “Plan Marshall para acabar con todas las enfermedades que están asociadas” a la falta de agua potable y las insuficientes redes de saneamiento del país, agregó Medrano. El cólera reapareció en Haití en octubre de 2010 y desde entonces ha afectado a más de 700.000 personas y ha causado 8.500 muertos, una alta cantidad si se tiene en cuenta que la población de ese país es de 10 millones de personas. Denuncias de los afectados, que han llegado incluso hasta los tribunales de New York, indican que el brote surgió por desechos de los residuos fecales del contingente nepalí de la misión de la ONU en Haití, que llegó hace cuatro años. Precisamente hoy se celebró la primera vista oral en uno de los casos presentados ante la justicia de Estados Unidos en la que abogados de víctimas argumentaron por qué la ONU no goza de inmunidad, y por tanto, debe haber un juicio y depurarse responsabilidades. “Una cosa es la bacteria y otras cosas son las condiciones de pobreza en Haití. La ONU no es responsable de la pobreza en Haití”, afirmó el experto, que evitó pronunciarse sobre el procedimiento judicial. “Nunca ha sido la intención de la ONU llevar el cólera a ninguna parte del mundo. Nuestro trabajo es humanitario. El compromiso de la ONU con Haití está ahí. Hemos estado muchos años ayudando al país a resolver sus problemas”, insistió Medrano. Según datos de los que dispone la ONU, solo una tercera parte de la población haitiana tiene un “mínimo acceso” a una red de alcantarillado y solo la mitad tiene acceso a servicios de salud. La mayoría de los fallecimientos de niños menores de 5 se deben a diarreas por falta de una infraestructura que asegure un suministro de agua potable. Aunque el país sigue a marchas forzadas para superar los efectos del terremoto que devastó esa nación en enero de 2010, que causó más de 300.000 muertos, todavía tiene un fuerte rezago en sus niveles de desarrollo. La comunidad internacional ha venido respaldado estos esfuerzos, pero al Gobierno de Haití le faltan fondos y ahora solo dispone de una cantidad anual cercana a los 40 millones de dólares, aportada por organismos y países amigos. “El país necesita un mínimo de 200 a 250 millones de dólares al año para este tipo de inversiones. Al ritmo actual, pasarán casi 50 años para que Haití alcance los mismos niveles que el resto de América Latina y el Caribe. Esto significa tres generaciones que van a seguir sufriendo lo mismo”, agregó Medrano. La tendencia de los afectados por el cólera se va reduciendo, según anota el responsable de la ONU. El año pasado había un promedio de 5.000 casos mensuales, y ahora han llegado a 1.000 casos mensuales. Pero eso no significa, insiste, en que en algún momento pueda terminarse la epidemia. “Las causas estructurales están ahí, la extrema pobreza, la falta de servicios sanitarios”, señala. Parte de la reducción puede atribuirse al hecho de que este año Haití no ha sufrido inundaciones graves por la época de temporales, cuando normalmente se cortan caminos y se contaminan las aguas, generando más cólera y tifus. Pero “va a seguir siendo una amenaza” y los peligros se pueden extender aún más a otros países. Ha habido 40.000 casos en República Dominicana y unos 200 en Cuba. “Han llegado casos de cólera hasta los Países Bajos, pero ahí lo pueden controlar”, agregó. Recordó Medrano que las epidemias de cólera que ha vivido el mundo en el siglo XVII o XIX se producían en un escenario más contenido. Ahora, “en un mundo globalizado, una epidemia como la de Haití puede ir a África o cualquier lado”, señaló. 7 Sobre el papel que pudo tener la ONU en la introducción de la bacteria, el Coordinador Principal de la ONU para la Respuesta del Cólera en Haití recordó las recomendaciones impulsadas por un panel de expertos para las funciones de las misiones de paz. Entre ellas figuran medidas sobre el manejo de desechos y una mayor coordinación con países que contribuyan con tropas. “La obligación de los países es asegurar que su personal de tropa cumpla con requisitos de salud”, recordó. “Es muy difícil poder prevenir o asegurar que cada una de las personas no tenga una enfermedad que es asintomática. En algunos casos los cascos azules proceden de regiones en las hay enfermedades endémicas”, insistió. El mundo África Occidental: La OMS eleva a 4.877 los muertos por la enfermedad por el virus del Ébola 23 de octubre de 2014 – Fuente: Europa Press La Organización Mundial de la Salud (OMS) elevó el 22 de octubre a 4.877 los muertos por el brote de enfermedad por el virus del Ébola (EVE) en África Occidental, donde el número de casos se aproxima ya a los 10.000, casi 1.000 de los cuales se han registrado en la última semana. Según la OMS, hasta el 19 de octubre, había un total de 9.936 casos confirmados, 976 de los cuales se registraron en los últimos siete días, lo que equivale a 10% de los casos de los que se tiene constancia. El país más golpeado es Liberia, con 4.665 casos y 2.705 muertos, seguido por Sierra Leona, con 3.706 casos y 1.259 muertos, y Guinea, con 1.540 casos y 904 muertos. Hasta la fecha, ha habido 443 casos entre trabajadores sanitarios, tanto casos confirmados como probables, de los que 244 han fallecido. También en este ámbito Liberia es el más afectado, con 103 muertos, seguido por Sierra Leona, con 95, y Guinea, con 41. Esta cifra incluye el caso de la española Teresa Romero así como las dos enfermeras contagiadas en Estados Unidos por el primer paciente diagnosticado con el virus fuera de África. “Nosotros sabemos que en esos tres países las cifras son subestimadas”, declaró en Ginebra una portavoz de la organización que administra la lucha contra la EVE. “¿Es en 10%, 20%? No lo sé. Lo que sí sabemos es que no encontramos todos los casos”, añadió. Falta de camas Según las estimaciones de la OMS, serían necesarias 4.388 camas en 50 unidades de tratamiento de la EVE en estos tres países para poder llegar al objetivo de aislar a 70% de los casos para el 1 de diciembre. Sin embargo, en la actualidad solo hay 1.126, es decir, 25%. Asimismo, lamenta la OMS en su comunicado, hay una falta de equipos médicos extranjeros para gestionar y hacer funcionar las unidades de tratamiento. Además, solo hay compromisos en firme para 30 de las 50 unidades necesarias, por lo que la agencia sigue trabajando con los estados miembro para “llenar esos vacíos”. Por otra parte, la agencia señala que hacen falta 28 laboratorios en la región para poder realizar las pruebas para confirmar la EVE, pero solo hay doce en funcionamiento (tres en Guinea, cinco en Liberia y cuatro en Sierra Leona). Sobrevivientes ponen a prueba su inmunidad Once sobrevivientes de la EVE trabajan en un hospital que asiste en Monrovia a personas infectadas; pese a que no existen pruebas científicas, especialistas coinciden en que es difícil que un sobreviviente se vuelva a infectar con la misma cepa del virus por la inmunidad que podría generar el cuerpo. Amie Subah pasa sus días alimentando a pacientes con EVE, administrándoles medicación y cambiando pañales a niños en un centro de tratamiento en Liberia. Su activo más valioso es que es una sobreviviente de la EVE que considera que ya es inmune. Eso significa que Subah ya no necesita usar los incómodos trajes protectores que limitan el tiempo de trabajo de los médicos a 45 minutos, por lo que puede dedicar horas a la atención de sus pacientes protegida sólo con una bata quirúrgica, máscara, guantes y botas. “No estoy preocupada. Sé que no contraeré el virus aunque me vomiten encima”, dice la partera de 39 años. Subah es una de los 11 sobrevivientes que trabajan en el hospital Elwa 3 de Monrovia con el grupo de asistencia de Médicos Sin Fronteras. El grupo de médicos, que ha tratado a alrededor de un tercio de las casi 10.000 personas infectadas de África Occidental, nunca ha visto un caso de un sobreviviente que se reinfecte con la misma cepa del virus. “No afirmamos que la gente adquiera inmunidad de por vida porque no lo sabemos”, dijo Athena Viscusi, una trabajadora social de la organización de asistencia que trabaja junto con los sobrevivientes. “Pero les decimos que no volverán a contraer EVE otra vez durante esta epidemia”. 8 Si bien por lo general otros investigadores coinciden, hay pocas pruebas concluyentes sobre cuánto podría durar la inmunidad. Por otra parte, si el virus evoluciona, como lo ha hecho más de 300 veces en el transcurso de los años, no puede descartarse que se pierda la inmunidad, dijo Marie-Paule Kieny, subdirectora general de innovación y sistemas de salud de la Organización Mundial de la Salud. Sin pruebas científicas “Por lo que sé, no ha habido casos de personas infectadas que se hayan recuperado y hayan vuelto a infectarse”, dijo Kieny. De todos modos, agregó, “en realidad no hay pruebas científicas”. La tasa de supervivencia es en este brote de alrededor de 30%, según la OMS. La inmunidad podría derivar de anticuerpos que produce el sistema inmunológico para ayudar a la gente a sobrevivir a la enfermedad. Los anticuerpos luego combaten de forma enérgica toda futura amenaza del mismo virus. La OMS y otras organizaciones investigan si la sangre de los sobrevivientes, que contendría esos anticuerpos, puede usarse para contribuir a repeler la enfermedad en el brote actual. “Puede llevar mucho tiempo recuperarse por completo de una infección por el virus del Ébola”, dijo Joseph McCormick, que trabajó en los primeros tres brotes de EVE en África en 1976 y dirigió durante 10 años los Centros para el Control y la Prevención de Enfermedades (CDC) de Estados Unidos. La mayor parte de los pacientes baja de peso y se siente débil. No hay consecuencias a largo plazo, si bien se ha hecho un seguimiento riguroso de pocos pacientes porque los brotes se produjeron en lugares apartados, dijo McCormick, que es profesor y decano regional de la Facultad de Salud Pública de Texas. “La suerte de los sobrevivientes se conocerá con más claridad luego de este último brote, que ha sido el mayor”, dijo. Nuevas brigadas sanitarias cubanas llegan a Liberia y Guinea Dos nuevas brigadas con más de 80 trabajadores sanitarios cubanos llegaron el 22 de octubre a Liberia y Guinea para luchar contra la EVE. Un total de 51 profesionales de la salud aterrizaron en el Aeropuerto Internacional Roberts de Monrovia, informó Jorge Lefebre Nicolás, embajador de Cuba en Liberia. Otro grupo de unos 40 médicos de la isla caribeña tenía previsto llegar el mismo día a la vecina Guinea, y se sumarán a los 165 médicos y enfermeras cubanos que se preparan desde hace semanas en Sierra Leona para trabajar en hospitales y clínicas de Freetown. “Somos parte de esto. Nuestro pueblo y los líderes de nuestra revolución vinieron a África desde Cuba. Tenemos un compromiso con África en estos momentos difíciles”, dijo el embajador, tras recibir a sus compatriotas en el aeropuerto. Según Lefebre, Cuba tiene “capacidad médica y voluntad para ayudar contra esta enfermedad”. En alusión a los recursos desplegados por Estados Unidos en Liberia para luchar también contra la EVE, el diplomático dijo: “Estamos dispuestos a colaborar al cien por cien con los americanos. Debemos luchar contra la EVE; cualquier otra cosa debe dejarse al margen”. El número de trabajadores médicos dispuesto por Cuba para tratar la EVE en África supera a los sanitarios enviados por organizaciones como Médicos Sin Fronteras y la Cruz Roja, o potencias como Estados Unidos, Gran Bretaña y China, según la ONU. Arabia Saudí: Reportan nuevos casos y muertes por el síndrome respiratorio de Medio Oriente 23 de octubre de 2014 – Fuente: World Bulletin Arabia Saudí reportó el 22 de octubre una nueva víctima mortal del síndrome respiratorio de Medio Oriente por coronavirus (MERSCoV), como así también una nueva infección. El Ministerio de Salud de Arabia Saudí informó que la nueva víctima mortal se registró en la occidental ciudad de Ta’if, mientras que la nueva infección se produjo en la occidental ciudad de Medina. Los nuevos casos elevan a 772 el número de personas que contrajeron el virus en Arabia Saudí desde 2012, incluyendo 329 muertes; de ellas, 431 se recuperaron de y otros 12 aún están recibiendo tratamiento. El Consejo Supremo de Salud de Qatar, por su parte, informó de un nuevo caso de MERS-CoV en un qatarí de 34 años de edad. Esta persona presentó fiebre durante una semana antes de ser transferido a la sección de urgencias en el Hospital Hamad. Este es el segundo caso de MERS-CoV reportado en Qatar desde noviembre de 2013. La nueva infección eleva a 11 el número de personas que han contraído el virus en Qatar desde septiembre de 2012. Cinco personas fallecieron a causa del virus en este estado del Golfo Arábigo. Este síndrome fue reportado por primera vez en 2012 en Arabia Saudí. Se ha detectado en dromedarios (Camelus dromedarius) de Arabia Saudí, Omán, Qatar y Egipto. 9 Camboya avanza en la lucha contra la tuberculosis 22 de octubre de 2014 – Fuente: El País (España) Todo empezó el día del año nuevo jemer. Ngom se sentía cansado y no dejaba de toser por lo que, pasados unos días, tras ver que su estado de salud no mejoraba, decidió ir a hacerse un chequeo al hospital y le diagnosticaron tuberculosis. Lo mismo le sucedió a Han Iev; tenía fiebre y mucha tos. “Cuando me diagnosticaron tuberculosis tuve miedo, pensé que iba a morir porque no sabía lo que era”, explica sentada en la camilla de su habitación junto a su marido, May Yom, que no se ha separado de ella desde que fue ingresada hace dos meses para recibir tratamiento en el hospital de Médicos Sin Fronteras (MSF) de la provincia camboyana de Kampong Cham. La organización trabaja desde 1994 en el país, el segundo en el mundo por prevalencia de esta enfermedad, por detrás de Sudáfrica. Dos mujeres afectadas por la tuberculosis en el En este centro, en 2011, se atendieron 11.000 pacientes y detectaron hospital de Kampong Cham, en Camboya. 636 nuevos casos. Entre los afectados, alrededor de 60% eran varones; 11% de ellos, niños, y 15%, VIH positivos. Este hospital ha contribuido a los avances que el país ha registrado en la última década en la lucha contra la tuberculosis. “Camboya todavía no ha alcanzado las metas de los Objetivos del Milenio de la Organización de Naciones Unidas (ONU) pero las tasas de prevalencia, incidencia y mortalidad han mejorado en los últimos diez años”, afirma Adriana Palomares, jefa de misión de MSF. May Yom, los pacientes y los demás trabajadores que se encuentran en el recinto deben llevar una mascarilla respiratoria que facilitan en la entrada para no ser contagiados por la enfermedad. “Las bacterias se transmiten muy fácilmente. En las culturas asiáticas estamos muy cerca unos con otros y aumentan las posibilidades de contagio a otras personas”, explica Julie Papango, que trabaja en el laboratorio del hospital de Kampong Cham. Ngom es uno de los pacientes enfermos de tuberculosis que reciben tratamiento en el hospital de Kampong Cham, en Camboya. La desnutrición, así como las condiciones de pobreza y hacinamiento aumentan el riesgo de contraer la enfermedad. “La tuberculosis necesita un sistema de salud fuerte que trabaje en red para poder lograr una disminución de los casos y parar la transmisión. En países de ingresos bajos y medios, los sistemas de salud son inadecuados y esto afecta la detección temprana de casos y el seguimiento adecuado del tratamiento”, explica Palomares. El 80% de los habitantes de Camboya vive en zonas rurales y esto complica el acceso a los centros sanitarios, sobre todo durante la época del monzón, entre mayo y octubre. “La tuberculosis es fácilmente detectable y tiene cura, pero con las lluvias mucha gente no viene a tratarse al hospital porque las carreteras están cortadas o los camboyanos están cultivando arroz”, dice Papango. Según la Organización Mundial de la Salud (OMS), la enfermedad se trata administrando durante seis meses una combinación de cuatro medicamentos antimicrobianos. “El tratamiento y las medicinas que actualmente reciben los enfermos son gratuitos y son financiados por la organización Global Found”, asegura el Dr. San, médico del hospital de Kampong Cham. Camboya tiene una tasa de incidencia de 424 casos cada 100.000 habitantes y una prevalencia de 817 casos cada 100.000 habitantes, según un informe del Programa Nacional de Tuberculosis de 2012. Pero en la última década la tasa de prevalencia se ha reducido a la mitad. La OMS acaba de publicar el perfil de tuberculosis del país con datos de 2013. Hasta hace tan solo 20 años la situación era dramática. Su sistema sanitario quedó prácticamente arrasado tras la dictadura de los jemeres rojos que en tres años y ocho meses, entre 1975 y 1979, exterminó un tercio de la población del país. Posteriormente, la invasión vietnamita en 1979 hizo que el país entrara en una espiral de guerra hasta 1993. La población era atendida por algunas personas que vendían fármacos pero no tenían formación médica y el anhelo de los jemeres rojos por hacer desaparecer a las personas con formación provocó que muchos médicos fueran exterminados y otros lograron escapar al exilio. De 600 médicos, tan sólo quedaban 50 de ellos tras estos largos años de genocidio y de conflicto, según la OMS. En el laboratorio de Kampong Cham el personal de Médicos Sin Fronteras recoge y analiza el esputo de los pacientes y puede detectar si es positivo en el mismo día de la recogida de las muestras. El diagnóstico y el tratamiento, por aquel entonces, tan sólo se facilitaba en los hospitales y muchas personas no podían tratarse porque no podían hacer frente al gasto del viaje y alojamiento que exigía los 12 a 18 meses de tratamiento, mientras que otros no iban al hospital hasta que se encontraban gravemente enfermos infectando a otras personas. Con la reconstrucción del país, la reapertura de universidades y la llegada de organizaciones internacionales, el sistema sanitario en Camboya empezó a reconstruirse. “La disponibilidad de recursos humanos para la salud se ha desarrollado correctamente las últimas décadas. Sin embargo, debido a los bajos salarios y el estigma de la tuberculosis, los médicos y las enfermeras tienen muy baja motivación para trabajar”, explicó Palomares. El principal reto ahora es diagnosticar más casos de tuberculosis. “Faltan herramientas más rápidas para hacerlo”, afirma la jefa de misión de MSF. “Para detectar la tuberculosis recogemos el esputo del paciente, lo analizamos en el 10 laboratorio y podemos informar al médico si es paciente es positivo el mismo día. Este test no es muy sensible porque recogemos una muestra muy pequeña de esputo, por lo que seguimos un segundo proceso haciendo crecer la bacteria en el laboratorio. Esto nos lleva dos meses y medio, pero podemos detectar si el paciente es sintomático”, explica Papango, una de las encargadas de llevar a cabo estos test en el laboratorio. La tuberculosis es una enfermedad que se desarrolla lentamente y la persona que ha sido infectada puede no presentar ningún síntoma durante años, por lo que puede que no acuda en busca de atención médica y contagie a muchos más. Por ejemplo, según la OMS, a lo largo de un año, un enfermo tuberculoso puede infectar a unas 10 o 15 personas por contacto estrecho, y si no reciben tratamiento adecuado, hasta dos terceras partes de los enfermos tuberculosos mueren. Avances esperanzadores La tuberculosis es una enfermedad bacteriana infecciosa causada por la bacteria Mycobacterium tuberculosis, que se propaga a través del aire con la tos o un estornudo y afecta más comúnmente a los pulmones, aunque también podría afectar a otras partes del cuerpo. Es la segunda causa mundial de mortalidad, después del sida, causada por un agente infeccioso, según la Organización Mundial de la Salud. En 2013 murieron por esta enfermedad 1,5 millones de personas. La mayoría vivían en países de renta media y baja. En los últimos años ha habido avances, lentos pero esperanzadores: entre 1990 y 2013 la tasa de mortalidad disminuyó 45% y entre 2000 y 2013 37 millones de personas se curaron. (Fuente: Organización Mundial de la Salud) Por ello, MSF se centró en la detección de la enfermedad de los grupos de alto riesgo como las personas de edad avanzada, principalmente mayores de 55 años, que presentan una prevalencia hasta tres veces mayor que en la población general. “Hace 15 años ésta era mucho más alta que ahora, las personas mayores se quedan en casa para apoyar a las familias en el cuidado de los menores y utilizan más la medicina tradicional porque muchas veces piensan que los síntomas de la tuberculosis son debidos a la edad”, explica Palomares. Actualmente, una unidad de dos trabajadores móviles acude a las comunidades para explicar en qué consiste la enfermedad. Si el médico sospecha que alguno de ellos puede padecer tuberculosis, se les pide también una muestra de esputos que analizan posteriormente en uno de los tres laboratorios que tienen actualmente en el país, uno de ellos en Kampong Cham, y los otros dos, en Siem Reap y Phnom Penh. “Nos hemos planteado delegar el proyecto actual porque es un país que se desarrolla y hay otras organizaciones trabajando por la tuberculosis. Pero por ahora queremos quedarnos un tiempo más para desarrollar la estrategia de detección activa de los casos”, cuenta Palomares. Todavía queda mucho trabajo por hacer. India, Goa: Brote de enfermedad de manos, pies y boca en Panaji 21 de octubre de 2014 – Fuente: The Times of India (India) La enfermedad de manos, pies y boca (EMPB), que afectó a varios niños durante un brote de agosto de 2013, está de vuelta, presentándose un cierto número de casos en la última quincena. Algunos pediatras afirman haber recibido hasta tres a cuatro casos por día. El Colegio Médico de Goa (GMC) y el hospital también han informado de un buen número de casos de EMPB en los últimos días. Aunque es una enfermedad común en los niños, también puede afectar a los adultos. Los niños que sufren de esta enfermedad por lo general desarrollan úlceras en o alrededor de la boca y otras partes del cuerpo como manos, pies, e incluso nalgas y piernas. Los síntomas pueden durar unos pocos días, y causan molestias moderadas a los pacientes. Los pediatras afirman que no hay razón para el pánico, ya que la enfermedad se supera al cabo de unos días. Los niños con EMPB normalmente se recuperan en pocos días con medicación. Según un pediatra de la ciudad, no sólo se registran más casos de EMPB en la actualidad respecto del brote de agosto de 2013, sino que la gravedad de la erupción asociada con la enfermedad es también más evidente. “He estado tratando entre cuatro y cinco casos de EMPB al día”, dijo el pediatra. Algunos otros, sin embargo, tienen la impresión de que la enfermedad se ha vuelto bastante común en los últimos años. La Dra. Maria Silveira, profesora y jefe del departamento de pediatría del GMC, dijo: “Anteriormente había menos conocimiento de la enfermedad y por lo tanto podía no estar en el centro de atención, como es ahora”. El Dr. Sanjay Khope, cirujano pediátrico, es también de la opinión de que se han observado más casos de EMPB en los últimos años. “Sin embargo, no existe ningún medicamento específico para ello, y los síntomas suelen remitir en pocos días”, dijo. El Dr. Anthony Nazaret, pediatra en Mapusa, dijo que a pesar de que ha observado varios casos de la enfermedad en los últimos años, tiene la impresión de que el número de casos de EMPB es comparativamente menor que el del año pasado. Los casos de poliomielitis se redujeron más de 99% en los últimos 25 años 23 de octubre de 2014 – Fuente: Europa Press La Organización Mundial de la Salud (OMS) informó que los casos de poliomielitis, una enfermedad altamente infecciosa causada por un virus y que afecta principalmente a menores de 5 años, han disminuido más de 99% entre 1988 y 2013. En el último informe mundial contra la enfermedad elaborado por este organismo de la Organización de Naciones Unidas se observa que, mientras que en 1988 había 350.000 casos, el año pasado se registraron sólo 416. De hecho, actualmente sólo Afganistán, Nigeria y Pakistán están afectados por el virus de la poliomielitis. Esta reducción se debe a los esfuerzos que han realizado todos los países para erradicar la enfermedad. Ejemplo de esta lucha es la creación de la Iniciativa Global de Erradicación de la Poliomielitis (GPEI), encabezada por gobier- 11 nos nacionales, la OMS, la Asociación Rotaria Internacional, los Centros para el Control y la Prevención de Enfermedades (CDC) de Estados Unidos, el Fondo de las Naciones Unidas para la Infancia (UNICEF) y la Fundación Bill y Melinda Gates. Gracias a esta iniciativa, en 1994 la Región de las Américas fue declarada libre de poliomielitis, seguida de la Región del Pacífico Occidental de la OMS en el año 2000 y la Región Europea en junio de 2002. Además, el pasado 27 de marzo fue declarada libre de la enfermedad la Región del Sudeste Asiático. Un logro que, a juicio del organismo, marca un “significativo paso adelante” en la erradicación mundial del virus ya que, actualmente, 80% de la población mundial vive en zonas donde no existe la enfermedad. Además, se ha conseguido salvar la vida de 1,5 millones de niños y más de 10 millones de pacientes no se han quedado paralíticos, principal síntoma de la poliomielitis. Ahora bien, la OMS advirtió que si no se erradica el virus en Afganistán, Nigeria y Pakistán, en 10 años podrían aparecer 200.000 nuevos casos cada año en todo el mundo. Por ello, elaboró un nuevo ‘Plan de Erradicación de la Poliomielitis 2013-2018’, que tiene como objetivo luchar contra todos los tipos en los que se presenta la enfermedad. La erradicación de la poliomielitis, según estima la organización, podría ahorrar hasta unos 50.000 millones de dólares en los próximos 20 años y, especialmente, en los países con bajos ingresos. Se escribe el último capítulo de la lucha contra el VIH/sida 20 de octubre de 2014 – Fuente: Inter Press Service El VIH/sida planteó un enorme desafío para la ciencia al cobrarse la vida de millones de personas en África en las últimas tres décadas. Pero los especialistas ahora creen haber hallado la fórmula mágica para poner fin en 15 años más a la epidemia como amenaza a la salud pública. Los números mágicos son 90-90-90 y se basan sobre la creciente evidencia clínica de que el tratamiento contra el VIH es una forma de prevención, porque administrando antirretrovirales a los pacientes se reducen las nuevas infecciones. Los nuevos objetivos para el tratamiento contra el VIH/sida para 2020 son: • 90% de todas las personas con VIH estarán diagnosticadas, • 90% de las personas diagnosticadas recibirán antirretrovirales, y • 90% de las personas tratadas con antirretrovirales lograrán una supresión duradera de la carga viral en el organismo. La estrategia 90-90-90, anunciada por el Programa Conjunto de las Naciones Unidas contra el Sida (ONUSIDA) a principios de este año, busca frenar la propagación del virus para 2020 y poner fin a la epidemia para 2030. “Es el plan más ambicioso para eliminar el VIH/sida, pero factible”, según la especialista Lucy Matu, directora de servicios técnicos de la Fundación Elizabeth Glaser para el Sida Pediátrico en Kenia. Según dijo, 72% de las personas portadoras del virus del sida han sido diagnosticadas en Kenia, y 76% de los 880.000 adultos y niños con VIH reciben antirretrovirales, de acuerdo con los últimos datos de abril de este año. Kenia se acercará a los objetivos 90-90-90 si implementa la guía divulgada por la Organización Mundial de la Salud (OMS) en 2013, que aumenta el número de células del sistema inmunológico CD4, de 350 a 500, para empezar a recibir tratamiento, remarcó Matu. Esas células son las encargadas de luchar contra las infecciones en el organismo. Como se ampliará el derecho a recibir tratamiento, explicó, “aumentará el número de personas que reciben antirretrovirales en 250.000 o 300.000, 90% de los que los necesitan y, por supuesto, más personas comenzarán a recibir atención médica”. Un objetivo alcanzable Las pautas de la OMS se basan en los beneficios clínicos de comenzar lo antes posible a recibir antirretrovirales. Los pacientes tienen un mejor estado de salud y evitan las infecciones oportunistas, como la neumonía, la meningitis y la tuberculosis. Kenia no es el único país que se encamina a lograr los ambiciosos objetivos 90-90-90. En Botsuana, que tiene la mayor prevalencia del VIH entre adultos después de Suazilandia, más de 70% de las personas con el virus del sida reciben antirretrovirales. Todos los países de África Oriental y Meridional adoptan las nuevas pautas, indicó Eleanor Gouws-Williams, asesora de información estratégica de ONUSIDA. 12 Malaui, Ruanda, Uganda, Suazilandia y Zambia están “terminando de elaborar sus pautas nacionales, mientras otros como Sudáfrica se proponen implementar las nuevas normas a partir del año que viene”, dijo. Gouws-Williams considera que el plan de 90-90-90 es alcanzable. El primer paso Solo la mitad de las personas con VIH que residen en África subsahariana tienen diagnóstico, según ONUSIDA, por lo que el primer paso será lograr que se hagan el análisis. Estudios en Kenia y Uganda demostraron que incluir el análisis de VIH en las campañas de salud se tradujo en un aumento de la cobertura en 86 y 72%, respectivamente. Sin embargo, los especialistas advierten que los objetivos procuran mucho más que administrar antirretrovirales a un montón de personas. La clave es alcanzar la supresión de la carga viral. “En Ruanda, 83% de las personas que recibían antirretrovirales resultaron haber logrado la supresión viral tras 18 meses de tratamiento”, indicó Gouws-Williams. En Zimbabue, Agnes Mahomva, directora en el país la Fundación Elizabeth Glaser para el Sida Pediátrico, dijo que los objetivos 90-90-90 no eran demasiado ambiciosos para ese país de África Meridional. “Las mujeres embarazadas o amamantando ya son universalmente beneficiarias del tratamiento con antirretrovirales de por vida, así como los menores de cinco años seropositivos, sin importar el conteo de CD4”, dijo. Si bien numerosos especialistas son optimistas respecto de que se van a alcanzar las metas 90-90-90, la activista ugandesa Annabel Nkunda dijo que los objetivos no necesariamente dialogan entre sí. “Muchos pacientes, cuando comienzan a recibir tratamiento, no lo siguen por el estigma. Sin un objetivo específico para reducir el estigma, ningún tipo de intervención nos llevará a cero VIH/sida”, explicó Nkunda. Pero Matu discrepó y sostuvo que “si conoces tu estatus, es más probable que recibas tratamiento. Si recibes antirretrovirales, es más probable que permanezcas en el sistema de salud para el seguimiento”. Buscando fondos Todavía no es demasiado pronto para estimar cuánto gastarán los países en alcanzar los objetivos 90-90-90, pero parece haber coincidencia en que se necesitarán muchos recursos. Ya hay algunos países africanos que exploran opciones de financiación innovadoras, como el impuesto contra el sida y fondos fiduciarios nacionales para el VIH. Gouws-Williams señaló que los antirretrovirales son más asequibles que antes. En Malaui cuestan menos de 100 dólares por persona por año. Sin embargo, igual será necesaria la asistencia de los donantes, en especial a los cinco países más pobres, donde el tratamiento contra el VIH consume más de 5% del producto interno bruto: Burundi, Malaui, Mozambique, Lesotho y Zimbabue. Matu aclaró que lograr los objetivos 90-90-90 requiere una combinación de factores, un sistema de salud fuerte, buen equipamiento en los laboratorios, análisis clínicos más baratos y un buen personal de salud. Mahmova añadió que se necesita un fuerte componente comunitario “porque ahí es donde ocurren muchos cuellos de botella como el estigma, que ponen en peligro el tratamiento”. A pesar de la ardua tarea que queda por delante, muchos creen que la estrategia 90-90-90 escribirá el capítulo final de la epidemia del sida. 13 Publicidad relacionada con la salud Hey, ¿sabías que las manos sucias propagan enfermedades? Lávalas antes de comer y después de usar el baño. Department of Health and Environment (Topeka, Kansas, Estados Unidos). El Reporte Epidemiológico de Córdoba hace su mejor esfuerzo para verificar los informes que incluye en sus envíos, pero no garantiza la exactitud ni integridad de la información, ni de cualquier opinión basada en ella. El lector debe asumir todos los riesgos inherentes al utilizar la información incluida en estos reportes. No será responsable por errores u omisiones, ni estará sujeto a acción legal por daños o perjuicios incurridos como resultado del uso o confianza depositados en el material comunicado. A todos aquellos cuyo interés sea el de difundir reportes breves, análisis de eventos de alguna de las estrategias de vigilancia epidemiológica o actividades de capacitación, les solicitamos nos envíen su documento para que sea considerada por el Comité Editorial su publicación en el Reporte Epidemiológico de Córdoba. Toda aquella persona interesada en recibir este Reporte Epidemiológico de Córdoba en formato electrónico, por favor solicitarlo por correo electrónico a [email protected], aclarando en el mismo su nombre y la institución a la que pertenece. 14
© Copyright 2026