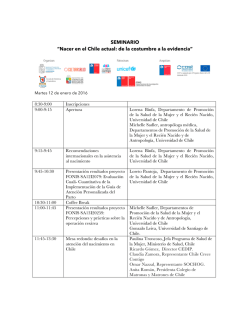
resúmenes de trabajos de investigación xviii congreso nacional
RESÚMENES DE TRABAJOS DE INVESTIGACIÓN XVIII CONGRESO NACIONAL DE NEONATOLOGIA & IX CONGRESO NACIONAL DE ENFERMERÍA NEONATAL 18 AL 21 DE FEBRERO 2015 Editor en jefe María Antonieta Rivera Rueda MESA DIRECTIVA FNNM 2015-2017 Presidente Dr. Jorge Santiago Guevara Torres Vicepresidente Dr. Raúl Villegas Silva Secretaria Dra. Martha Esther Guel Gómez Tesorero Dr. Macario Berrones Guerrero Protesorero Dra. Edna Rocely Reyna Ríos Mesa Directiva 2015-2017 1 Comité trabajos de investigación Dra. María Antonieta Rivera Rueda Dra. María De Lourdes Lemus Varela Dra. Silvia Romero Maldonado Dr. Moisés Quiles Corona Dr. Juan Carlos Barrera de León Dra. Elisa García Morales Dr. Luis Manuel González Gómez Dr. Isaac Estrada Ruelas Dra. Raúl Vizzuett Martínez Dr. Jairo Israel Barajas Rangel Dr. José Alfonso Gutiérrez Padilla Dr. Humberto Martínez García Dr. Daniel Jesús Hernández González Dra. Ma. Victoria Lima Rogel Dra. Claudia Hidalgo Rodríguez Dr. Jorge Octavio Ramírez Del Valle Dr. José Antonio Montoya Cossio Dra. Máyela Carmona Sáenz Dr. Jorge Mario Campos Fong Dra. Gabriela Corona Martínez Dra. Lorena Teresa Jara Uribe Dr. Luis Felipe Murillo Núñez Dr. Chistoph Claus Peter Clausen Dra. Elizabeth López Chávez Dra. Patricia Ydoline Pérez Martínez Dra. Ma. De Lourdes Ramírez Balderas Dra. Mabel Adriana Angón Durán Dr. Carlos Arturo Ramírez Rodríguez Dr. Juan Ramírez Loe Dr. Luis Onofre Hernández Dra. Martha Yolanda Barriga Beltrán 2 RESÚMENES DE TRABAJOS DE INVESTIGACIÓN XVIII CONGRESO NACIONAL DE NEONATOLOGIA & IX CONGRESO NACIONAL DE ENFERMERÍA NEONATAL 18 AL 21 DE FEBRERO 2015 ACCESOS VASCULARES……………………………………. ALIMENTACIÓN CON LECHE HUMANA…………………... ASFIXIA NEONATAL…………………………………………… CALIDAD DE LA ATENCIÓN Y SEGURIDAD DEL PACIENTE……………………………….. CARDIOLOGÍA NEONATAL………………………………….. DEFECTOS CONGÉNITOS…………………………………… DOLOR EN EL NEONATO……………………………………. ENFERMERÍA NEONATAL…………………………………... EPIDEMIOLOGÍA NEONATAL……………………………….. FARMACOLOGÍA PERINATAL…………………………….... HEMATOLOGÍA NEONATAL……………………………….... HIJO DE MADRE CON PATOLOGÍA ESPECÍFICA………. INFECCIONES NEONATALES………………………………. METABOLISMO Y ALTERACIONES ENDOCRINOLÓGICAS NEONATALES…………………….. NEFROLOGÍA Y UROLOGÍA NEONATAL…………………. NEONATOS CON MUY BAJO PESO AL NACER MANEJO Y COMPLICACIONES………………. NEURODESARROLLO DEL NEONATO DE ALTO RIESGO………………………………………………. NEUROLOGÍA NEONATAL……………………………………. NUTRICIÓN Y ALTERACIONES DIGESTIVAS NEONATALES………………………………….. PREMATUREZ………………………………………………….. RETINOPATÍA DEL PREMATURO…………………………… TAMIZ AUDITIVO……………………………………………….. VENTILACIÓN ASISTIDA Y ALTERACIONES RESPIRATORIAS NEONATALES……… TEMA DIVERSO…………………………………………………. 4 6 9 11 14 20 28 29 30 33 35 38 42 50 52 54 55 59 61 68 67 72 72 81 3 ACCESOS VASCULARES FASCITIS NECROSANTE GLÚTEA SECUNDARIA A CATÉTERES UMBILICALES, REPORTE DE CASO. Rodríguez-Hernández Brenda Elizabeth, Lemus-Varela María Lourdes, Chico-Murillo Graciela, Apáez-Araujo Marco Polo Servicio de Neonatología y Cirugía Plástica y Reconstructiva, Hospital de Pediatría, UMAE, IMSS, Guadalajara, Jalisco, México Introducción: El abordaje venoso central es una necesidad para el recién nacido críticamente enfermo, si bien se considera un procedimiento relativamente seguro, puede ocasionar complicaciones de curso fatal. Objetivo: Describir un caso de fascitis necrosante glútea secundario a trombosis por catéteres umbilicales. Reporte clínico: Recién nacido femenino, 8 días de edad, madre con Diabetes Mellitus 2; cesárea a las 37 semanas de gestación por polihidramnios y macrosomía fetal, peso 4100 gr. Ingresó a cunero por intolerancia a la vía enteral, hipoglucemia y policitemia/hiperviscosidad; se colocaron catéteres umbilicales para realizar salinoferesis. Tres días después observaron hiperemia, edema y celulitis en región inter-glútea, posteriormente coloración violácea en glúteo izquierdo, destrucción tisular y aéreas necróticas, envían a Hospital de Pediatría. Al ingreso, observan lesión necrótica con pérdida de epidermis, dermis y fibras musculares, bordes eritematosos y secreción purulenta, inician antibióticos y realizan desbridación quirúrgica. Colocaron sistema vacio cerrado 9 días. Realizaron segundo aseo quirúrgico y cierre de área cruenta, presentandó dehiscencia de herida 4 días posteriores. Colocaron apósitos de alginato de calcio 13 días, se realizó reconstrucción de la herida y rotación de colgajo. Conclusiones: Es importante evaluar juiciosamente la pertinencia de la colocación de catéteres umbilicales; el diagnóstico y tratamiento oportuno de las complicaciones trombóticas, se relacionan directamente con la evolución y pronóstico. HEMATOMA HEPATICO EN PREMATURO QUE MIMETIZA UN TUMOR HEPATICO PRESENTACION DE UN CASO Villegas Alvarez Carolina, Lima Rogel Ma Victoria, Escalante Padrón Francisco J. Hospital Central Dr. Ignacio Morones Prieto San Luis Potosí S.L.P. Introducción: El hematoma hepático del RN prematuro es una complicación grave de la colocación de catéteres umbilicales, en ocasiones puede presentarse como una tumoración hepática. Presentamos un caso que mimetiza un tumor hepático. Descripción: RN femenino de 32.4 SDG con 13 días de vida extrauterina obtenido por cesárea gemelar, peso de 1410g Apgar 8-8 al 1 y 5 minutos. Se aplico dosis de surfactante y CPAP, se canalizan vasos umbilicales, sin éxito, a los dos días presento deterioro hemodinámico, hepatomegalia de 4-5 cm, que requirió de aminas, se realiza US abdominal donde se detecta imagen multiquistica de 38 X 27 X 45 mm no vascularizado, Dx. de PB. hematoma mesenquimatoso, se toma TAC donde se confirma imagen quística, alfa fetoproteina 780000, plaquetopenia de 87,000, por lo que se traslada a nuestra institución. A los 20 días el nuevo US abdominal demostró disminución de la imagen, dos ultrasonidos mas a los 25 y 35 días muestra disminución de la lesión 15 X 14 mm. Al mes disminución de Alfa fetoproteina 43111.7, Ag carcinoembrionario de 2.54 se maneja conservadoramente con seguimiento imagenológico. A los 5 meses peso de 5,100g., con buen desarrollo psicomotor Us normal. Discusión: Hematoma hepático puede incrementar el tamaño con manifestación de hepatomegalia antes de romperse en cavidad peritoneal con un retrazo en el diagnostico; Este se realiza mediante radiografía de abdomen y ultrasonografía El tratamiento debe incluir líquidos, corrección de la 4 coagulación y la cirugía se reserva para casos en los cuales el tratamiento médico no responde. INCIDENCIA DE INFECCIONES DE CATETER VENOSO CENTRAL PERCUTANEO VS CATETER UMBILICAL. Martínez Polito Selene del Carmen Universidad Nacional Autónoma de México ENEO/POSGRADO. Instituto Nacional de Pediatría. Introducción: El empleo y uso de los catéteres umbilicales o cateter percutáneos en el tratamiento de recién nacidos que presentan alguna patología, es un procedimiento común que se realiza en las unidades de cuidados intensivos neonatales, la frecuencia de su empleo en estos pacientes es por la relativa facilidad de canalizar vasos venosos o arteriales, que se utilizaran para obtener en ellos muestras de sangre, para administrar soluciones y medicamentos y para hacer mediciones que permitan conocer su condición hemodinámica. Debido a su gran utilidad es relevante saber en cual de ambos existe mayor incidencia de infecciones, y con esto darles un mejor manejo y prevenir las complicaciones. Material y Métodos: Se revisaron artículos de diferentes países y se analizó la relación entre la presencia de infecciones en el catéter y las complicaciones asociadas con estos. Resultados: Del total de artículos revisados el 88% menciona que existe una mayor incidencia de infecciones en cateter venoso central percutáneo y el 12% son infecciones de catéter umbilical. Los factores de riesgo de infección asociada a esto tipo de catéter pueden ser diferentes iniciando por el sitio de inserción o el factor tiempo de instalación, riesgo común e independiente del vaso canalizado. Conclusiones: Se puede concluir que las infecciones se presentan con mayor incidencia en catéter percutáneo. Se consideran factores importantes para la contaminación el tiempo de instalación (más de 14 días), los microorganismos hallados con mayor frecuencia fueron el Staphylococcus aureus, y Cándida albicans. INFLUENCIA DEL SITIO DE OBTENCIÓN DE MUESTRAS SANGUÍNEAS EN LA PRESIÓN ARTERIAL EN EL RECIÉN NACIDO PRETÉRMINO DE MUY BAJO PESO Silva-Cavazos Manuel de Jesús, Gómez-Cárdenas Blanca Deyanira, Alcorta-García Mario René y Lara-Díaz Víctor Javier. Hospital Regional Materno Infantil de Alta Especialidad, Hospital Metropolitano “Dr. Bernardo Sepúlveda”, Servicios de Salud de Nuevo León; Centro Médico ZambranoHellion y Centro Médico San José, Tec-Salud: Programa Multicéntrico de Especialidad en Neonatología, Escuela Nacional de Medicina, Tecnológico de Monterrey, Monterrey, Nuevo León, México INTRODUCCIÓN: Investigar los efectos del sitio de obtención de muestras sanguíneas de ingreso en la presión arterial, en pretérminos de peso muy bajo al nacimiento. MATERIAL Y MÉTODOS: Intervención aleatoria comparativa (Ensayo clínico experimental). Protocolo aprobado por Comité de Ética e Investigación. Bajo consentimiento Informado, se aleatorizaron 90 neonatos en proporción 1:1 a la intervención (Muestras de placenta) ó tratamiento habitual (Muestras venosas), estratificados por peso al nacer (entre 750 y 1500g) en tres estratos iguales; medimos presión sistólica, diastólica y media directa cada hora por 48 horas. Establecimos medidas de asociación y riesgo. RESULTADOS: Entre mayo a diciembre 2014 identificamos 133 sujetos elegibles, incluimos 90. Encontramos diferencia significativa en valores de presión para el estrato menor a 1000g en relación a la intervención en las 12 horas postnatales (p<0.05). Observamos correlación del Apgar al minuto <6 (OR=15.5, p=0.004), el volumen de sangre extraída (OR=7, p=0.005, estrato1) y el sexo masculino (OR=9.5, p=0.009, estrato 3) con hipotensión en las primeras 6 horas de vida. CONCLUSIÓN Demostramos que el sitio de obtención de las muestras 5 sanguíneas iniciales tiene efecto en la presión arterial en las primeras 12 horas de vida, en neonatos con peso menor a 1000g, sugerimos que sería conveniente establecer la toma de muestras de la placenta como la mejor alternativa en este grupo de peso. Otros factores como el Apgar al minuto menor de 6, el volumen de sangre extraída en las primeras 48 horas y el ser de sexo masculino parecen tener efectos añadidos. USO DE LA ECOCARDIOGRAFÍA PARA CONFIRMAR LA LOCALIZACION DE LOS CATÉTERES PERCUTANEOS EN EL RECIEN NACIDO Castro Mejía Sandra Ibeth; Piña Ceballos Víctor Manuel; Montemayor Garza Rene HOSPITAL DE GINECOLOGIA Y OBSTETRICIA S.A DE C.V Introducción: La colocación de catéteres centrales se ha convertido en una parte esencial en el manejo del neonato críticamente enfermo, sin embargo existen complicaciones asociadas a la posición incorrecta las cuales conllevan una alta mortalidad. La radiografía simple es considerada el “estándar de oro” para verificar la posición de la punta, sin embargo no siempre es exacta. Objetivo: Evaluar la exactitud de la radiografía simple comparada con la ecocardiografía en la localización de la punta de catéteres percutáneos en el recién nacido. Método: Se realizó un estudio de prueba diagnóstica en 70 recién nacidos sometidos a la colocación de un catéter percutáneo en la Unidad de Cuidados Intensivos Neonatales en el periodo de Mayo de 2012 a Noviembre de 2013 verificando la posición de la punta por radiografía para posteriormente ser comparados con el estudio ecocardiográfico. Resultados: De los 70 catéteres estudiados 43 se encontraron en adecuada posición por radiografía, corroborando el 62.8% por ecocardiograma (27 de 43 catéteres estaban realmente en adecuada posición), mientras que para la posición anómala la radiografía detecto el 37% de los casos (10 de 27 catéteres). Determinando una concordancia general del 52.8% entre ambos métodos, con una sensibilidad de la radiografía simple para las posiciones anómalas del 38.5%, una especificidad del 61.4%, un VPP del 37% y un VPN del 62.8%.Conclusiones: El presente estudio demuestra el papel potencial de la ecocardiografía en la localización de los catéteres percutáneos, comprobando que es una herramienta útil, que disminuye la manipulación del catéter y sus complicaciones. ALIMENTACIÓN CON LECHE HUMANA COMPARACIÓN ANTROPOMÉTRICA DE UNA COHORTE DE PREMATUROS ALIMENTADOS CON LECHE MATERNA VS ALIMENTACIÓN MIXTA DEL NACIMIENTO A LOS 6 MESES DE EDAD CORREGIDA. Nieto-Sanjuanero Adriana, Rodríguez-Balderrama Isaías, De Haro-Hernández Brenda Janeth, Cárdenas-Del castillo Bárbara, Ochoa-Correa Erika del Carmen, MoralesRodríguez Idelma Berenise. Hospital Universitario “Dr. José Eleuterio González” Universidad Autónoma de Nuevo León. Servicio de Neonatología. Introducción: Las recomendaciones actuales sugieren que leche humana es el alimento idóneo para recién nacidos prematuros, sin embargo, lograr lactancia materna exclusiva tras el alta según las recomendaciones de la OMS y la AAP resulta un verdadero reto.Objetivo: Comparar medidas antropométricas en prematuros de alta temprana alimentados con leche materna vs alimentación mixta, desde el nacimiento y hasta 6 meses de edad corregida en un Hospital de Tercer Nivel. Material y Métodos: Prospectivo, observacional, analítico y de cohorte. Se incluyeron prematuros con peso <1800gr al alta, se dividió la cohorte en Grupo 1 alimentación con leche materna exclusiva y Grupo 2 alimentación mixta, se analizaron variables demográficas, morbimortalidad 6 neonatal y materna así como variables antropométricas utilizando Z-score, al nacimiento, al egreso, a las 40 semanas, 1, 2, 3, 4, 5 y 6 meses de edad corregida. Se estableció un nivel de significancia alfa en todas las pruebas una p<0.001. Resultados: La cohorte incluyó 114 neonatos prematuros divididos en Grupo 1 n=44 y Grupo 2 n=70. El 38,5% fueron alimentados con leche materna exclusiva a los 6 meses de edad corregida. No se presentaron diferencias significativas entre ambos grupos respecto a las variables antropométricas. Conclusión: En esta cohorte de prematuros alimentados con leche materna exclusiva desde el nacimiento hasta a los 6 meses de edad corregida tuvieron un crecimiento antropométrico semejante a los alimentados con lactancia mixta. Aunque el grupo de leche materna exclusiva reportó mediciones antropométricas menores que el grupo de alimentación mixta estas diferencias no fueron significativas. EVALUACIÓN DE LA ANTROPOMETRÍA MATERNA Y LA INFLUENCIA EN SU PRODUCCIÓN LÁCTEA Guzmán – Bárcenas José (1), Baptista – González Héctor A (2), Sandoval – Belmont Ana Daniela (3) Guzmán –Vázquez José (4) De la Vega Duran Claudia (5) (1) Instituto Nacional de Perinatología, Hospital Infantil de México Federico Gómez. (2) Instituto Nacional de Perinatología (3) Universidad Iberoamericana (4) Hospital Materno Infantil Atizapán “Guadalupe Victoria” (5) Hospital Médica Sur 2 Introducción La leche materna es la mejor opción de alimentación neonatal ya que mejora la salud y previene la mortalidad infantil. La salud de la mujer debe de ser tomanda en cuenta, no debe de verse solo como eslabón en la cadena de reproducción, la construcción del binomio madre-hijo debe ser tomado en cuenta para velar por la salud de ambos. La lactancia favorece a la mujer, ya que aquellas que siguen las recomendaciones de la OMS, tienen una mayor pérdida de peso los primeros meses postparto comparadas con aquellas mujeres que no amamantan, se observa supresión de la ovulación, existe menor riesgo de sufrir cáncer de mama o de ovarios y de diabetes. Antecedentes Según la ENSANUT 2012 la lactancia materna se deterioró, hubo un descenso en menores de 6 meses de edad de 7.9 puntos porcentuales. La lactancia materna adecuada en niños menores de 12 meses de edad bajó de 37 a 29.4%, esto debido a una introducción muy temprana de alimentos. Metodología Se evaluaron las primeras 30 mujeres lactantes con hijos internados en la UCIN en el periodo comprendido del 25 de mayo al 25 de noviembre de 2014. A las cuales se les aplicarón los cuestionarios Escala Latinoamericana y Caribeña de Seguridad Alimentaria y Cuestionario de Frecuencia de Consumo de Alimentos, posteriormente se les tomó mediciones antropométricas con el OBJETIVO de asociar el bajo peso como factor determinante del abandono de la lactancia. Conclusiones Al término del punto de corte (6 meses) concluyó que la ganancia de peso durante el embarazo es un factor promotor para una mayor producción de leche humana, mientras más ganancia de peso en el segundo trimestre del embarazo, mayor será la producción de leche al momento de empezar la fase de lactancia. INCIDENCIA EN NEONATOS SANOS QUE PRESENTAN DESHIDRATACION A CAUSA DE UNA LACTANCIA MATERNA INEFECTIVA Álvarez Cruz Daniela Universidad Nacional Autónoma de México. ENEO Posgrado. Instituto Nacional de Pediatría Introducción: La siguiente investigación trata de mostrar con qué frecuencia los recién nacidos sanos presentan deshidratación asociada a una lactancia materna inefectiva. La lactancia natural es una forma de proporcionar un alimento ideal para el crecimiento y el desarrollo sanos de los lactantes, pero para que esto suceda, necesita haber una técnica 7 de lactancia efectiva, por su parte la deshidratación tiene varias causas, pero en recién nacidos, no se tiene un registro confiable de cuantos llegan a presentar la deshidratación asociada a la poca ingesta de leche materna. Material y métodos: Es una investigación de revisión, la cual se hizo de artículos confiables y recientes, basados en estudios e investigaciones de casos reales en diferentes lugares. Resultados: Es baja la población en la que se ha visto que la deshidratación que presentan ha sido consecuencia de una lactancia inefectiva, ya que también hay otros factores relacionados como malformaciones congénitas, hiperbilirrubinemia, alimentación de las madres y no solo es uno el que causa este estado de salud en el recién nacido. Conclusiones: Aparentemente el realizar una actividad “sencilla” no tendría mayor complicación, pero podemos ver que aunque sea algo natural en las mujeres el poder lactar, el tener una mala técnica puede traer como consecuencia la deshidratación en los recién nacidos, las madres se confían en que la ingesta es adecuada y pasan por alto las indicaciones, en cuanto al número de tomas y cantidad que necesita su hijo. PROMOCIÓN AL PROGRAMA DE LA LACTANCIA MATERNA CON EL MODELO DE NOLA PENDER. E.E.I Amador Hinojosa Karen Dr. Ruiz Dorado Marco Antonio 1 Dr. Estrada Ruelas Isaac Coordinador de Neonatología 2 1. Hospital de Gineco Obstetricia UMF # 7 Instituto Mexicano del Seguro Social Coordinación de Investigación y Enseñanza Tijuana B.C.N. Departamento de Enseñanza. 2. Coordinación de Neonatología. INTRODUCCION. La leche materna es tan antigua como la humanidad. Durante el milenio ha sido el único recurso para la alimentación de los lactantes y aquellos que se han visto privados de ella, En los inicios del siglo XX, con el auge de la era moderna de la alimentación artificial, se intensificó el abandono de la lactancia materna. PROPOSITO. Realizar promoción y difusión al programa de la lactancia materna con el modelo de Nola Pender y dar seguimiento para aplicar las intervenciones mediante un plan de cuidados específicos. METODOLOGIA se realizó un estudio cualitativo descriptivo de corte longitudinal a una población finita el tipo de muestreo probabilísticos al azar se utilizó el formato de proceso atención enfermero para la aplicación de los procesos. RESULTADOS. Se obtuvo un puntaje verdaderamente significativo sobre la primera evaluación y las siguientes evaluaciones, en cuanto se refiere a las intervenciones de enfermería logrando los 25 puntos de cada proceso sobre los indicadores. CONCLUSIONES Se sugiere la conveniencia de implementar el modelo de Nola Pender como proceso indispensable en la consejería para la recomendación de la lactancia materna como nutrición esencial, al momento del contacto con las pacientes embarazadas, en cualquier servicio y cualquier categoría, Por lo que al realizar un estudio de intervención con estrategias dirigidas a una alimentación exclusiva al seno materno, cuyo objetivo sea mejorar la calidad de vida del desarrollo del recién nacido VALORACIÓN DEL PESO, PERÍMETRO CEFÁLICO Y TALLA DE RECIÉN NACIDOS CON MUY BAJO PESO AL NACER ALIMENTADOS CON LECHE HUMANA FORTIFICADA CON FORTIFICADOR LÍQUIDO ACIDIFICADO Y LOS ALIMENTADOS CON SUCEDÁNEO DE LA LECHE HUMANA Morales Castro Meliton, Girón Pillado Erika ISSSTEP La fortificación de la leche humana es una práctica clínica común para adaptar a la leche materna a las necesidades nutricionales de los recién nacido de muy bajo peso al nacer. De acuerdo con las recomendaciones de la OMS tanto los niños con bajo peso al nacer con los extremadamente de bajo peso al nacer deben ser alimentados con la leche de su 8 propia madre, sin embargo esta en duda la capacidad nutricional de la leche materna para aquellos niños con peso extremadamente bajo al nacer debido a su contenido bajo en proteínas, pues los niños pretermino alimentados exclusivamente con leche humana tienen tasa de crecimiento deficientes en comparación con aquellos recién nacidos que son alimentados con leche humana fortificadados. La leche humana fortificada tiene un aporte adicional de proteínas, calorías lípidos y micronutrientes que ayudan al crecimiento del recién nacido de muy bajo peso al nacer. Material y métodos. Se dividieron en dos grupos; los recién nacidos con peso muy bajo al nacer grupo 1 (30 niños ) alimentados con leche humana con fortificador líquido y el grupo 2 (27) alimentados con sucedáneo de la leche humana. Se analizaron sus expedientes, sus medidas antropométricas (peso, talla y perímetro cefálico) y se compararon utilizando medidas de tendencia central. Resultados En el primer grupo se encontró que el peso promedio ganado fue de 20 gramos promedio por día con una desviación estándar de 11 gramos. En talla un crecimiento promedio de 1 cm por mes y perímetro cefálico de 1 cm por mes. El segundo grupo se encontró un incremento de peso promedio ganado de 18 gramos promedio por día con una desviación estándar de 10g en talla promedio de 1 cm, y perímetro cefálico 1 cm al final del mes. Conclusiones. Se observo una ganancia ponderal mayor en el grupo que recibieron leche humana fortificada en comparación con el grupo que recibió sucedáneo de la leche humana, sin embargo no se encontró una diferencia estadísticamente significativa en su crecimiento lineal, peso y perímetro cefálico entre los grupos estudiados. ASFIXIA NEONATAL ELECTROENCEFALOGRAFIA DE AMPLITUD INTEGRADA COMO HERRAMIENTA PRONOSTICA DURANTE EL PROCEDIMIENTO DE HIPOTERMIA SELECTIVA. Sánchez-Acosta CG*, Villagrán-Muñoz VM**, Reyes-Miranda EC**, Castillo-Lizcano JA**, Fernández-Mendez J**, Salinas-Ramírez **, Barrera-Reyes RH***, Jiménez- Quiroz R***. *Neurología Pediátrica, Hospital Materno Perinatal Mónica Pretelini Sáenz, Instituto de Salud del Estado de México (ISEM). **División de Neonatología, Hospital Materno Perinatal Mónica Pretelini Sáenz, ISEM. ***Departamento de Seguimiento Pediátrico, Instituto Nacional de Perinatología Isidro Espinosa de los Reyes (INPer). INTRODUCCION. La Encefalopatía Hipóxica Isquémica (EHI) moderada a severa tiene una incidencia de 0.5 a 1/1000 nacidos vivos. La Academia Americana de Pediatría definía la EHI como una “entidad huérfana de tratamiento”. La hipotermia terapéutica está considerada el tratamiento estándar en la EHI. La electroencefalografía de amplitud integrada (aEEG) es un método simple, que permite la monitorización continua de la actividad bioeléctrica cerebral a través del reconocimiento de patrones visuales. La evolución del trazo de aEEG durante el procedimiento de hipotermia parece tener mejor correlación con el resultado neurológico final. MATERIAL Y METODOS. En un periodo de enero de 2013 a junio de 2014 se incluyeron los recién nacidos con EHI moderada a severa que cumplieran los criterios de inclusión, según el protocolo de manejo institucional. Para el enfriamiento de los pacientes se utilizó el sistema servocontrolado CoolCap. Se utilizó la clasificación de Hellström-Westas para la interpretación de los patrones visuales de aEEG, los cuales fueron analizados en montajes longitudinales de 2 canales (izquierdo y derecho). Para el análisis se dividieron en intervalos de 3, 6 y 12 h 9 partiendo de la hora de nacimiento. La prueba de Bayley Scale of Infant Development, Segunda Edición (Bayley 2) se aplicó para la evaluación del neurodesarrollo, considerando Discapacidad Severa con un puntaje del Índice de Desarrollo Mental (MDI) menor de 70 y Discapacidad Moderada con un MDI entre 70 y 84. Se realizó un estudio cohorte, observacional, descriptivo, analítico, prospectivo. Se analizaron medidas de tendencia central y proporciones. Estadística bivariada para identificar las diferencias entre los grupos. Estadística Bayesiana para calcular el VPP y el RR para un resultado adverso de los patrones anormales de aEEG durante las 72h de hipotermia selectiva. RESULTADOS. En el periodo de estudio se incluyeron 16 recién nacidos con EHI moderada. Se eliminó un paciente por no contar con el trazo completo de 72h de aEEG. Los 15 recién nacidos estudiados cumplían los criterios de inclusión. Se observó un resultado adverso (muerte y discapacidad moderada o severa) en 6 (40%) recién nacidos con EHI moderada. Falleció 1 (6.6%) de los 15 pacientes, 1 (6.6%) presentó discapacidad severa (MDI < 70) y 4 (26.6%) presentaron discapacidad moderada (MDI 70 – 84). La edad a la que se realizó el Bayley 2 fue 13 meses (DE 5.3). El VPP para un resultado adverso de acuerdo a un trazo anormal de aEEG se mantuvo en 0.2 las primeras 18hs, de las 19 a 36 h fue de 0.33. En el lapso de 37 – 48h el VPP incremento a 0.75 y finalmente se mantuvo en 1 en el lapso de las 49 a las 72h. El RR fue de 1.83 en el lapso de las 37 – 48h y de 2 durante las 49 – 60h. En las últimas 12 horas de hipotermia el RR disminuyó a 1.08. Se observaron CE en 5 (33%) recién nacidos, 1 (6.6%) desarrolló un estado epiléptico y solo 1 (6.6%) de estos presentó una discapacidad moderada. La sensibilidad y especificidad de las crisis epilépticas para un resultado adverso fue de 16% y 55% respectivamente, con un RR de 0.33. CONCLUSION. La persistencia de un patrón anormal de aEEG por 48 horas durante el procedimiento de hipotermia selectiva incrementa 1.8 a 2 veces el riesgo de un resultado adverso como muerte o discapacidad. En nuestro estudio las crisis epilépticas no mostraron ser un marcador sensible para un resultado adverso. La aEEG es una herramienta pronóstica útil y fácil de utilizar, que facilita la toma de decisiones y el manejo neurointensivo en una terapia neuroprotectora como la hipotermia. MORTALIDAD EN NEONATOS CON ASFIXIA PERINATAL SOMETIDOS A HIPOTERMIA CEFALICA CONTROLADA COMPARADA CON EL MANEJO TRADICIONAL. Villagrán Muñoz Víctor Manuel1, Carrera Thompson Graciela 2, Vásquez Pacheco José Luis3. 1 Terapia Intensiva Neonatal, Neonatologo Pediatra, 2 Neonatologo Pediatra Jefe del Servicio de Terapia Intensiva Neonatal 3 Residente de quinto año Neonatologia. Hospital Materno Perinatal Mónica Pretelini Sáenz. ISEM INTRODUCCION: La asfixia perinatal en una entidad que consiste en la suspensión o disminución del intercambio gaseoso a nivel de la placenta o de los pulmones que resulta en hipoxemia, hipercapnia e hipoxia tisular para el neonato. Esta condición conduce a acidosis metabólica significativa. La encefalopatía hipóxico isquémica se produce como consecuencia de la asfixia, ya sea por hipoxemia arterial o por isquemia cerebral o ambas. La asfixia perinatal es una de las grandes frustraciones terapéuticas de la medicina, actualmente se cuenta con la hipotermia cefálica controlada que ha mostrado la disminución de la mortalidad, la morbilidad y las secuelas neurológicas en los recién nacidos con asfixia perinatal. MATERIAL Y METODOS: Se 10 incluyeron dos grupos comparativos aquellos que fueron sometidos a hipotermia cefálica y los que no, bajos los mismos criterios de inclusión y bajos las mismas condiciones. Se tomaron en cuenta los siguientes criterios: pH, déficit de base en la primera hora de vida, de gasometría de cordón umbilical , el grado de encefalopatía hipoxico – isquémica con la escala de Sarnat, Apgar a los 5 minutos de vida y electroencefalograma de amplitud integrada. RESULTADOS: La población total estudiada fue de 38 neonatos de los cuales 19 fueron tratados con manejo tradicional, y 19 con hipotermia cefálica controlada , del primer grupo fallecieron 4 niños es decir el 21.1 % del periodo que comprende de enero de 2013 hasta enero 2014 , de los recién nacidos sometidos a hipotermia cefálica en el mismo periodo, se reporta una sola defunción , teniendo que ver directamente con la asfixia perinatal, es decir el 5.3 % del total. A pesar de que se observa una clara diferencia entre el número de defunciones estadísticamente no es significativa por la cantidad de pacientes incluidos en el estudio. Se realizó una Razón de momios (Odds ratio) para ver las posibilidades de fallecer al someterse a uno u otro tratamiento, el resultado fue de 4, es decir la posibilidad de fallecer al someterse al tratamiento tradicional es de 4 veces, en relación a la hipotermia cefálica controlada. CONCLUSIONES: La Asfixia perinatal es una de las grandes frustraciones terapéuticas de la medicina actual. La hipotermia cefálica controlada es un tratamiento novedoso en México y no hay estudios que comparen su efectividad. La hipotermia cefálica controlada disminuye 4 veces la posibilidad de fallecer a neonatos con asfixia perinatal, si se somete bajo criterios y protocolos estrictos de hipotensión. CALIDAD DE LA ATENCIÓN Y SEGURIDAD DEL PACIENTE ESTRATEGIAS DE CUIDADO QUE CONTRIBUYEN A LA PREVENCIÓN DE INFECCIONES ASOCIADAS A LA VENTILACIÓN MECÁNICA EN NEONATOS PRETERMINO Rodríguez Placencia Jacqueline Universidad Nacional Autónoma de México. ENEO-Posgrado. Instituto Nacional de Pediatría. Introducción: Existe poca información sobre estrategias de cuidado en neonatos pretermino con ventilación mecánica. Las medidas estándares son importantes para prevenir infecciones asociadas a la atención de salud (IAAS). Una de las enfermedades asociadas en neonatos pretermino es la neumonía, causa principal de muertes anuales por 1,1 millones de niños menores de 5 años (OMS 2013). El presente artículo de revisión bibliográfica presenta estrategias de cuidado. Las medidas estándares son de menor costo para prevenir infecciones asociadas con ventilación mecánica (IAVM) en neonatos pretermino. Material y métodos: Se realizó una búsqueda de artículos científicos relacionados al tema, en bases de datos confiables, los artículos fueron latinoamericanos. Resultados: El lavado de manos es una práctica efectiva con el uso de antisépticos, de no llevarla a cabo, favorece el uso excesivo de antibióticos, estancia prolongada e incremento de costos. Otra recomendación es la elevación de cuna a 30°, condiciones asépticas y control del equipo de ventilación, la extubación temprana y el uso de agua estéril para aseo oral del neonato. Estudios en personas adultas demostraron que el aseo oral con clorhexidina disminuye el riesgo de IAVM, sin embargo no existen estudios del uso de clorhexidina en neonatos. Conclusión: El lavado de manos es muy importante y estratégico para reducir IAAS, el cumplimiento de esta reduce un 80% la incidencia de enfermedades respiratorias, así como la práctica y cumplimiento de estrategias ayudan a la prevención de IAVM. 11 EVALUACIÓN DE CALIDAD DE ATENCIÓN DE PACIENTES PREMATUROS NACIDOS EN EL INSTITUTO NACIONAL DE PERINATOLOGÍA ISIDRO ESPINOSA DE LOS REYES. Cruz Cauich Jesús Iván, Báez López Dennise, Arreola Ramírez Gabriela, Coronado Zarco Irma Alejandra. Instituto Nacional de Perinatología Isidro Espinosa de los Reyes. INTRODUCCIÓN. Identificar cambios en la calidad de atención hospitalaria en pacientes prematuros. MATERIAL Y MÉTODOS. Revisión de expedientes de prematuros entre 1000 y 1500 gramos atendidos en el INPer del 1/04/2007 al 31/12/2008 y del 1/04/2012 al 31/12/2013. Se evaluó calidad de procesos contemplando 3 dimensiones asistenciales: respiratoria, nutricional e invasividad. La base de datos fue analizada con el software SPSS v.21.00 con estadística descriptiva y analítica. RESULTADOS. El grupo I y II tuvieron una n: 118 y 90 prematuros respectivamente. En variables poblacionales no hubo diferencias estadísticamente significativas entre grupos. Los indicadores estadísticamente significativos por dimensión fueron: RESPIRATORIA: Reducción en tiempo para colocación de CPAP y aumento en tiempo para administración de surfactante. NUTRICIONAL: Tiempo para inicio de vía enteral, días de ayuno, duración de nutrición parenteral y pérdida máxima de peso. INVASIVIDAD: Reducción en número de días con antibiótico de 7 a 3 pero sin relevancia estadística. No hubo diferencias en días estancia o morbi-mortalidad al egreso. CONCLUSIONES. Existe mejoría en el desempeño de procesos en las dimensiones respiratoria y nutricional, sin embargo se requiere profundizar en los mismos para lograr un impacto mayor medible en días de estancia y variables de morbimortalidad. Se requieren políticas de reducción de invasividad ya que en estas no se observó ningún cambio en los procesos. MEJORA DE CALIDAD EN EL MANEJO DE PACIENTES CON GASTROSQUISIS. Zalles Vidal Cristian1, Bracho Blanchet Eduardo1, Villanueva García Dina2, Magaña Garza Teresa2, Ibarra Ríos Daniel2. 1 Cirugía Neonatal, 2Neonatología. Hospital Infantil de México Federico Gómez. INTRODUCCION: La gastrosquisis es un defecto de pared abdominal que ha presentado incremento en su incidencia. Estos pacientes requieren una atención multidisciplinaria urgente. La mobi-mortalidad está en directa relación a la calidad de atención de los centros donde se atienden los pacientes. MATERIAL Y METODOS: Mediante un diagrama de Ishikawa, se identificaron las oportunidades de mejora y se clasificaron estos en base a su importancia y complejidad. Se realizaron cambios, en los ámbitos de recepción del paciente, traslado, atención inicial quirúrgica (silo pre-armado, analgesia gentil, apoyo ventilatorio en la medida de lo posible no invasivo) y se sistematizo la atención. Comparamos los resultados del grupo de mejora contra un control históricos (CH) de nuestro centro. RESULTADOS: Se atendieron 35 pacientes con los lineamientos de mejora. Al comparar esto con el CH encontramos que: La mortalidad disminuyo de 25.4% a 0%, se logró cierre primario en 85.8% en el grupo de mejora y solo en 31% en el CH. También existió mejoría en las complicaciones encontrando incidencia de neumonía en 21.1% en el CH y de 5.7% en el grupo de mejora, enterocolitis 30% vs 0%, Síndrome colestásico 10.1% vs 2.8%. Se observó alimentación enteral más temprana. CONCLUSIONES: Los elementos de mejora de calidad que desarrollamos permitieron mejorar la atención de los pacientes con gastrosquisis y obtener una sobrevida similar a la de los mejores centros en el mundo. SEGURIDAD DEL PACIENTE: “IDENTIFICACIÓN CORRECTA DEL NEONATO” EEN. Martínez Valdés María Cristina, Mtra. Sofía Sánchez Ángeles Instituto Nacional de Perinatología, Isidro Espinosa de los Reyes 12 INTRODUCCION: En el 2007 la OMS emite “Nueve soluciones para la seguridad del paciente” surgiendo así las ”6 Metas Internacionales por la Seguridad del Paciente”, la primera de ellas plantea “Identificar correctamente a los pacientes”. Procedimientos médicos que involucran al paciente equivocado ocurren en muchas de las actividades de atención; no identificar correctamente a un paciente es el inicio de una cadena de eventos adversos que pueden llevarnos a cometer errores. Se utilizan diferentes procedimientos para una identificación correcta, todos funcionales; aunque unos más seguros que otros. Los datos utilizados para identificar se denominan identificadores, y el uso de dos de ellos identificación cruzada MATERIALES Y MÉTODOS: Con el objetivo de asegurar la identificación correcta del paciente, previo a todo procedimiento de atención médica y prevenir los eventos adversos relacionados con la identificación incorrecta; se diseña un procedimiento sencillo para identificar a los neonatos en la UCIN. RESULTADOS: Evitar los eventos adversos, ocasionados por una identificación incorrecta cumpliendo el principal objetivo de enfermería “cuidar la salud del ser humano” para mantener la confianza de nuestros pacientes; trabajando con estándares internacionales de seguridad del paciente y calidad en la atención. CONCLUSIÓN: Hacer de la identificación correcta del paciente un procedimiento establecido; para que el equipo de salud tenga la certeza de la identidad de la persona durante el proceso de atención médica. TRATO DIGNO POR EL PERSONAL DE ENFERMERÍA EN EL RECIÉN NACIDO HOSPITALIZADO Ojeda Cordero Ana Karen UNAM/ENEO. Instituto Nacional de Pediatría. Introducción. Un trato digno a los recién nacidos implica una atención oportuna, personalizada, continua y eficiente brindado por el personal de enfermería de acuerdo a los estándares definidos para una práctica profesional competente y responsable, con el propósito de lograr la satisfacción del usuario y del prestador de servicios. Es importante el respeto a los derechos y características individuales de los recién nacidos, a partir de la identificación y evaluación periódica de sus necesidades y expectativas. Material y Métodos. Se presenta estudio descriptivo, documental, realizado por medio de la recopilación de información para identificar el trato digno en los pacientes recién nacidos hospitalizados. Resultados. Del total de los artículos consultados el 60% refieren que el trato digno por parte del profesional de enfermería es apropiado para los recién nacidos, brindando atención de calidad en el cuidado integral e involucrando activamente a los padres en el cuidado de su hijo durante la hospitalización. El 40% de los artículos revisados refieren que el trato al recién nacido hospitalizado es solo una rutina laboral, llevando a cabo acciones generales durante su estancia en las diferentes instituciones de salud. Conclusiones. El profesional de enfermería, proporciona un trato adecuado a los recién nacidos que se encuentran hospitalizados en las diferentes instituciones de salud, conociendo los derechos de los recién nacidos hospitalizados y brindando cuidados de calidad. Es importante continuar con programas para concientizar al profesional acerca de los beneficios de brindar atención de calidad y calidez a la población mas vulnerable como son los neonatos. VALORACION DE ENFERMERIA DE CALIDAD; EVIDENCIANDO EL CUIDADO EN LA UCIN Patricia Rivera Vázquez, Rosa M. Silguero Flores, Elvira Salazar Urbina Unidad de Cuidados Intensivos Neonatales Hospital General de Cd.Victoria “Dr. Norberto Treviño Zapata” INTRODUCCION: Enfermería en UCIN, valora necesidades y expectativas de salud y mediante sus registros contribuyen a tomar decisiones con calidad y seguridad en el 13 cuidado del neonato hospitalizado 1,2. Sin embargo, en nuestro Estado son pocos los formatos que cumplen los lineamientos de la NOM 3 que sugiere la Comisión Permanente de Enfermería, con la aplicación del Proceso Enfermero 4,5 Por tal motivo nuestro Objetivo es: Evaluar la implementación de un registro de enfermería en el cuidado del neonato hospitalizado en la UCIN.METODOLOGIA: Estudio de Investigación- Acción con Enfermeras de la UCIN mediante proyecto de gestión. Recolección de datos a través de cédula F1-CEN 1.5-2 indicador de calidad en 105 registros. Análisis mediante Programa SPSS v.21 con Estadística descriptiva. RESULTADOS: Participó 97% (24) del personal de la UCIN, en la planeación, capacitación y desarrollo del proyecto. Al concluir el 51.4%(54) de los registros contaban con identificación completa, 89.5%(94) valoraron hábitus exterior, 75.3% (79) valoraron riesgos a través de escalas. 72.9%(76) estableció diagnósticos de enfermería correctos, 72.4% (76) redacto correctamente plan de intervenciones, 73% (77) registró criterios de evaluación, solamente 11.4% (12) registró de plan de alta por enfermería. El 87.6%(92) estaba elaborado conforme los lineamientos de la NOM. CONCLUSION: Contar con una herramienta técnico-administrativa basada en el proceso enfermero en la gerencia del cuidado del recién nacido en estado crítico en la UCIN facilita la sistematización de los registros evidenciando la calidad y seguridad del cuidado brindado. CARDIOLOGÍA NEONATAL ARTERIA SUBCLAVIA DERECHA ABERRANTE, CORONARIA ANÓMALA Y DERRAME PERICARDICO EN UN NEONATO PRETÉRMINO, IMPORTANCIA DEL DIAGNÓSTICO PRENATAL Y REVISIÓN DE LA LITERATURA. Espinosa Oropeza Irma Adriana1, Arteaga García Felipe, Pérez González Noé, Alonso Galindo Santa Judith, Tenorio Jiménez María Jazmín, Medecigo Castelan Enrique2. 1 Servicio de Neonatología del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México. 2 Servicio de Cardiología y Ecocardiografia pediátrico, Hospital del niño DIF, Pachuca de Soto, Hidalgo. Introducción: Las anomalías de las arterias coronarias constituyen el 2.2% de las cardiopatías congénitas, siendo la asociación de coronaria anómala, arteria subclavia derecha aberrante y derrame pericardico inusual en el periodo neonatal. Material y métodos. Estudio de neonato pretérmino con arteria subclavia derecha aberrante, coronaria anómala y derrame pericardico, diagnóstico y revisión de la literatura. Resultados: Masculino hijo de madre de 21 años de edad, GII AI C1, ultrasonidos normales, preeclampsia al octavo mes de gestación con interrupción del embarazo vía Cesárea, Apgar 8/9 Silverman 0/2, peso 2 Kg, Capurro de 36 SDG, mala adaptación pulmonar desde nacimiento se intuba por alteraciones en el estado ventilatorio IO2 52, evaluado por cardiología quien detecta, atresia tricuspidea 1ª, conducto arterioso permeable de 3.4 mm, comunicación interauricular tipo fosa oval de 5.4 mm, subclavia derecha aberrante, coronaria anómala, función ventricular en limites bajos fe 59 % y fa 2 6 % con presión pulmonar de 30 mm hg, iniciando manejo con prostaglandinas, durante su estancia en UCIN desarrolla derrame pericardico con choque cardiogenico, que requiere de evacuación pericardica de urgencia, finalmente el paciente presenta alteraciones en el EKG, paro cardiorespiratorio y muerte. Conclusión: El diagnóstico prenatal de estas alteraciones en un indicador ecográfico de aneuploidía o cardiopatía congénita, situación que pudiese derivar en una atención adecuada de un neonato de riego cardiológico como n y su canalización oportuna al tercer nivel de atención con la finalidad de evitar las complicaciones asociadas al nacimiento. ATRESIA VÁLVULAR AORTICA CON VENTRÍCULO IZQUIERDO NORMAL: REPORTE DE UN CASO. 14 Romo Gamboa Juan Pablo, Hernández Bautista Irene Guadalupe, Hernández Pérez Saul, Rodríguez López Ana Bertha. Centro Médico Nacional de Occidente, IMSS, UMAE Pediatría Introducción: La atresia aortica se presenta como parte del síndrome del ventrículo izquierdo hipoplasico; la presencia de una comunicación interventricular permitirá un desarrollo normal de la válvula mitral y del ventrículo izquierdo. La presentación de atresia aortica con ventrículo izquierdo normal representa menos del 5%, y tienen una oportunidad de realizar una reparación biventricular. Material y métodos: Femenino de término con oligohidramnios en el tercer trimestre, disminución en los movimientos obtenido por cesárea urgente, Apgar 8-8, SA 0, al quinto día presenta SA4, soplo cardiaco, radiografía de tórax con cardiomegalia, oxigeno suplementario con puntas nasales, registrando saturación de 85%. Resultados: Se toma ecocardiograma reportando: CIA OS 9mm, CIV de 6mm, no se visualiza aorta ascendente, TAP dilatado con válvula displásica e insuficiencia leve, PCA con flujo reverso, ambos ventrículos con función y estructura normal, aorta transversa de 5mm, se confirma diagnóstico con angiotomografìa, se inicia manejo con inodilatador, vasopresor y prostaglandinas, se programa para cirugía paliativa (Procedimiento de Sarnoff), a las 48hrs de su ingreso presenta choque cardiogénico y muerte sin lograr el manejo acordado. Conclusiones: la existencia de atresia aortica con ventrículo izquierdo normal se debe considerar corrección biventricular, hasta el momento el procedimiento con mayor éxito es la cirugía de Sarnoff propuesta por Norwood et al. pero con mal pronóstico a corto plazo. CIERRE DEL CONDUCTO ARTERIOSO HEMODINAMICAMENTE INESTABLE CON PARACETAMOL EN UN HOSPITAL DE TERCER NIVEL DEL NORESTE DE MÉXICO. Rodríguez-Balderrama Isaías, Morales-Rodríguez Idelma Berenise, Sanchez-Cortez Gerardo, Tijerina-Guajardo Mercedes, Villarreal-Parra Rosa Delia. Introducción: La persistencia del ducto arterioso (PDA) después del nacimiento en prematuros se asocia con mayor riesgo de morbimortalidad. La indometacina o ibuprofeno son los actuales tratamientos con tasa de éxito del 70%-85%. sin embargo también presentan severo efectos colaterales. Objetivo: Determinar la prevalencia del cierre del conducto arterioso en pacientes tratados con paracetamol, en el Hospital "Dr. Jose Eleuterio Gonzalez”. Material y Métodos: transversal, descriptivo, observacional, ambispectivo. Se incluyeron todos los pacientes de marzo 2013 - septiembre 2014. Los pacientes con PDA que cumplieron criterios clínicos y ecocardiográficos fueron tratados con paracetamol 15 mg /kg/dosis IV, durante 6 días y al terminar tratamiento se realizaba control ecocardiográfico. Resultados: se incluyeron 24 pacientes, 4 de ellos no cerraron por lo que tuvieron que pasar a cierre quirúrgico. La prevalencia del éxito al tratamiento fue del 83% encontrando diferencias significativas en las mediciones de PCA antes y después del tratamiento (2.5 [±0.8] mm vs 0.8 [±1.1] mm, P < .001), Sepsis y Displasia broncopulmonar fue encontrado en el 100% de los pacientes que fracasaron al tratamiento, relación de la auricular izquierda/Aorta, Cortocircuito de derecha a izquierda, y relación ducto arterioso/aorta también mejoraron estadísticamente significativo. No se presento efectos colaterales en ninguno de los pacientes. Conclusiones: El uso del paracetamol para cierre del conducto arterioso podría ser un tratamiento eficaz, económico y con menos efectos colaterales que los actuales tratamientos. DOBLE ARCO AORTICO: REPORTE DE UN CASO Hernández Bautista Irene Guadalupe, León Chaparro Alan Enrique, Romo Gamboa Juan Pablo, Hernández Pérez Saúl, Villatoro Fernández Jorge Luis. Centro Médico Nacional de Occidente, Guadalajara, Jalisco. 15 El doble arco aórtico es un anillo vascular verdades en el que la aorta ascendente se divide en 2 arcos aórticos, derecho (posterior) e izquierdo (anterior) que confluyen posteriormente en una única aorta descendente, el arco derecho suele ser más desarrollado. Femenino producto de gesta 1, madre de 28 años de edad; se obtiene a las 33 SDG, recibió 2 ciclos de presión positiva y una dosis de surfactante y se envía. Durante su estancia con buen respuesta a tratamiento antimicrobiano de primera línea. Al 7° dia de vida con deterioro clínico ventilatorio, hipotensión diastólica, pulsos de amplitud aumentada se realiza ecocardiograma reportando probable coartación aórtica sin evidencia de ducto arteriosos, sin embargo con evolución hemodinámica deteriorada con apoyo aminérgico para mantener presiones arteriales medias adecuadas y ventilación mecánica convencional con parámetros altos. Se realiza segundo ecocardiograma reportando ducto arterioso 1.4 mm + foramen oval permeable y CIV< 1mm, se realiza cateterismo cardiaco donde se evidencia doble arco aórtico + arco aórtico derecho con ducto arterioso amplio con boca pulmonar de 3.2 mm, CIV 2.9 mm perimembranosa con extensión posterior y CIV apical de 2.3 mm muscular. En este tipo de malformaciones a pesar de que existen estudios de imagen que muestran de manera objetiva las alteraciones del arco aórtico, el estudio ecocardiográfico sigue siento de utilidad como método diagnóstico inicial, con una correlación clara y precisa con otros métodos diagnósticos para documentar la base morfológica de las imágenes y lograr diagnósticos de precisión. ESTENOSIS DE VENA PULMONAR ASOCIADA A DISPLASIA BRONCOPULMONAR Martínez Nava Susana N. Calderón Colmenero Juan, Balanzario Poblano Marco A. Servicio de Neonatología y Pediatría, Hospital Medica Sur, Distrito Federal, México INTRODUCCION: La estenosis de vena pulmonar es un reto diagnóstico ya que puede pasar desapercibido, confundiéndose con una enfermedad pulmonar crónica, provocando diagnóstico tardío y una mortalidad elevada. Caso clínico: Antecedente de prematurez (28 sdg). Hospitalizado en neonatología durante los primeros 3 meses de vida. Requirió ventilación mecánica 1 mes por SDR/neumonía. Alta con diagnóstico de displasiabroncopulmonar. Durante los siguientes 2 meses congestión pulmonar recurrente, incremento progresivo en requerimiento de O2, condicionando finalmente insuficiencia respiratoria con intubación endotraqueal. Ingresa a UTIP donde persiste edema pulmonar a pesar de diurético y restricción hídrica. Sin datos clínicos o ecocardiográficos de insuficiencia cardiaca izquierda y/o hipertensión pulmonar. Angiotomografía con imagen sugerente de estenosis de vena pulmonares. Cateterismo corrobora estenosis severa de vena pulmonar superior izquierda, se realiza angioplastia con stent. Mejoría sin volver a presentar edema pulmonar e inclusive con disminución progresiva en el aporte de diuréticos y de oxígeno. Discusión: Es una anomalía adquirida con una incidencia de 2:100000 niños <2 años. Los factores de riesgo son prematurez y presencia de defectos cardiacos congénitos. Cursan con cuadros repetitivos de neumonías y con edema pulmonar, dependiendo del número de venas pulmonares afectadas. La existencia de la enfermedad pulmonar crónica puede ocasionar un cuadro similar a esta patología, provocando que el ecocardiograma sea limitado para realizar su diagnóstico; requiriendo de un cateterismo o una RM, tratándose con una angioplastia con stent. La tasa de mortalidad puede llegar a ser hasta un 83% EXACTITUD DE LA OXIMETRÍA DE PULSO COMPARADA CON LA ECOCARDIOGRAFÍA PARA DETECTAR CARDIOPATÍA CONGÉNITA CRÍTICA EN RECIÉN NACIDOS. Iruegas Maeda Alejandra, Briones Lara Evangelina, Padilla Martínez Yadira Mayela, Treviño Baez Joaquín, Morales Desales Carolina. 16 Neonatología, Unidad Médica de Alta Especialidad No. 23, IMSS, Monterrey, Nuevo León. Objetivo: Evaluar si la oximetría de pulso (OxP) tiene una exactitud >80% como prueba de escrutinio comparado con la ecocardiografía transtorácica (ETT) para detectar cardiopatía congénita crítica (CCC) en recién nacidos (RN). Material y Métodos: Se realizó OxP y ETT a RN mayores a 35 semanas de gestación y mayores de seis horas de vida. La prueba fue positiva cuando la OxP fue <90% en cualquier extremidad, entre 90 y 95% en tres ocasiones separadas por una hora o una diferencia pre y postductal >3%. De acuerdo a la ETT se clasificaron en CCC y sin CCC. Resultados: Se incluyeron 193 neonatos, 96 hombres y 95 mujeres, 2 de sexo indeterminado. Se encontraron 27 pacientes con CCC, 23 tuvieron OxP positiva y 4 negativa; de los 166 sin CCC, la OxP fue positiva en 2 y negativa en 164, con una sensibilidad de 85% (IC95% 67.52-94.08), especificidad de 98% (IC95% 95.71-99.67), valor predictivo positivo de 92% (IC95% 75.03-97.78), valor predictivo negativo de 97.6% (IC95% 94.04-99.07) y una exactitud de 96.6% (IC95% 93.38-98.57). La prevalencia de cardiopatías congénitas críticas en los recién nacidos estudiados fue de 14%. Conclusiones: La OxP tienen una exactitud mayor al 80% (96.9%) comparado con la ETT para detectar CCC en RN mayores de 6 horas de vida. FACTORES DE RIESGO PARA PERSISTENCIA DE CONDUCTO ARTERIOSO EN PRETERMINO DE MUY BAJO PESO AL NACER Mateos-Sánchez Leovigildo, López-Muñoz Eunice, León-Méndez Teresa Guadalupe, Malagón-Calderón Gina Mariana, Gómez-Hernández Martha, Escutia-Estrada Alicia Guadalupe. Hospital de Gineco-Obstetricia 4 “Luis Castelazo Ayala”. Instituto Méxicano del Seguro Social. México, Distrito Federal. ANTECEDENTES: El estrés perinatal agudo, la presencia de síndrome de dificultad respiratoria, ventilación mecánica, sepsis y la administración de líquidos altos durante los primeros días de vida son factores asociados a PCA. OBJETIVOS: Determinar los factores de riesgo para la persistencia de conducto arterioso. MATERIAL Y METODOS: Diseño del estudio: Casos y Controles. RESULTADOS: Se incluyeron 156 pacientes en el estudio, con una prevalencia de PCA de 37.3. El aporte de líquidos altos durante el primer día de vida se otorgó en 41.6% de los pacientes, el segundo día de vida en 25% se administró una carga rápida. El extremo pulmonar tuvo una media de 2.58 (± 0.82) y la relación Aurícula Izquierda: Aorta (Ai:Ao) fue de 1.40 (± 0.29). El tratamiento quirúrgico ocurrió en el 40%. El 59% de los pacientes con PCA tuvieron un puntaje de Yeh >3. La presión inspiratoria pico alta el cuarto día de vida mostró una significancia estadística con una p= 0.027. El cierre quirúrgico se requirió en 40 pacientes, y 35 de ellos presentaron un puntaje de Yeh >3. CONCLUSIONES: Es precipitada por la administración de líquidos altos y cargas rápidas; cuando presentan un diámetro del cabo pulmonar mayor de 1.7 mm requieren cierre quirúrgico. FACTORES DE RIESGO PARA TROMBOSIS INTRACARDIACA RELACIONADOS CON EL USO DE CATÉTER VENOSO CENTRAL EN NEONATOS CRÍTICAMENTE ENFERMOS. Ulloa,Ricárdez Alfredo, Romero,Espinoza Lizzett, Gonzalez,Cabello Hector Jaime, Nuñez,Enriquez Juan Carlos. Hospital de Pediatría. Centro Médico Nacional Siglo XXI Introducción: Los catéteres venosos centrales son necesarios para el tratamiento de recién nacidos críticamente enfermos y un subgrupo desarrollan trombosis intracardiaca y tienen un riesgo incrementado de compromiso hemodinámico y muerte a pesar del tratamiento. El objetivo del estudio fue identificar factores de riesgo para el desarrollo de 17 trombosis intracardiaca relacionados con la colocación de catéter venoso central ( TICrCVC ). Material y Métodos: Casos y controles realizado en 2008-2013. 43 casos con trombosis intracardiaca, diagnosticado por ecocardiografía y 43 controles sin trombosis intracardiaca. Se registraron las siguientes variables: características demográficas, diagnósticos de ingreso, antecedentes maternos, características de los catéteres venosos centrales y de la nutrición parenteral. Resultados: Los factores de riesgo independientes para el desarrollo de TIC- rCVC fueron instalación del catéter por venodisección ( OR = 4.57 ; IC 95 % 1.18- 17.74 ), preeclampsia ( OR = 3.31 ; IC 95 % 0.83-13.19 ), diabetes gestacional/mellitus ( OR = 17.54 ; IC 95 % 1.48-207.93), amenaza de aborto ( OR = 16.86 ; IC 95 % 1.31-217.21 ) e infección por S. epidermidis ( OR = 7.37 ; IC 95 % 1.12 – 48.75 ). Conclusiones: El subgrupo de neonatos que presentan los factores de riesgo reportados debe ser considerado para prevenir el desarrollo de trombosis intracardiaca y tratarlos oportunamente. FACTORES TRANSQUIRÚRGICOS ASOCIADOS A LA MORTALIDAD EN RECIÉN NACIDOS POSOPERADOS DE CARDIOPATÍA CONGÉNITA GRAVE. González-Cabello HJ, López-Aceves D, Estrada-Flores JV Hospital de Pediatría CMN SXXI Introducción En Cirugía Cardiaca Neonatal se utiliza la circulación extracorpórea (CEC), y algunos factores transquirúrgicos (FTQ) se asocian a mortalidad, -Objetivo: Investigar cuales son los FTQ asociados a la mortalidad de los RN postoperados con cardiopatías congénitas. Diseño del estudio: Casos y controles anidados en una cohorte Metodología: Grupo de estudio fueron 189 RN, que fueron analizados y divididos en casos y controles, para análisis.Resultados: grupo final lo constituyen 189 pacientes, edad gestacional promedio fue de 34.9sdg, 52% a término.mortalidad del 35.5%. cardiopatías más frecuentes: Conducto arterioso permeable, Conexión anómala total de venas pulmonares y Transposición de grandes vasos Causas de muerte: Choque cardiogénico, Sepsis y tromboembolia. Conclusiones: Variables transquirúrgicas asociadas a mortalidad: hipotermia profunda, pH y lactato. El tiempo de pinzamiento aórtico y el tiempo de bomba de circulación extracorpórea no se identificaron como factores asociados a la mortalidad, pero es factible que puedan influir en la morbilidad posterior al evento quirúrgico con afectación a diferentes órganos como: Cerebro, corazón, riñón entre otros. PARACETAMOL ORAL VS IBUPROFENO ORAL PARA CIERRE DE CONDUCTO ARTERIOSO CON TRADUCCIÓN HEMODINAMICA: ENSAYO CLÍNICO ALEATORIZADO CEGADO EN PREMATUROS CON PESO < 1500 GRAMOS Vargas Nieto Martín Arturo, Guerrero García María Nelly, Ugalde Valencia Leonor Griselle, Heredia Ruiz Antonio, Morales Márquez Margarita, Rodríguez Casas Laura Elena, Vargas Origel Arturo. Hospital General Regional de León. SSA Introducción. La persistencia del conducto arterioso (PCA) es frecuente en prematuros y contribuye al incremento de su morbilidad, a nivel hemodinámico, renal, pulmonar y gastrointestinal, la modalidad de tratamiento de primera opción es el cierre farmacológico que esta indicado como primera opción en la PCA con traducción hemodinámica. Objetivo. Se determinó la efectividad y seguridad de cierre de PCA con paracetamol oral comparado con el manejo de rutina con ibuprofeno oral. Material y Métodos. Estudio prospectivo aleatorizado y cegado que incluyó 20 pacientes para el Grupo A paracetamol y 17 pacientes para el Grupo B ibuprofeno. Se administró paracetamol a dosis de 15 mg/Kg cada 6 hrs por 3 días comparada con el ibuprofeno oral a dosis de 10 mg/Kg para el primer día, seguido de 5 mg /Kg para el segundo y tercer día. Criterios de inclusión 18 PCA > 1.5 mm, y dos o más de los siguientes hallazgos relación auricula / aorta > 1.5, corto circuito de izquierda a derecha, flujo diastólico reverso de la aorta, pobre función cardiaca mas datos clínicos de PCA. Resultados. Los pacientes del grupo A y del grupo B tuvieron pesos respectivos de 1070 g + 262 y 1032 + 194 g con edad gestacional de 30 (27-32.6) y 30 (28-32) semanas, sin diferencia significativa, igual que en vía de nacimiento y sexo de los pacientes. La media del diámetro inicial del ducto para los grupos señalados fue de 2.9 + 0.4 mm y 2.7 + 0.5 mm (p=0.32), posterior al primer ciclo la PCA se redujo a 1.62 + 1.4 mm y 1.65 + 1.2 mm (p= 0.95) y para el tercer ciclo fue de 1.03 mm + 1.36 mm para el grupo A y 1 + 1.35 mm para el B (p=0.96). Se observó cierre completo en 12 y 10 pacientes para el Grupo A y B de manera respectiva (p>0.05). y se realizó cierre quirúrgico en 3 y 4 pacientes (p>0.5) para Grupo A y B respectivamente. No se reporta diferencias significativas en efectos adversos. Conclusiones. El cierre farmacológico con paracetamol puede ser una opción aceptable para el cierre de la PCA debido a los efectos adversos reportados en la literatura con ibuprofeno. PARACETAMOL PROFILACTICO PARA CIERRE DEL CONDUCTO ARETRIOSO EN RECIEN NACIDOS PRETERMINO MENORES DE 1000 GRS. Burciaga-Córdova, Fabiola, Montemayor-Garza, Rene, Gamboa-Cazares Isidro, Cabrera-Tijerina Adriana, Castañeda-Hernández Lorena, García-Guerra, Jaime. Hospital de Ginecología y Obstetricia. Monterrey, México. INTRODUCCCIÓN: El conducto arterioso permeable (CAP) es un problema común el cual incrementa la mortalidad en los recién nacidos pretérmino (RNPT), sobre todo en aquellos con un peso menor a 1000 gramos. La hipótesis de este trabajo fue si el paracetamol IV es eficaz y seguro para el cierre del CAP en prematuros. MATERIAL Y METODOS: Se realizó un ensayo clínico no controlado cuasi-experimental en la unidad de cuidados intensivos neonatales, durante marzo 2013 – noviembre 2014. Se incluyeron RNPT con un peso menor a 1000 grs, a los cuales mediante ecocardiograma (ECG) se les detectó la presencia de CAP. Los pacientes incluidos fueron tratados con paracetamol IV a 15 mg/kg/ds cada 6 horas durante 3 días, al término del tratamiento se realizo ECG de control; Además se realizó medición de enzimas Hepáticas y Biometría hemática pre y post tratamiento. RESULTADOS: Se incluyeron 13 neonatos, los cuales tuvieron CAP con Longitud media de CAP 2.2 mm (1.5 – 3.6 mm); Todos los neonatos mostraron cierre exitoso al tercer día de tratamiento. Ninguno tuvo complicaciones asociadas al CAP. No se encontraron efectos adversos asociados a la administración del paracetamol IV. CONCLUSIONES: En este estudio se observó la eficacia y seguridad del paracetamol IV para el cierre del CAP en prematuros con un peso menor a 1000 grs. RECIEN NACIDA CON CONEXIÓN ANÓMALA TOTAL DE VENAS PULMONARES VARIEDAD SUPRACARDIACA, COR TRIATRIATUM E HIPERTENSIÓN ARTERIAL PULMONAR A PROPOSITO DE UN CASO. Escalona Rodríguez María del Carmen, Rivera Chávez Amanda, Gil Veloz Mariana. Hospital Regional de Alta Especialidad del Bajío, León Guanajuato, México. ANTECEDENTES: La conexión anómala total de las venas pulmonares (CATVP) es una malformación en la cual las venas pulmonares conectan a la aurícula derecha o una de sus venas tributarias. El manejo quirúrgico está indicado en todo recién nacido sintomático, sin este manejo la patología tiene mal pronóstico y la mayoría de neonatos presentan taquipnea, cianosis y signos de bajo gasto falleciendo en las primeras semanas. RESUMEN DEL CASO: Femenino recién nacida de termino con 15 días de hospitalización en la UCIN, proveniente de San Luis Potosí con 16 días de vida, sin antecedentes de importancia, presento en las primeras horas de vida cianosis, dificultad respiratoria y bajo gasto, manejada con ventilación mecánica e inotrópico. A su ingreso al 19 HRAEB en fase III de ventilación con una duración de 11 días, ecocardiograma con diagnóstico de CAVP, cor triatriatum. Curso con choque cardiogénico y séptico, ameritando manejo con vasopresores y antibiótico, se operó el 18 de julio de 2014 de corrección de CAVP, en el postquirúrgico presento síndrome de bajo gasto postbomba tratamiento farmacológico con estabilidad hemodinámica hacia las 48 horas, a su egreso únicamente tratada con diurético y digoxina. Curso con IRA manejo con diálisis peritoneal por 4 días. Tuvo apoyo con nutrición parenteral total por 5 días. CONCLUSION: La conexión anómala total de venas pulmonares es una patología con gran morbimortalidad por la propia patología, el manejo quirúrgico y las complicaciones relacionadas, requiere individualización de los casos, y manejo multidisciplinario para lograr la satisfactoria evolución de los pacientes como en este caso. TERATOMA INTRAPERICÁRDICO EN UN RECIÉN NACIDO: REPORTE DE UN CASO Hernández Pérez Saúl, Romo Gamboa Juan Pablo, Hernández Bautista Irene Guadalupe, Rodríguez López Ana Bertha. Hospital de Pediatría, Centro Médico Nacional de Occidente, Instituto Mexicano del Seguro Social. Introducción: Los tumores pericárdicos constituyen el 20% de los tumores cardiacos e incluyen los fibromas, lipomas, angiomas y teratomas. Los signos clínicos son inespecíficos, sin embargo pueden presentarse como taponamiento cardiaco en los recién nacidos. Material y métodos: Describir el caso de un recién nacido con teratoma intrapericardico. Resultados: Recién nacido de madre de 15 años de edad, producto de la primera gestación con control prenatal regular. Ultrasonido prenatal con reporte de masa mediastinal fetal. Nace de término, nacido por cesárea, Apgar 3-9, SA 4, peso 2600 gr, talla 48 cm. Requiere reanimación avanzada y asistencia mecánica ventilatoria. Radiografía de tórax con cardiomegalia, parénquima pulmonar normal. Electrocardiograma con bajo voltaje de complejo QRS. Ecocardiograma evidencio masa adosada a atrio izquierdo, con derrame pericárdico. Angiotomografía con proceso ocupativo de mediastino anterior y medio, con desplazamiento de timo y compresión del corazón, lesión quística multiseptada de 46 x 48 x 63 mm. Antígeno carcionoembrionario de 1.71, HCO beta 0, alfafetoproteina de 9742. Se realiza resección quirúrgica y estudio histopatológico reportándose teratoma intrapericardico. Evolución postquirúrgica favorable egresándose a su domicilio. Conclusiones: El teratoma intrapericardico es un tumor poco común en la etapa neonatal. La sintomatología es inespecífica, puede debutar choque cardiogénico secundario a taponamiento cardiaco y tiene una mortalidad elevada. Se requiere alta sospecha clínica, así como estudios de imagen. En nuestro paciente, la detección prenatal permitió la sospecha diagnóstica y su tratamiento oportuno. WOLFF-PARKINSON-WHITE ANTIDROMICO NEONATAL: REPORTE DE UN CASO. Cabrera-Tijerina, Adriana, Burciaga-Córdova, Fabiola, Castañeda-Hernández, Lorena, García-Guerra, Jaime, Pérez-Villalobos, Hortencia Marisela. Hospital de Ginecología y Obstetricia S.A. de C.V., Monterrey, Nuevo León INTRODUCCION: El síndrome de Wolff-Parkinson-White (WPW) es un trastorno de la conducción cardíaca con una significativa morbilidad y mortalidad. Ocurre en uno de cada 1,700 recién nacidos. El tipo de taquicardia antidrómica representa sólo el 5% de los casos. CASO CLINICO: Masculino de término, sin antecedentes de importancia, nace por cesárea programada sin complicaciones, a sus 24 hrs de vida cursa con irritabilidad inconsolable, taquipnea y acrocianosis. Se monitoriza FC 263 x’, ausencia de ondas P en trazo electrocardiográfico, SpO2 55%, se administran 2 dosis de Adenosina IV 0.1 y 0.2mg/kg/dosis respectivamente requiriendo soporte ventilatorio y Aminas por repercusión hemodinámica. Durante su estancia cursó con episodios de taquicardia recurrente de 20 hasta 260x’ sin respuesta a Adenosina, se inició infusión con Amiodarona hasta 15mg/kg/min y Propafenona. Valorado por Electrofisiología reportando Electrocardiograma con cambio en el eje de despolarización entre la taquicardia y el ritmo sinusal del QRS, indicador de la presencia de una vía accesoria, se agregó a manejo Propranolol 0.5mg/kg/día. Último episodio de taquicardia a los 8 días de vida. Por mejoría una semana después egresa a domicilio, con manejo ambulatorio con Amiodarona, Propafenona y Propranolol vía oral y segumiento por Cardiología Pediátrica. DISCUSION: Las arritmias en la etapa neonatal implican altas morbilidad y mortalidad, sobre todo cuando se producen en pacientes con una falta de respuesta al tratamiento médico. El oportuno control farmacológico del ritmo proporciona un buen pronóstico a largo plazo. DEFECTOS CONGÉNITOS AGENESIA DEL SEGMENTO HEPÁTICO DE LA VENA CAVA INFERIOR: A PROPÓSITO DE UN CASO. Arteaga García Felipe, Espinosa Oropeza Irma Adriana, Pérez González Noé, Tenorio Jiménez María Jazmín,1 Medecigo Castelan Enrique2 1 Servicio de Neonatología del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México. 2 Servicio de Cardiología y Ecocardiografia pediátrica del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México Introducción: La agenesia del segmento hepático de vena cava inferior (ASEHEVCI) es la ausencia de la anastomosis hepática- subcardinal, que da lugar a la atrofia de la vena subcardinal derecha, como consecuencia, el flujo sanguíneo es derivado hacia la vena ácigos por medio de la anastomosis supra-subcardinal con mayor predisposición a tromboembolia pulmonar (TEP) y trombosis venosa profunda (TVP). Material y métodos. Estudio de un neonato con agenesia del segmento hepático de la vena cava inferior y revisión de la literatura. Resultados: Presentamos el caso un neonato referido del Hospital de Tula por Situs inversus más levocardia; A su ingreso a la UCIN se realiza ecocardiograma transtorácico en modo M, bidimensional, doppler continuo el cual revela situs solitus, conexión atrio ventricular normal y ventrículo arterial concordantes, conexión venosa sistémico y pulmonar normales, conducto arterioso de 4.2 mm con corto circuito de izquierda a derecha, septum interatrial con defecto tipo ostium secundum de 4.7 mm x 4.9mm con corto circuito bidireccional e interrupción del segmento hepático de vena cava inferior, por lo que se inicia manejo con diuréticos de asa, ahorradores de K y digital, con mejoría clínica en las manifestaciones cardiovasculares. Conclusión: La ASEHEVCI es una malformación congénita poco frecuente. Los casos publicados en literatura inglesa desde 1961 son 96, siendo 41 pediátricos; En nuestro paciente el hallazgo se realizo por ecocardiografia cuya dificultad clínica depende del observador, además de que su descubrimiento es un factor importante en la prevención de TEP y TVP CURSO CLÍNICO DE EPIDERMOLISIS BULLOSA NEONATAL SERVICIO DE NEONATOLOGÍA, HOSPITAL PARA EL NIÑO, IMIEM, TOLUCA. Dr. García Robledo J.F., Dr. Valdés López A., Dra. Reyes Bravo M.E., Dra. Sierra Hernández C., Dr. Pérez Elizondo A.D. SERVICIO DE NEONATOLOGÍA, HOSPITAL PARA EL NIÑO, IMIEM, TOLUCA. Introducción: La epidermólisis bullosa, se caracteriza por formación de ampollas ante el menor traumatismo, afectando piel y mucosas. Objetivo Establecer la prevalencia de epidermólisis bullosa, ajustada al número de egresos del servicio de neonatología del Hospital para el Niño, de enero 2000 a diciembre 2011, averiguar el curso clínico de esta patología cutánea neonatal. Tipo de estudio y método estadístico: Estudio observacional, retrospectivo, transversal, explicativo; incluyó todos los casos de neonatos 21 hospitalizados en el Servicio de Neonatología del Hospital para el Niño, de enero de 2000 a diciembre de 2011. Medidas de tendencia central para las variables de género, sitio de lesión y extensión y tipo de lesión en piel, tasa específica de prevalencia ajustada al número de egresos, mortalidad y las comorbilidades más frecuentes. Resultados: En 12 años, el servicio de Neonatología, de población abierta neonatal, egresó 4127 pacientes; la tasa de prevalencia ajustada a egresos fué 0.16%; género masculino (57%); por su peso al ingreso entre 2.9 a 2.1 Kgr y el (86%) fué pretermino. Tipografía de las lesiones: (43%) con queilosis orales, celulitis (29%), agenesia de piel (29%); por topografía: (86%) en tórax anterior y posterior; comorbilidades asociadas: (29%) Sepsis; (23%) trastornos gastrointestinales; el germen aislado en los casos de sepsis: Staphylococcus (28%), Klebsiella (14%); el motivo de egreso fue (71.5%) vivos. Conclusiones: La prevalencia ajustada a egresos del (0.16%) esto es, menos de 1 paciente cursa con epidermólisis bullosa por cada 100 egresos de UCIN y la simplicidad de las lesiones cutáneas hacen imposible relacionar un patrón clínico determinado de epidermólisis bullosa o pronosticar su gravedad; por ello, la importancia de proporcionar las características clínicas de esta patología, para su sospecha y abordaje clínico temprano y mejorar el pronóstico de vida. EPIDERMÓLISIS BULLOSA NEONATAL, UNA PRESENTACIÓN ATÍPICA. Tenorio Jiménez María Jazmín, Espinosa Oropeza Irma Adriana, Pérez González Noé, Medina Moctezuma Georgina Guadalupe, Arteaga García Felipe, Salgado Jiménez Micel. Servicio de Neonatología del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México. Introducción: La epidermólisis bullosa (EB) es una enfermedad con transmisión genética reconocida con afectación en el “plectin gene” (PLEC1) que codifica la síntesis de proteínas desmosomales y se presenta en 1 de cada 50,000 recién nacidos vivos. Las distintas variantes de EB se caracterizan por la fragilidad capilar, aparición de vesículas y ampollas cutáneas en los sitios de presión, además de presentarse en mucosa bucal, conjuntival, vaginal y del tubo digestivo. Material y métodos. Estudio de un neonato con EB y revisión de la literatura. Resultados: Femenino sin antecedentes perinatales de importancia, enviada del Hospital Obstétrico (Pachuca de Soto) para continuar manejo por lesiones en piel pénfigoides palmo, plantar y lesiones dentadas en extremidades y región peribucal; VDRL negativo en madre y neonato, durante la exploración general presenta dermatosis diseminada a cara, extremidades superiores , tronco y extremidades inferiores constituida por ampollas de contenido seroso, zonas exulceradas con sangrado en áreas, escama mediana en capa en palmas y plantas, evaluada por el servicio de dermatología con diagnostico de EB que requirió manejo intrahospitalaria con técnica de aislamiento además de domeboro en fomentos sulfadiazina de plata y dicloxacilina IV con buena evolución clínica. Conclusión: La EB incluye un rango de gravedad clínica muy variable, clasificado en tres grupos principales, de acuerdo al plano de separación en que se produce la ampolla; Ésta constituyen un verdadero reto diagnóstico para el pediatra por las características sindromáticas de la enfermedad y por su presentación atípica, en cuyo caso puede asociarse a una alta mortalidad. ESPECTRO DE MICROSOMIA HEMIFACIAL EN UN RECIÉN NACIDO PRETÉRMINO. A PROPÓSITO DE UN CASO Y REVISIÓN DE LA LITERATURA. Medina- de la Cruz Antonia Yesenia, Rodríguez- Balderrama Isaías, Burciaga- Flores Carlos Horacio, De la O- Cavazos Manuel Enrique Hospital Universitario Dr. José Eleuterio González. Universidad Autónoma de Nuevo León. Introducción: El espectro de microsomia hemifacial o facio-aurículo-vertebral es un complejo de anomalías craneofaciales y vertebrales. La malformación eje es la microtia, más frecuente del lado derecho 3:2, se puede asociar a hipoplasia mandibular y 22 malformaciones vertebrales. Es más frecuente en varones y en embarazos gemelares. Caso Clínico: Recién nacido masculino pretérmino de 29.5 semanas de edad gestacional, producto gemelar, gemelo 2, embarazo gemelar bicoriónico y biamniótico, nacido por cesárea quien presenta microsomia hemifacial, microtia izquierda Tanzer 3, pabellón auricular derecho de implantación baja con rotación posterior, apéndices preauriculares izquierdas bilobuladas y macrostomía. Se le realiza radiografía toracoabdominal encontrando hemivertebras en área cervical y dorsal por lo cual se comenta con Genética realizando diagnóstico de espectro de microsomia hemifacial. Se le realiza TAC de oído encontrando a nivel del oído izquierdo atresia ósea del conducto auditivo izquierdo, sin evidencia de membrana timpánica y con cadena oscicular displásica unida a la pared lateral del ático. Se egresa a los 78 días de edad cronológica con 6 días de edad corregida con seguimiento en la consulta de alto riesgo neonatal. Conclusiones: La asimetría facial debe ser ampliamente valorada en los pacientes con microtia además de búsqueda intencionada de afección a nivel renal, cardiaco y vertebral a fin de diagnosticar de forma temprana patologías como el espectro de microsomia hemifacial. HALLERMAN-STREIFF-FRANÇOIS (HSF): A PROPÓSITO DE UN CASO Arteaga García Felipe, Espinosa Oropeza Irma Adriana, Pérez González Noé, Alonso Galindo Santa Judith, Tenorio Jiménez María Jazmín, Salgado Jiménez Micel. Servicio de Neonatología del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México. Introducción: El síndrome de HSF se identifica por un rostro característico (mandíbula hipoplásica, nariz aguileña, baja estatura, hipotricosis, microftalmia, cataratas congénitas, hipodontia, hipotricosis, atrofia de la piel de la cara e hipoplasia de las clavículas y las costillas). Cerca de un 15% de los casos presentan un déficit intelectual y la mayoría ser resultado de una mutación “de novo” dominante. Material y métodos. Estudio de un neonato con enfermedad Hallerman-Streiff-François (HSF), descripción clínica y revisión de la literatura. Resultados: Masculino 16 días de edad hijo de madre de 24 años GIII, PI, CII, un ultrasonido reportado como anormal (defecto de línea media palatina, compatible con labio y paladar hendido), nacimiento vía vaginal, amniorexis de 5 minutos con alumbramiento inmediato, Apgar de 8/9, SA 0. Peso: de 2650 gr., estatura 50 cm., Capurro de 39 SDG, egresado del binomio a las 24 hrs., con alimentación exclusiva al seno materno; Inicia su padecimiento en Mayo 15 de 2013, con fiebre, apneas y bradicardia, además de alteraciones dérmicas importantes motivo por el cual ingresa a neonatología; es evaluado por dermatología y genética, quien considera síndrome de HSF, encontrando además Hipotiroidismo primario, por lo que se inicia tratamiento con levotiroxina a 50 mcgkg, con evolución satisfactoria. Conclusión: Los síndromes dismórficos se definen por la asociación característica de un conjunto de malformaciones mayores y menores que, generalmente, tienen un origen genético y en el caso del síndrome de HSF aparecen de forma esporádica constituyendo un reto diagnóstico y terapéutico. HEMORRAGIA CEREBELOSA EN NEONATO CON MUTACIÓN HOMOCIGOTA TT DEL GEN MTHFR C677T. Gárnica Vázquez Paola Maciel1, Corona Rivera Román1, Zapata Aldana Eugenio1, Jaloma Cruz Ana Rebeca2. Pérez Oswaldo René1 1 Servicio de Neonatología y Genética, Hospital Civil de Guadalajara “Dr. Juan I. Menchaca” 2 Centro de Investigación Biomédica de Occidente, Instituto Mexicano del Seguro Social. Introducción. La incidencia de los accidentes cerebro-vasculares (ACV) neonatales en recién nacidos de término (RNT) es de 17 a 93 casos por cada 10 000NV. Comúnmente, 23 las hemorragias cerebelosas en RNT se relacionan a traumas durante el parto, sin embargo el 5% de los casos se relacionan a trombofilias. A continuación presentamos el caso de un RNT con múltiples ACV in-útero con mutación homocigota del gen MTHFR C677TT. Caso clínico.- Paciente masculino producto de la tercera gesta de padres aparentemente sanos, con detección de restricción del crecimiento intrauterino en tercer trimestre. Parto eutócico vaginal de 38.4SDG por Capurro, Apgar 1,5,7, requirió maniobras de reanimación avanzada. A las 24 horas de vida inició con crisis convulsivas tratado con DFH y Levetiracetam. La Angiorresonancia demostró múltiples áreas de hemorragia parenquimatosa en estado subagudo tardío, afectando cerebelo, tálamo y núcleos lenticulados bilaterales. Se estudiaron factores de riesgo protrombóticos, encontrando mutación homocigota en MTHFR C677T. Discusión.- A pesar de que la mayoría de los niños con ictus tienen otros factores de riesgo subyacentes, las trombofilias pueden ser identificadas, si se incluyen en los abordajes diagnósticos, su asociación se ve limitada por un número pequeño de pacientes dentro de los estudios. Ya identificado el genotipo homocigoto TT del gen MTHFR C677T a incremento de homocisteína, aumentando riesgo trombótico. Conclusión.- Ante la inusual localización del ACV es imperativo la evaluación multidisciplinaria con estudios de imagen para su pronto diagnóstico. Definiendo el impacto de las trombofilias para modificar recurrencia de ictus, tratamiento y rehabilitación. MALFORMACIÓN LINFÁTICA DE MESENTERIO: PRESENTACIÓN DE CASO CLÍNICO HISTOPATOLÓGICO. Iñiguez Hernández Georgina, Vargas Nieto Martin Arturo Hospital General Regional Leon. SSA Introducción. La malformación linfática de mesenterio (MLM) es una tumoración quística benigna, formada por dilataciones de los conductos linfáticos; el 65% de los casos se presenta desde el nacimiento. Caso. Masculino de 20 días de vida; madre primigesta de 19 años, embarazo gemelar bicorial, biaminiotico. USG prenatal a las 30 SDG : Gemelo 2 dilatación intestinal compatible con atresia ileal. Obtenido por cesárea a las 36.4 SDG, peso 2.270 kg, Apgar 8/9, inicia alimentación y egresa a los 2 días de vida. Reingresa por rechazo a la vía oral, vómito , fiebre. Distensión abdominal, hepatomegalia, sin peristalsis. Se palpa masa tubular de 3x3 cm en flanco derecho y otra en mesogastrio de 3 x 2 cm, móvil, dolorosas. Sonda orogastrica drenaje biliar. BH: Hb 13.8 g/dL, Hto 39.2%, Leucocitos 1,800/mm3, neutrófilos 430/mm3, linfocitos1000/mm3, plaquetas 447000/mm3. PCR 41.0 mg/dL. Hallazgos de laparotomía: ascitis quilosa, malformación linfática de íleon a 90 cm del ángulo de Treitz y a 40 cm previo a válvula ileocecal, con múltiples quistes. Se resecan 20 cm de íleon y se realiza anastomosis. El citoquímico de líquido peritoneal: amarillo, turbio, leucocitos 3,700/mm3, PMN 92%, Eritrocitos 10,000mm3, pH 8, glucosa 54 mg/dL, proteínas 2400 mg/dL. Gram: leucocitos polimorfonucleares. Complicaciones: choque séptico. Egresa a los 26 días. CONCLUSIÓN. El 5% de las malformaciones linfáticas se encuentran en abdomen y 1% en el mesenterio del intestino delgado. Más frecuente en el sexo masculino. La sintomatología inicia en los primeros dos años con dolor abdominal crónico, estreñimiento. Sus complicaciones son ruptura o torsión del quiste, obstrucción o vólvulo intestinal, hemorragia o infección. El 20% tienen una regresión espontanea. El diagnóstico definitivo es por estudio histopatológico. MIOPATÍA MIOTUBULAR LIGADA AL CROMOSOMA X. Reporte de caso clínico Burciaga-Córdova, Fabiola, Cabrera-Tijerina Adriana, Castañeda-Hernández Lorena, Montemayor-Garza, Rene. Hospital de Ginecología y Obstetricia. Monterrey, Mexico. 24 INTRODUCCCIÓN: La miopatía miotubular es un trastorno neuromuscular hereditario caracterizado por la presencia de numerosos núcleos situados en posición central en biopsia de músculo. La incidencia se estima en 1/50.000 nacimientos. El diagnóstico es histopatológico. No existe en la actualidad un tratamiento curativo En la mayoría de casos, la muerte ocurre en los primeros meses de vida. En el presente trabajo se presenta la experiencia clínica de un paciente con Miopatía Miotubular Congénita Ligada al cromosoma X en un hospital privado.CASO CLINICO: Recién nacido pretérmino tardío masculino 36 SDG producto de la G4 C2 A1, madre de 38 años, diagnostico de polihidramnios desde la 32 SDG, Peso de 3.160 kg nace hipotónico y sin esfuerzo respiratorio, que continua, a pesar de dar maniobras de reanimación, se intuba en sala y pasa a la UCIN. A su ingreso además de datos anteriores presenta debilidad proximal y distal, disminución de los reflejos osteotendinosis, diparesia facial, oftalmoparesia, ptosis bilateral, reflejos primitivos ausente, criptorquidia bilateral. Diagnósticos de ingreso: asfixia perinatal. Siguiendo las guías de Abordaje de Recién nacido hipotónico, se descartaron diversas patologías, por lo cual se interconsulta a neuropediatría solicitando electromiografía, así como biopsia de músculo, reportando atrofia de las fibras Tipo 1, con cambios morfológicos y alteraciones estructurales caracterizadas por la presencia de Núcleos centrales. Se le realiza gastrostomía y traqueostomia, se inicia terapia de rehabilitación y consejo genético a los padres. Paciente egresa a los 40 DVEU con ventilador convencional en casa. NEONATO CON AUSENCIA DE PULGAR: SÍNDOME DE POLAND. Jonguitud Aguilar Adriana, Ediberto Ruiz Martínez, Zapata González Raúl C. Hospital General de Rioverde, Secretaría de Salud de San Luis Potosí Introducción: También conocido como Síndrome de Poland Moebius, se trata de una sinbraquidactilia ipsilateral con aplasia de músculo pectoral mayor, afectación variable de la mama y la parte distal de la extremidad superior, siempre ipsilateral. Se presenta un caso diagnosticado en la etapa neonatal. Caso clínico: Paciente femenino, obtenido por cesárea a las 31.5 SDG por presentar desprendimiento prematuro de placenta normoinserta, madre hipertensa,peso al nacer 1540 gm. Apgar 7 y 8,Silverman Anderson de 4 a los 5 minutos. Cursó con síndrome de dificultad respiratoria que ameritó aplicación de surfactante y ventilación mecánica por 6 días. A la exploración física, además de los hallazgos propios de la prematurez y la patología respiratoria se observó ausencia de pulgar y cierta hipotrofia de miembro superior izquierdo, así como hipotrofia de pectoral ipsilateral. El la radiografía se observó hemivértebras cervicales y dorsales así como costillas supernumerarias. Egreso a los 46 días, con manejo para retinopatía del prematuro. Análisis: Se encuentra dentro de los síndromes con incidencia de tipo medio: 1/10,000-30,000 nacimientos, según se incluyan sólo las formas típicas o también las menores e incompletas. Un 10 % de los pacientes con sindactilia entrarían dentro del Síndrome de Poland. Es más frecuente en hombres que en mujeres, y el hemitórax derecho se encuentra afectado en 75 % de los casos. Es poco frecuente el diagnóstico neonatal por lo que también se presentan diagnósticos diferenciales. REPORTE DE CASO: ESCLEROSIS TUBEROSA. Yescas Buendía Gabino. Ríos Flores Braulio. Hernández Miguel María del Rosario. Instituto Nacional de Perinatología La esclerosis tuberosa descrita por Bourneville en 1880 es un trastorno genético poco frecuente, caracterizada por alteración en la diferenciación y proliferación celular, condicionando crecimiento de tumoraciones que pueden afectar diferentes órganos (cerebro, piel, corazón, ojo, riñón, etc.). Fenotípicamente los individuos son indistinguibles, y algunos tendrán manifestaciones en la etapa neonatal. La morbimortalidad dependerá 25 del órgano involucrado, el tamaño y localización de las lesiones. Paciente producto de la gesta 1, Ultrasonido prenatal: rabdomiomas cardíacos y arritmia secundaria. Neurosonografía prenatal: imágenes sugestivas de tuberomas corticales. Paciente masculino obtenido a las 38.1 SDG por cesárea, nace vigoroso requiriendo pasos iniciales de reanimación y oxígeno suplementario, Apgar 8/9, Silverman 2, Capurro 39.5 SDG, Peso: 3110g, Talla: 50cm, PC: 35cm, fenotípicamente al nacimiento sin alteraciones aparentes. Cursó en sus primeros 6 días de vida con bradicardia, sin repercusión hemodinámica. Ecocardiograma: múltiples tumoraciones tipo rabdomioma, la mayor en región apical de ventrículo izquierdo, otra en región subaórtica, y múltiples en paredes ventriculares. Ultrasonido transfontanelar sin evidenciar alteraciones. Ultrasonidos abdominal y renal normales. Videopoligráfico: actividad epiléptica focal frontal derecha sin correlación clínica. Genética: sin antecedentes maternos ni paternos, considerada patología de novo. Cardiología (1 mes de edad): arritmia asintomática. (3 meses): sin arritmia. Oftalmología (1 mes de edad): normal. Neurología (3 meses de edad): asintomático, sin movimientos anormales, sostén cefálico regular, aumento de tono leve, múltiples manchas hipocrómicas. (6 meses): PC 46cm, no sedestación, no gira, balbucea, utiliza ambas manos, manchas hipocrómicas, TAC craneal con nódulos calcificados subependimarios, pendiente realización de EEG y RMN. SÍNDROME DE ESCOBAR O PTERYGIUM MÚLTIPLE CONGÉNITO. REPORTE DE UN CASO. Flores Flores Dianey, Ramírez Dueñas Roció, Gómez Urcid M.Patricia, Jaramillo Reyes Vania. Centro Médico Issemym Ecatepec Introducción: Es una entidad poco frecuente, se reportan alrededor de 100 casos en el mundo, de origen autosómico recesivo, aún no está definida la etiología ni fisiopatología, Clínicamente, encontramos: Dismorfias mayores. Escoliosis, pie equino, pterygium múltiples, soplo cardíaco, labio y paladar hendido y criptorquidia. Dismorfias menores. Talla baja, implantación auricular baja, facie inexpresiva, hipertelorismo, micrognatia, camptodactilia, sindactilia. Material y Métodos: Paciente femenino, gesta 2, de madre de 36 años, sin antecedentes de importancia para padecimiento actual, embarazo normoevolutivo, obtenido vía abdominal secundario a desproporción cefalo-pelvica; recibiendo producto único, no vigoroso, que requirió 2 ciclos de presión positiva, APGAR 5/7, Capurro 36 SDG, Peso 2750 kg, Talla 45 cm, normocefalo, pabellones auriculares cortos de implantación baja con conductos auditivos permeables, fisuras palpebrales pequeñas de predominio izquierdo, microretrognatia, cuello corto y ancho, miembros torácicos y pélvicos con contracturas en codos, falanges de mano y rodillas, con disminución de los arcos de movilidad por pterigiones, displasia de cadera variedad luxada bilateral; así como presencia de rotoescoliosis, ausencia de rotula bilateral, pie equino varo bilateral, genitales con hipoplasia de labios mayores y menores. Valorada por Ortopedia, requiriendo colocación de yesos correctores en ambos pies. Cardiopediatría descarta cardiopatía congénita. Genética integrando probable Síndrome de Escobar. Resultado: El síndrome de Escobar es una entidad patológica muy rara; es el primer caso reportado en esta Institución, no se conocen factores de riesgo establecidos, se requiere una vigilancia continua a largo plazo. Conclusión: Aún no se conoce el índice de supervivencia y no existe tratamiento específico. Se requiere de un manejo multidisciplinario. SÍNDROME DE HADDAD PRESENTACION DE UN CASO Y REVISION DE LA LITERATURA. 26 Villegas Alvarez Carolina, Juan José Morales Ibarra, Zárate Covarrubias Graciela, Lima Rogel Ma. Victoria, Escalante Padrón Francisco J, Ojeda Valdez Miguel Ángel, Bravo Oro Antonio, Peña Zepeda Claudia, Esmer Sánchez María del Carmen. Hospital Central Dr. Ignacio Morones Prieto San Luis Potosí S.L.P. Introducción: El síndrome de hipoventilación central congénita (CCHS) es una condición rara caracterizada por discapacidad del control de la respiración en ausencia con hipercapnia progresiva e hipoxia, particularmente durante el sueño. La enfermedad de Hirschsprung (HD) es la ausencia congénita de células ganglionares del sistema nervioso entèrico con grados variables de obstrucción intestinal funcional. Ambas fueron descritas previamente por Bolande como neurocristopatias. En 1974, el CCHS con HD fue reportado por primera vez en un mismo paciente por Haddad, y recientemente se confirmó a PHOX2B como el principal gen causal. Presentación: Segundo producto obtenido a las 37 SDG por cesárea, masculino de 37 SDG, Apgar 5-7-8-8, requirió ciclo de VPP, SA 2-1, hipotónico, con desaturaciones persistente, se colocó CPAP inicialmente progresando a ventilación mecánica asistida (VMA). A los 7 días se realizó laparotomía exploradora, se sospechó HD y se realizó colostomía. Se intentó extubar en varias ocasiones con respiraciones superficiales, retención de pCO2 e hipoxia, se interconsultó a genética quien diagnosticó síndrome de hipoventilación congénita central idiopática, se solicitó secuenciación del gen PHOX2B demostrando la mutación c.428A>G, que cambia una glutamina por arginina en la posición 143 de la proteína. Conclusión: Se presenta un neonato con una condición rara que ocasiona dificultad respiratoria difícil de resolver, esta condición puede tratarse exitosamente utilizando estimuladores diafragmáticos por lo que su diagnóstico oportuno resulta relevante. SIRENOMELIA. REPORTE DE UN CASO Dra. Yáñez Solís Georgina; Dr. Melitón Morales Castro. I.S.S.S.T.E.P La sirenomelia es una patología congénita letal muy rara, se presenta en aproximadamente 1 de cada 60.000 recién nacidos. Se caracteriza por diversos grados de fusión de los miembros inferiores, puede acompañarse de agenesia renal bilateral, agenesia de genitales externos, ano imperforado y atresia ano rectal. Se trata de RN con quien cuenta con los siguientes antecedentes de importancia: madre de 15 años, ocupación taquera, niega toxicomanías y es aparentemente sana. Producto de la gesta 1, con 5 CPN, curso en el 1er trimestre con infección de vías urinarias. La madre inicia con dolor abdominal tipo cólico y salida de liquido claro , acude a nuestra institución en donde un USG reporta ILA de 2 por lo cual se decide interrupción, se recibe vía abdominal un RN sin esfuerzo respiratorio, se dan pasos iniciales de reanimación con una FC menor de 60 lpm y se da un ciclo de VPP presentando esfuerzo respiratorio débil, se otorga APGAR 5/8, Capurro de 30 SDG,SA 2, se observa a la EF cráneo normocéfalo, tórax sin alteraciones, abdomen se palpa masa en fosa iliaca izquierda, no hay peristalsis, fusión de las piernas y pies similar a cola de pez, ano imperforado, mano derecha con pulgar necrótico, debido a la condición se deciden dar medidas de confort, se indica oxigeno suplementario atraves de campana cefálica así como colocación en cuna de calor radiante. Fallece a las 2 horas de vida. TERATOMA INMADURO REPORTE DE UN CASO Salazar Arriaga Lisyareli (1), Limón Armenta Jazmín (1), González Cabrera Edgar Fernando (2), Estrada Ruelas Isaac (3) Residentes de Pediatría, HGR No. 20 /HGO MF No 7(1); Médico Adscrito en HGR no. 20 (2); Coordinado Clínico de Neonatología HGO MF No7 (3), IMSS. Tijuana B.C. 27 INTRODUCCION El teratoma inmaduro es un tumor originado de células pluripotenciales compuesto de una amplia variedad de tejidos externos al órgano o sitio anatómico del cual proceden, se deriva de las tres hojas germinativas (endodermo, mesodermo y principalmente tejido neuroectodérmico) con ciertas aéreas de inmadurez y la cantidad e tejido neural inmaduro determina el grado histológico que es el factor predictivo más importante. Estos tumores son poco frecuente, pues la incidencia de tumores diagnosticados en el primer mes de vida representan .5 a 2 % de todas las neoplasias pediátrica, se presentan en 3.7 casos por 100,000 recién nacidos vivos por año y deriva de las células germinales del ovario representando menos del 1% de los teratomas ováricos, se presenta como tumor sólido o quístico o ambos y el 50% presenta calcificaciones en su interior. La muerte puede ocurrir cuando el tumor no es tratable y produce hidrops fetal que agrava el pronóstico, como en nuestro caso. OJETIVO: Presentar el caso de un paciente recién nacido con masa abdominal diagnosticado como Teratoma Inmaduro. CASO CLINICO Recién nacido femenino con los siguientes antecedentes: Madre de 27 años de edad, hemotipo B positivo, G3, C3, A0, P0, buen control prenatal con un incremento ponderal de 20kg por polihidramnios, refiere ingesta de vitamínicos, hierro, ácido Fólico. Nace por cesárea de 39 semanas de gestación, en apneas secundaria requiriendo intubación y manejo con ventilación mecánica asistida, Peso: 3.5kg, PC: 35cm, PT: 33 cm, PA: 46 cm, T: 48cm, con hidrops fetalis, ascitis importante con restricción ventilatoria realizándosele 2 punciones (200 ml hemorrágico); clínica y radiológicamente se encuentra una tumoración abdominal, por lo que es valorada por el servicio de cirugía pediátrica, en donde a la exploración con buen estado de hidratación, portaba sonda orogástrica para drenaje gástrico, precordio rítmico, murmullo vesicular adecuado, se encontraba bajo ventilación mecánica con el abdomen distendido, red venosa colateral, equimosis periumbilical, se palpaban tumoraciones de 6 y 4 cm en ambos flancos, móviles, de consistencia firme y al estímulo rectal sin salida de gas ni materia fecal. Se realiza ultrasonido abdominal con el reporte de masa irregular con formaciones quísticas y presencia de aire, quizá dado por conglomerado de asas edematosas. Laboratorios: Hemoglobina b 18, hematocrito 47, plaquetas 108,000, leucocitos 6,900, neutrófilos 45%, linfocitos 48%, urea 43, creatinina 1.9, calcio 9.4, potasio 5.2, Sodio 134, Hemotipo O positivo, Bilirrubina directa 9.2. Se decide su intervención quirúrgica con los siguientes hallazgos: Tumoración de componente quístico y sólido, cubierta por capsula, con diámetro mayor de 15 cm, la cual desplaza asas intestinales hacia atrás y abajo, arteria nutricia de rama de arteria hepática, y drenaje venoso a porta, adherida fuertemente a vesícula biliar y colédoco Se reseca completamente sin destrucción de la capsula ni lesión a estructuras vecinas, mientras el resto de órganos abdominales y pélvicos se encontraban sin alteraciones. DOLOR EN EL NEONATO MANEJO DEL DOLOR EN EL RECIÉN NACIDO CON CARDIOPATÍA CONGÉNITA SOMETIDO A CIRUGÍA CARDIACA EN UNA UNIDAD DE TERAPIA INTENSIVA NEONATAL DE TERCER NIVEL Hernández Pérez Saúl, Bañales Martínez Luis Raymundo, Barrera de León Juan Carlos Hospital de Pediatría, Centro Médico Nacional de Occidente, Instituto Mexicano del Seguro Social. Introducción: El control del dolor postoperatorio en recién nacidos es variable, con inconsistencias en su evaluación, los instrumentos de medición y su tratamiento. Son escasos los estudios donde se describe la evaluación y el manejo del dolor posquirúrgico en recién nacidos con cardiopatías congénitas. Material y métodos: Estudio retrospectivo descriptivo realizado en el servicio de Neonatología del Hospital de Pediatría CMNO. Se incluyeron a recién nacidos con cardiopatías congénitas sometidos a 28 cirugía cardiaca durante el periodo del 1ro de enero del 2009 al 31 de diciembre del 2013. Se utilizó estadística descriptiva. Análisis estadístico con programa SPSS 20.0. Resultados: Se incluyeron 90 pacientes, 53 fueron del sexo masculino (58.9%) y 37 del sexo femenino (41.1%). La cardiopatía que predomino fue la atresia pulmonar con un total de 32 casos (35.6%). Las medidas farmacológicas se aplicaron en el 100% de la población. El analgésico utilizado con mayor frecuencia fue el fentanilo en el 89.9%. La duración del tratamiento analgésico tuvo una media de 14.1 días ± 9.6 días. El efecto adverso asociado principal fue el síndrome de abstinencia a opioides en el 11% de los casos. El uso de escalas de evaluación del dolor solo se identificó en el 5.5% de los casos. Conclusiones: El manejo analgésico postquirúrgico en los recién nacidos con cardiopatías congénitas es inconsistente, con variaciones en las dosis, métodos de administración y duración. Se recomienda la implementación de un protocolo para la evaluación sistémica y el manejo analgésico perioperatorio del dolor. VALORACIÓN DEL DOLOR EN LAS UNIDADES DE CUIDADOS INTENSIVOS NEONATALES (UCIN) Ramírez Bonilla África Yolanda Universidad Autónoma de México. ENEO Posgrado. Instituto Nacional de Pediatría INTRODUCCIÓN: El dolor es una experiencia sensorial y emocional de incomodidad para el neonato, el cual en las UCIN no es valorado y tratado correctamente. Es importante conocer las escalas de valoración existentes e implementarlas específicamente para con ello intervenir con tratamiento no farmacológico. MATERIAL Y METODOS: El material utilizado en este documento fueron artículos relacionados a la valoración y al tratamiento del dolor del neonato y bibliografías relacionadas con la experiencia y conocimiento del personal de Enfermería. RESULTADOS: Durante la jornada laboral se realizan un mínimo de dos procedimientos a cada neonato hospitalizado. Los artículos revisados mencionan que la mayoría del personal de salud se guían por el llanto de los neonatos, algunos por los gestos y otros mas por los signos vitales, como el incremento de la frecuencia cardiaca y respiratoria. Las escalas de valoración son conocidas, sin embargo, estas no son incluidas en el instrumento de valoración utilizado por el profesional de Enfermería. CONCLUSIONES: La valoración del dolor no se le da la importancia que realmente tiene, los profesionales de la salud no reciben la capacitación adecuada para la valoración y tratamiento del dolor. Existe falta de capacitación y concientizar al personal involucrado en el cuidado del neonato, se sugiere el uso de escalas para la valoración del dolor y el tratamiento farmacológico y no farmacológico. ENFERMERÍA NEONATAL IMPACTO DEL CUIDADO CENTRADO EN EL DESARROLLO EN EL RECIEN NACIDO PREMATURO DENTRO DE LA UNIDAD DE CUIDADOS INTENSIVOS NEONATALES PÉREZ RENDÓN GABRIELA JAZMÍN UNIVERSIDAD NACIONAL AUTONOMA DE MEXICO, ENEO POSGRADO. INSTITUTO NACIONAL DE PEDIATRÍA. INTRODUCCIÓN: Los Cuidados Centrados en el Desarrollo (CCD) son un modelo de atención para el neonato prematuro que pretende mejorar el neurodesarrollo, disminuir su estrés, reducir el dolor asociado a pruebas diagnósticas y tratamientos invasivos; través de intervenciones que favorecen al recién nacido y a su familia, entendiéndose como una unidad, logrando un ambiente de confort durante su estancia hospitalaria y apresurando su pronta recuperación fortaleciendo su crecimiento y desarrollo. MATERIAL Y METODOS: Se realiza una búsqueda bibliográfica a través de la base de datos pubmed, Scielo, MEDLINE, Lilacs, Latindex, Bireme, Medigraphics, Imbiomed, y Elsevier.se revisaron artículos relacionados con el tema mismos que se analizaron para 29 obtener la información que fundamente el impacto del CCD. RESULTADOS: Se observan beneficios para el neonato prematuro ya que se implementa la participación integral de los padres; El equipo multidiscipliario realiza intervenciones para favorecer la disminución de factores ambientales estresantes y cada día se observa mayor interés referente al tema. Sin embargo no existe evidencia que beneficie en neurodesarrollo debido a que no existe evidencia de un seguimiento a largo plazo. CONCLUSIÓN: Los resultados recogidos en este trabajo no confirman de manera contundente que CCD sean determinante para la disminución de secuelas sensomotoras en la infancia, aunque sí sugiere que el programa no es perjudicial y si en todo caso beneficioso para los cuidados de estos recién nacidos; sin embargo, son ampliamente recomendados, incluyendo activamente a la familia y al equipo multidisciplinario para su aplicación. IMPORTANCIA DE LA PARTICIPACIÓN DE LA FAMILIA EN EL CUIDADO DEL RECIÉN NACIDO EN LA UCIN. Montes, Hernández, Sandra. Instituto Nacional de Pediatría. ENEO UNAM Posgrado Introducción: El ingreso de un recién nacido a una unidad de cuidados intensivos neonatales (UCIN) es un proceso estresante. Los padres sufren una situación de crisis que provoca desequilibrio en el núcleo familiar. Su participación pretende introducir medidas con impacto en el neurodesarrollo, para garantizar la máxima calidad de vida posible. Material y métodos: Se realizó una búsqueda de artículos en distintas bases de datos, posteriormente se realizó el análisis de la información. Se utilizaron palabras clave como recién nacido, familia, participación, visita, impacto. Resultados: Se obtuvieron un total de 30 artículos, de diversa procedencia en donde se menciona la importancia de la participación de la familia en la UCIN y los beneficios que se brindan al neonato. En la familia incrementa el nivel de satisfacción de necesidades, refuerzan los comportamientos de comunicación y observación; se beneficia la interacción con el equipo de salud pero sobre todo con su hijo. En el recién nacido se optimiza su funcionalismo conductual, su estructura cerebral y tienen impacto sobre el neurodesarrollo, presentan ganancia ponderal del peso y se reduce el tiempo de hospitalización. Conclusiones: Existe una clara mejoría en las políticas de entrada de los padres a la UCIN, se reconoce también a la familia como unidad de cuidados. El significado para la familia de participar en el cuidado es: contar con el profesional de enfermería como fuente de enseñanza y el contexto de la hospitalización como escenario que influye en la participación de la madre en el cuidado. EPIDEMIOLOGÍA NEONATAL MORBIMORTALIDAD DEL PREMATURO TARDÍO EN EL SERVICIO DE NEONATOLOGIA HOSPITAL PARA EL NIÑO DURANTE 2013 Valdés Vázquez, Nimbe Obdulia. Valdés López, Alfredo. García Robledo, Juan Fernando INSTITUTO MATERNO INFANTIL DEL ESTADO DE MÉXICO HOSPITAL PARA EL NIÑO INTRODUCCIÓN. El índice de prematuridad ha aumentado más del 30% durante las últimas dos décadas a expensas de un incremento sostenido de nacimientos de prematuros tardíos (RNPT-T), constituyendo este grupo del 8.5 al 12.5% de todos los nacimientos. OBJETIVO. Indagar cuales son los factores más frecuentemente asociados a la morbimortalidad del RNPT-T que ingresan al Servicio de Neonatología del Hospital para el Niño durante 2013. MATERIAL Y MÉTODOS. Estudio retrospectivo, observacional, analítico y transversal en RN de 34 a 36.6 SDG. Se revisaron expedientes clínicos de enero a diciembre de 2013. RESULTADOS. Se encontraron 406 RN con 30 diversas patologías, obteniendo una prevalencia de RNPT-T del 13%, el género de mayor presentación fue el masculino (relación I:0.9), la media de días de estancia intrahospitalaria fue de 14.5 días, los factores de riesgo asociados a la morbimortalidad fueron: hipoglucemia: 25%, hipotermia: 21%, deshidratación: 12%, la causa más frecuente de morbilidad fue hiperbilirrubinemia: 27%, la morbilidad respiratoria por todas las causas fue del 22% (8% neumonía, 8% taquipnea transitoria, 4% apneas y 2% enfermedad de membrana hialina), se trataron 6 pacientes con patología quirúrgica: atresia esofágica 1, gastrosquisis 1, onfalocele 1, malformación anorrectal 2 y coartación aórtica 1. Fallecieron 6 pacientes (5 por sepsis), con una tasa de mortalidad de 14.7% (similar al reportado en la literatura, 14.5%). CONCLUSIONES. Los RNPT-T constituyen un grupo de alto riesgo por lo tanto no deben de ser considerados como neonatos casi de termino ya que ameritan una vigilancia estricta desde el momento del nacimiento. MORBIMORTALIDAD DEL RECIÉN NACIDO PREMATURO HIJO DE MADRE ADOLESCENTE EN LA UNIDAD DE CUIDADOS INTENSIVOS NEONATALES Carrera Muinos Sandra, Cordero González Guadalupe, Yllescas Medrano Eucario, Romero Maldonado Silvia, Chowath Degollado Laxmi, Corral Kassian Ericka, Barrera Martínez Iván. Instituto Nacional de Perinatología, México D.F. Introducción: Los embarazos de mujeres adolescentes son considerados de alto riesgo por las diversas complicaciones tanto para la madre como para el recién nacido. Dentro de las complicaciones más importantes en el .recién nacido son la prematurez, bajo peso al nacimiento y retardo en el crecimiento. Material y Métodos: Estudio retrospectivo, revisión de expedientes de prematuros nacidos de enero 2007 a enero 2012 con criterios inclusión prematuros < 34 semanas de gestación sin malformaciones congénitas. Dos grupos: A (casos, hijo de madre adolescente) y B (controles, hijo de madre no adolescente). El análisis estadístico con estadística descriptiva e inferencial, significancia p < 0.05. Resultados: 50 pacientes, 25 por grupo. No hubo diferencias significativas para síndrome de dificultad respiratoria, displasia broncopulmonar, muerte, tampoco para días de ventilación, estancia hospitalaria, ni variaciones en el peso al egreso. La diferencia significativa se encontró en la presencia de enterocolitis necrosante en los prematuros hijos de madre adolescente (p<0.02). Conclusiones: Los resultados de este estudio indican que el comportamiento del recién nacido prematuro hijo de madre adolescente es similar al de los recién nacidos prematuros, hijos de madre no adolescente. El ser hijo de madre adolescente no representó un incremento en el riesgo de muerte neonatal intrahospitalaria. MORBIMORTALIDAD NEONATAL A 25 AÑOS EN UN HOSPITAL PRIVADO. Castañeda Hernández Lorena, Montemayor Garza Rene, Cabrera Tijerina Adriana, Burciaga Cordova Fabiola, De La Rosa González Diana Rubí. Hospital de Ginecología y Obstetricia S.A. de C.V., Monterrey Nuevo León. Introducción. El estudio de morbimortalidad, refleja la calidad y humanidad en la atención médica. La mortalidad perinatal es uno de los principales indicadores del desarrollo social de cualquier país. En México las principales causas de morbimortalidad neonatal están relacionadas con la salud materna y la atención del parto. El objetivo de este trabajo fue determinar la morbimortalidad neonatal a 25 años en un hopital privado. Material y métodos. Estudio observacional, retrospectivo y descriptivo con aprobación del Comité de ética del Hospital de Ginecología y Obstetricia, que abarcó el periodo del 1 de diciembre de 1989 a 1 diciembre del 2014. Se generó una base de datos con la información obtenida de los expedientes clínicos, diarios y certificados de defunción y se realizó análisis estadístico, aplicando medidas de tendencia central y rangos para edad 31 gestacional/peso; así como tasas de morbilidad, mortalidad y mortalidad perinatal. Se analizaron los nacimientos, ingresos por sexo, peso y edad gestacional; así como las principales patologías y causas de defunción. Resultados: 96795 nacimientos, 3539 RNPT, 291 prematuros extremos menores de 750 g. Ingresos a UCIN 5980, predominando sexo masculino y edad gestacional de 37-42 sdg. Se identificaron las morbilidades más frecuentes, la tasa de morbilidad fue de 6.1% y la de mortalidad neonatal y perinatal es de 6.2 por cada 1000 nacidos vivos durante los últimos 25 años. Conclusiones: Se requiere manejo integral y multidisciplinario para mejorar la calidad y sobrevida de estos pacientes. MORBILIDAD Y MORTALIDAD DE PACIENTES CON GASTROSQUISIS EN EL HOSPITAL CENTRAL “DR. IGNACIO MORONES PRIETO”. Calderón Pérez Agustín1, Medrano Rodríguez José Silvano1,2, Torres Cervantes Saúl1, Fonseca Leal Ma. Del Pilar 1,2, Escalante Padrón Francisco Jesús 1,2. 1.Hospital Central “Dr. Ignacio Morones Prieto”, San Luis Potosí, SLP, México. 2. Facultad de Medicina, Universidad Autónoma de San Luis Potosí. Introducción: La gastrosquisis es un defecto de la pared abdominal con protrusión del contenido intestinal, sin membranas que lo recubran. La prevalencia es de 0.5-7 por cada 10,000 RN. Material y métodos: Estudio de casos y controles anidados en una cohorte, de pacientes hospitalizados de enero de 2006 a diciembre de 2013. Se dividieron en 2 grupos: Fallecidos y vivos. Se utilizó la prueba de Wilcoxon para variables continuas y Fisher para categóricas. Las variables significativas se incluyeron en el modelo multivariable de regresión logística. Una p < 0.05 se consideró significativa. Se utilizo R Versión 2.15.2. Resultados: Se incluyeron 54 pacientes, con peso de 2267.8 ± 503.7 g, y 37 ± 2 (31.5 – 40.5) semanas de gestación. Control prenatal de 90% (18% diagnóstico prenatal). Los días de hospitalización 26.5 [19.2,42.5); nutrición parenteral 96.3% y ventilación mecánica 83.3%. La mortalidad de 30%. Se encontraron diferencias significativas (P< 0.05): en edad gestacional, peso al nacimiento, cierre primario, malformaciones congénitas asociadas, duración de NPT, días en alcanzar la alimentación enteral total y complicaciones. En el análisis multivariable la presencia de anomalías congénitas tuvieron OR de 7.35 [IC 95%:1.44,52.2] ( un p=0.02), el cierre primario OR 0.13 [IC 95%:0.019,0.69 ](p=0.02), y el NO inicio de vía enteral total un OR 1.05 [1.02,1.12](p=0.01). con relación a mortalidad. Conclusión. Los principales factores relacionados a morbimortalidad, fueron malformaciones congénitas asociadas al defecto, colocación de silo, duración de la NPT y la edad en alcanzar la vía oral total. El diagnóstico prenatal muy bajo, limita la planeación de manejo multidisciplinario y mejor pronóstico. PERFIL EPIDEMIOLÓGICO EN RECIÉN NACIDOS CON PESO MENOR A 1500 GRAMOS AL NACIMIENTO EN EL SERVICIO DE NEONATOLOGÍA DEL HOSPITAL CIVIL DE GUADALAJARA “FRAY ANTONIO ALCALDE” Santillán Briceño Verónica, García Morales Elisa, Angulo Castellanos Eusebio. Antiguo Hospital Civil de Guadalajara “Fray Antonio Alcalde” Introducción: El peso al nacer, retraso en el crecimiento intrauterino (RCIU) y prematuridad, intervienen en mortalidad-morbilidad, en particular si el peso es menor de 1500 gramos. Patología prenatal y perinatal materna obesidad, tabaquismo, hipertensión o preeclampsia incrementan morbilidad-mortalidad. Objetivo: Identificar perfil epidemiológico de RN con peso menor a 1500 gramos al nacimiento atendidos en un hospital de tercer nivel, patología materna y correlación con morbilidad y mortalidad. Metodología: Estudio observacional, transversal, retrospectivo, descriptivo y analítico mediante revisión de expedientes de recién nacidos con peso muy bajo al nacimiento 32 (<1500g), atendidos en UCIN del Antiguo Hospital Civil de Guadalajara durante marzo del 2013 a marzo del 2014. Se recabó información, se vació en Microsoft Excel, y se analizó con SPSS. Resultados: Registramos 4,158 nacimientos, 62 objetos de estudio (11.07%), eliminamos 17 y excluimos 10, estudiándose 35 pacientes. Peso 1.086 gramos (<8001500) y 31.2 SDG (<28-34); estancia 31.2 días (0-90). Morbilidades: RCIU (71.4%), SDR (57.1%) desnutrición (51.4%) DBP (22.9%) y sepsis (20%); mortalidad 25.7%; razón de momio de 4.36 (IC 95% 1.33-14.36) entre peso <1000g y mortalidad, destacable en primera semana de vida. Madres presentaron patologías prenatales (14.3%) y perinatales (54.2%). Discusión: No se encontró asociación entre patología materna y mortalidadmorbilidad en el grupo estudiado. El peso al nacer mostró relación con edad gestacional y parto pretérmino e incrementó morbilidad-mortalidad, previamente documentado en literatura. Conclusiones: Requerimos continuar esta línea de investigación, realizar estudios prospectivos para mejor control de variables y muestra, que permitirá delimitar perfil epidemiológico, impactando en la atención del paciente. PESO BAJO EN MÉXICO 2014, REVISION SISTEMÁTICA DEL PESO AL NACIMIENTO <2,500G Gutierrez-Padilla J.A.1, Garcia Hernandez H.1, Avalos Huizar L.M. 1 Lopez Gallo L.1, Medina N.1, Zepeda Romero L.C.1, Gutierrez Gonzalez H.1, Vargas Lopez R.1 1.-Hospital Civil de Guadalajara FAA, UCINEX. Introducción: La incidencia global de Peso bajo al nacimiento va al alza, creando un problema mayor en las poblaciones que se encuentran frecuentemente afectados por condiciones severas de salud a mediano y largo plazo. La incidencia mundial de peso bajo en países desarrollados va de 4-6%. Material y métodos: Se realizó una revisión sistemática con la información disponible sobre las tasas de peso bajo al nacimiento en México. se consultando cinco bases de datos científicas: OVID, EMBASE, Pubmed y Bireme y la oficial mexicana. Resultados: En México 9% de los nacimientos nacen con un peso <2,500g, La mayoría de las mujeres mexicanas no pasa de la educación elemental, y el 60% pertenece a grupos en condiciones socio-económicas adversas, 1/6 embarazos ocurre en madres adolescentes, de las cuales el 50% están desempleadas, sus condiciones sociales se caracterizan por alto estrés debido a los altos niveles de violencia e inseguridad financiera, así como pobre acceso a los servicios de salud. Conclusiones: La información incluida en los reportes científicos mexicanos muestra, en adicción a su impacto en la mortalidad infantil, una asociación del Peso bajo al nacimiento con un riesgo aumentado de infecciones, malnutrición, discapacidades en la infancia, incluyendo parálisis cerebral, discapacidades mentales y problemas asociados al comportamiento y aprendizaje. TENDENCIA DE LA MORTALIDAD POR ENFERMEDADES CONGÉNITAS DEL CORAZÓN EN MENORES DE UN AÑO, MÉXICO 1998-2012. Torres Cosme José Luis, Rolón Porras Constanza, Aguinaga Ríos Mónica, AcostaGranado Pedro Manuel, Reyes Muñoz Enrique, Murguía Peniche Teresa. Subdirección de Investigación en Intervenciones Comunitarias, Instituto Nacional de Perinatología, México D.F. INTRODUCCIÓN: La mortalidad infantil ha disminuido en México. Sin embargo, las malformaciones congénitas ocupan todavía un papel importante en mortalidad neonatal e infantil. En el año 2010 las malformaciones congénitas provocaron 6,447 defunciones, ocuparon la 2da. causa de muerte infantil y representaron 22% de las muertes en este grupo etario; 35% fueron debidas a ECC. OBJETIVOS: 1. Analizar la tendencia de la mortalidad por ECC de 1998 a 2012 y las principales cardiopatías responsables de mortalidad. 2. Identificar el momento de la vida en que ocurre la muerte por ECC en el 33 1año de vida. MATERIAL Y MÉTODOS: Se realizó un estudio de tendencias en donde se analizaron las bases de mortalidad por ECC de los certificados de defunción de <1 año registrados por el INEGI y la SSA. Se estudió la tendencia de la mortalidad por ECC desde 1998-2012; además, en el año 2012 se analizaron las principales causas mortalidad por ECC y la edad a la que ocurrió la muerte por ECC, en el primer año. Se estableció diferencia de riesgo entre 1998 y 2012. No se necesitó aprobación de comité de ética. RESULTADOS: Durante 1998-2012 la tasa de mortalidad por ECC de <1 año, pasó de 1.12 a 1.40 muertes/1000 nacidos vivos, con un incremento de 25% (R2=0.851). En el año 2012, las principales causas de muerte por ECC fueron: conducto arterioso permeable, defecto del tabique ventricular, discordancia de la conexión ventrículo-arterial, síndrome de hipoplasia del corazón izquierdo y coartación de la aorta. Del total de muertes por ECC, la edad a la que ocurrió la muerte fue: primer día de vida, 341; de 1 a 6 días, 137 muertes por día; de 7 a 28 días, 37 muertes por día y post neonatal (29 a 364 días) de 5. 7 muertes por día. CONCLUSIONES: En México se observa un incremento en la mortalidad infantil por ECC de 1998 a 2012. Las principales causas fueron relacionadas a cardiopatías con corto circuito de izquierda a derecha y problemas izquierdos del corazón. El primer día de vida es el que tiene más riesgo de morir por ECC. Se necesitan esfuerzos para identificar cardiopatías oportunamente y tratarlas. Estos hallazgos podrían estar asociados al incremento reportado en la última década en la prevalencia de diabetes, hipertensión y consumo de drogas en mujeres en edad reproductiva, en México, o alternativamente, a un mejor diagnóstico y reporte. FARMACOLOGÍA PERINATAL CONSUMO MATERNO Y TRANSFERENCIA TRANSPLACENTARIA DE CAFEÍNA EN RECIÉN NACIDOS PRETÉRMINO Y SU ASOCIACIÓN CON FACTORES AMBIENTALES Y POLIMORFISMOS DEL CYP1A2 Lara-Díaz Victor Javier, Castorena-Torres Fabiola, López-Villaseñor Claudia Nohemí, Sánchez-Ferrer-Gabriel, Hernández-Hernández José Ascención, López-Sánchez Rosa del Carmen, Flores-Mendoza Homero. Hospital Regional Materno Infantil de Alta Especialidad, Hospital Metropolitano “Dr. Bernardo Sepúlveda”, Servicios de Salud de Nuevo León; Centro Médico ZambranoHellion y Centro Médico San José, Tec-Salud: Programa Multicéntrico de Especialidad en Neonatología, Escuela Nacional de Medicina, Tecnológico de Monterrey, Monterrey, Nuevo León, México INTRODUCCION: La cafeína es el tratamiento de elección para las apneas del prematuro. Se ha establecido que ni feto ni placenta metabolizan la cafeína. Se desconocen la tasa de consumo materno y la tasa de transferencia transplacentaria en estado estable (TPTss%) en pretérmino mexicanos. MATERIAL Y METODOS: Cohorte observacional, protocolo aprobado por Comités de Ética e Investigación. Bajo consentimiento informado se tomaron muestras de sangre materna y neonatal para cuantificación de cafeína y metabolitos por HPLC. Calculamos la TPTss% con la fórmula novel: TPTss%=Cafss(fetal)*Flujo umbilical*kg ⁄Cafss(materna)*Flujo placentario. Determinamos el polimorfismo CYP1A2*F (rs762251)-136C>A por discriminación alélica PCRrt. Análisis con estadística no paramétrica. RESULTADOS: Entre septiembre 2013 y junio 2014, incluimos 65 neonatos menores de 34 semanas de gestación. La tasa de consumo materno de cafeína fue de 83% Observamos correlación fuerte entre concentración materna y fetal de cafeína, y correlación negativa débil entre TPTss% y diabetes mellitus gestacional. No encontramos correlación entre la concentración de cafeína y otros factores. La TPTss% de cafeína general fue 0.62 (0.32 a 0.94). Identificamos dos patrones de TPTss%: bajo, de 0.3 (0 a 0.72) y alto, de 0.93 (0.32 a 34 3.63). Encontramos polimorfismos de CYP1A2*F en 90.47% de la muestra. No encontramos correlación entre el polimorfismo y concentraciones de cafeína o metabolitos. CONCLUSIONES: La tasa de consumo de cafeína en madres de pretérminos mexicanas es elevada. La prevalencia de mutaciones del genCYP1A2*F fue 90.47% (n=57), más alto de lo reportado en otras poblaciones. Las diferentes TPTss% encontradas apoyan la posibilidad de sistemas metabólicos alternos involucrados. EFICACIA Y SEGURIDAD DEL CITRATO DE CAFEÍNA EN LA APNEA DEL PREMATURO MENOR DE 34 SEMANAS MANEJADO EN EL HOSPITAL MATERNO INFANTIL DEL ISSEMyM, TOLUCA M. en I.C. Daniel Jesús Hernández González, E. en P. Carlos Alberto Ramos Roldán Hospital Materno Infantil de ISSEMyM, Toluca, Estado de México. La Apnea del prematuro es una enfermedad que se caracteriza por el cese de la respiración por más de 20 segundos o menos, si esta se acompaña de bradicardia o cianosis central. Su incidencia es inversamente proporcional a la edad gestacional al nacimiento. En México el Instituto Nacional de Perinatología reporta una incidencia de recién nacidos prematuros del 19.7% que contribuye con 38.4% de todas las muertes neonatales, con una incidencia general de 25% de eventos de apnea en este grupo de edad. Esta enfermedad es un problema de salud pública debido a los costos de hospitalización asociados a estancia, necesidad de ventilación mecánica además de tener una alta mortalidad. OBJETIVO. Determinar la eficacia y seguridad del citrato de cafeína en la apnea del recién nacido prematuro menor de 34 semanas manejado en el servicio de neonatología del hospital materno infantil del ISSEMyM METODOLOGIA: Se realizó un ensayo clínico en un total de 24 pacientes, los cuales se dividieron en dos grupos: el tratado con citrato de cafeína y el control con teofilina, con una distribución de 12 para cada uno, los cuales se ordenaron de forma aleatoria respecto a su ingreso. Se recolectaron variables para eficacia y seguridad, y se realizó estadística analítica mediante el método de Chi2 mas la prueba exacta de Fisher y comparación de medias con Anova, y se discutieron resultados con lo publicado en la literatura universal. RESULTADOS. No se encontró diferencia estadística respecto a los eventos de apnea entre el grupo tratado con cafeína y control de teofilina (p= .158). Si encontramos diferencia estadística respecto a la seguridad respecto al número de eventos adversos con el uso de cafeína (0.045). Se encontró diferencia estadística en el aspecto de menor complicaciones en el grupo tratado con cafeína (p= 0.02) Además, se agrega que no existe diferencia estadística entre peso y eventos de apnea entre grupos (p= 0.94). FARMACOCINÉTICA DE LEVETIRACETAM EN RECIÉN NACIDOS A TÉRMINO ASFIXIADOS CON CRISIS CONVULSIVAS TRATADOS CON HIPOTERMIA COMPARADO CON NEONATOS DE TÉRMINO Y PREMATUROS SIN HIPOTERMIA Lima-Rogel V Hospital Central “Dr. Ignacio Morones Prieto”, San Luis Potosí, SLP, México Pediatría, Facultad de Medicina, Universidad Autónoma de San Luis Potosí, San Luis Potosí, México Introducción La prevalencia clinica de las crisis convulsivas neonatales varía de 1 a 3 /1000 nacidos vivos, se incrementa hasta 19-58/1000 nacidos vivos en prematuros con peso<1500g, La causa mas comun es Encefalopatía Hipóxico isquemica que ocurre en 12 por 1000 nacidos vivos. El fenobarbital y l a fenitoína tradicionalmente son los anticonvulsivantes mas utilizados en el tratamiento de las crisis convulsivas neonatales, tienen un eficacia variable, siendo en algunos casos menor al 50%. Se informa cesación de las convulsiones convulsivas en 86 a 88 % cuando el farmaco utiloizado es el Levetiracetam (LVZ). Objetivo: Determinar el comprotamiento farmacocinético del LVZ en 35 neonatos asfixiados con crisis convulsivas tratados con hipotermia, comparado con recien nacidos de término o prematuros con conuvlsiones que no recibieron como tratamiento hipotermia. mediante el desarrollo y validación de un modelo farmacocinético poblacional de efectos mixtos para este anticonvulsivante con base a las características antropométricas, fisiopatológicas y clínicas de cada paciente. Metodología: El estudio se realizó en la Unidad de Cuidados Intensivos (UCI) de Neonatología del Hospital Central “Dr. Ignacio Morones Prieto”. Fue aceptado por el comité de etica e Investigación, se obtuvo consentimiento informado de los padres, el número de neonatos con crisis convulsivas incluidos fue de 20. Se utilizó un modelo monocompartimental abierto con eliminación de primer orden y se analizó la influencia de las siguientes variables sobre el aclaramiento (Cl) y volumen de distribución (Vd) de LEV. El programa NONMEM (NONlinear Mixed Effects Model) se usó para determinar el modelo farmacocinético poblacional de LEV en esta población. Resultados. En este estudio el modelo poblacional final obtenido fue: Cl = (0.470 x Clcr), y Vd = (0.646 x W), donde Clcr y W corresponden al aclaramiento de creatinina y peso corporal respectivamente, estas fueron las únicas variables que influyeron en la farmacocinetica del LVZ. El modelo final permitió explicar el 43 % de la variabilidad interindividual determinada para el Cl, así como el 10 % para el Vd. La variabilidad residual de las concentraciones con el modelo final se redujo un 3.6 %. La validación interna del modelo obtenido, mediante la técnica de Bootstrap (200 remuestreos), demostró la exactitud y precisión de los parámetros farmacocinéticos del modelo final. Conclusiones: La aplicación de este modelo permite establecer criterios de dosificación de LVZ “a priori” en neonatos con convulsiones en relación de su peso y su función renal. Otras variables como el tratamiento con hipotermia no influyeron en la farmacocinética de este fármaco. HEMATOLOGÍA NEONATAL ANEMIA HEMOLÍTICA POR SUBGRUPO MINUS, UNA PRESENTACIÓN ATÍPICA, DIAGNÓSTICO, TRATAMIENTO Y REVISIÓN DE LA LITERATURA Tenorio Jiménez María Jazmín, Espinosa Oropeza Irma Adriana, Pérez González Noé, Arteaga García Felipe, Cruz Romero José Guadalupe. Servicio de Neonatología del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México. Introducción: La enfermedad hemolítica del recién nacido (EHRN) es resultado de la destrucción acelerada de los eritrocitos fetales por anticuerpos maternos. Se han reportado más de 60 subgrupos de antígenos eritrocitario capaces de generar hemolisis, para los cuales el tratamiento se considera igual que la hemolisis por Rh y ABO. Material y métodos. Estudio, diagnóstico y tratamiento de un paciente con anemia hemolítica por subgrupo minus. Resultados: Hijo de madre de 27 años de edad sana, hemotipo A, hijo de G IV, embarazo no planeado, control prenatal regular, IVU en el 5 y 8 mes,3 USG normales, nacimiento vía cesárea, peso al nacer de 3.370 kg, Apgar 9/9, alimentado al seno materno con reporte de ictericia las 36 hrs, bilirrubinas totales de 28mg/dL por indirecta, anemia de 7 g/dL, manejo de fototerapia, es trasladado al Hospital del Niño DIF, Pachuca, tratado con ampicilina y amikacina; ingresa con palidez, ictericia Kramer IV, Hb de 7.6 g/dL y Hto de 24%, hemotipo O +, reticulocitos y Coombs positivos, la tipificación es difícil por lo que requiere colaboración del banco de sangre estatal con reporte de Ac positivos para subgrupo minus, se cruza sangre y se transfunde en 2 ocasiones sin complicaciones, no reportándose hemolisis posteriormente. Se egresa sin complicaciones. Conclusión: La EHRN en el 95% de los casos es causado por incompatibilidad ABO y por Rh. El 5% resto de los casos es por otros anticuerpos como el minus, identificación difícil pero necesaria para evitar las morbilidades de este padecimiento. 36 HIDRATACION INTRAVENOSA COMO ALTERNATIVA EN MANEJO DE POLICITEMIA NEONATAL Rodríguez-Balderrama I, Rodríguez-Bonito R, Chavana-Mijares CB. Hospital Universitario José Eleuterio González, UANL, Monterrey, N.L. INTRODUCCION: Se define policitemia neonatal al aumento anormal de glóbulos rojos, se caracteriza por un hematocrito venoso central mayor o igual a 65% durante los primeros días de vida llegando a producir alteraciones en el flujo sanguíneo debido a la viscosidad sanguínea en ocasiones afectando varios órganos. OBJETIVO: Determinar efectividad con manejo de hidratación endovenosa para policitemia, comparar la estadía intrahospitalaria y complicaciones con exanguinotransfusión parcial. MATERIAL Y METODOS: Estudio retrospectivo. Se revisó expedientes de recién nacidos con diagnóstico de policitemia neonatal de enero 2013 a noviembre 2014. Criterios de inclusión: (1) Hematocrito venoso mayor a 65%, (2) nacidos en nuestro hospital mayor a 34 semanas de gestación, (3) manejo con hidratación y exanguinotransfusión parcial. RESULTADOS: En 23 meses se manejaron 101 casos. Se excluyeron 6 al no cumplir los criterios. Los signos observados fueron nausea (21%), vomito (27%) y plétora (27%). Muestras iniciales de hematocrito comprendía de 65 a 79.7%. Se proporcionó manejo con plan de líquidos 80-150 ml/kg/día. Las complicaciones se observaron en un 20.8% de los casos totales con 61.5% de exanguinotransfusión parcial a comparación con 14% de hidratación. El internamiento fue 2 a 4 días menor con hidratación. CONCLUSIONES: La hidratación endovenosa se recomienda como manejo de policitemia neonatal incluyendo hematocrito mayor a 70%. El uso de exanguinotransfusión parcial en nuestro hospital disminuyó considerablemente resultando en una menor estancia intrahospitalaria y morbimortalidad. LEUCEMIA CONGÉNITA AGUDA: REPORTE DE 2 CASOS Iñiguez Hernández Georgina, Ugalde Valencia Leonor Grisel, Vargas Nieto Martin Arturo. Hospital General Regional de Leon. SSA Introducción: La leucemia congénita (LC) se presenta al nacer o en el primer mes de vida, se caracteriza por hiperleucocitosis, hepatoesplenomegalia, afeccion cutánea y sistema nervioso central. Caso 1. Femenino 22 días de vida, de término. A los 7 días de vida inicia con evacuaciones aguadas, fétidas, hematoquezia, irritabilidad, distensión abdominal, pobre tolerancia a vía oral, dificultad respiratoria, crisis convulsivas y deterioro neurológico. Muestra palidez generalizada, taquicardia, fontanela anterior plena, espasticidad generalizada, soplo holosistólico multifocal grado II/VI, hepatoesplenomegalia, petequias en abdomen y tórax. BH con Hb 4.8 g/dL,Hto 14%, reticulocitos 3.8%, leucocitos 617,970/mm3, plaquetas de 18,000/m3. Frotis de sangre periférica muestra blastos +++. Aspirado de medula osea (AMO): leucemia mieloide. La TAC cráneo muestra infiltrado leucemoide y edema cerebral. Complicación: Fiebre y neutropenia, síndrome de lisis tumoral, choque mixto y muerte. Caso 2. Femenino de un día de vida, pretérmino tardio, con Trisomía 21, con hipoglucemia asintomática. A las 36 h muestra rectorragia, rechaza la vía oral, distensión abdominal, dificultad respiratoria, rubicundez, precordio hiperdinamico, taquicardia, sin soplos, dificultad respiratoria y hepatomegalia. BH con Hb de 23 g/dL, Hto 59.7%. Leucocitos 99,990/mm3, neutrófilos 50 %, linfocitos 31%, plaquetas 19,000/mm3, DHL 3647 U/L, K 3.5 mEq/L, Na 132 mEq/L, Ca 6.7 mg/dL, P 4, creatinina 0.8 mg/dL, Acido úrico 4.9 mg/dL. Frotis de sangre periférica: 100% blastos. AMO: leucemia mieloide. Complicaciones: choque mixto, lisis tumoral, lesión renal agua y muerte. Conclusión. La LC constituye <1% de las leucemias en niños, afecta a 5-8.6/106 nacidos vivos, de las que el 64% son leucemia mieloblastica y 37 una 36% linfoblástica. Se asocia a defectos cromosómicos, infecciones virales y exposición a la radiación en el embarazo. Tienen mal pronóstico, con 23% de sobrevida. REDUCCIÓN DE ANEMIA EN EL RECIÉN NACIDO DE MUY BAJO PESO POR MEDIO DE TOMA DE MUESTRAS SANGUÍNEAS DE CORDÓN UMBILICAL Y/O PLACENTA Vargas Nieto Martín Arturo, Iñiguez Hernández Georgina, Rodríguez Casas Laura Elena, Vargas Origel Arturo. Hospital General Regional de León. SSA Introducción. El objetivo de este trabajo fue comparar los niveles de hemoglobina (Hb) y número de transfusiones en RNPT < 1500 gramos durante la primera semana de vida, con toma de muestra sanguínea inicial de cordón umbilical y/o placenta versus toma de muestra de rutina por venopunción periférica. Material y Métodos. Se realizó un estudio prospectivo de 64 RNPT < 1500 g de peso al nacimiento, de los que 35 se asignaron al grupo de toma de muestra por venopunción (Grupo A) y 29 a toma de muestra de cordón umbilical (Grupo B). Resultados. Los pacientes del grupo A y del grupo B tuvieron pesos respectivos de 1131 g + 226 y 1199 + 227 g con edad gestacional de 31.4 (30.5-32.2) y 32 (31-33) semanas, sin diferencia significativa, igual que en vía de nacimiento y sexo de los pacientes. La Hb inicial para los grupos señalados fue 16.4 + 2.3 y 16.4 + 2.5 g/dL, para las 48 horas de 15.4 + 2.9 y 16.7 + 2.4 g/dL (p>0.05). Para el día cuatro fue 14 + 2.7 g/dL para el grupo A y 16 + 2.5 g/dL para el B (p=0.006) y para el día siete fue 13.7 + 2.4 y 15.2 + 2.3 g/dL (p=0.02). Del volumen inicial extraído de vena periférica para el día 0 en el grupo A fue de 2.7 + 0.6 ml comparado con 0 ml en el grupo B (p<0.05). El volumen total extraído respectivo fue 9 + 2.6 ml contra 7 + 2 ml (p=0.0003). No hubo diferencias en el número de transfusiones. Conclusiones. Estos resultados son similares a los de un trabajo previo, respecto a la evolución de la Hb; en el estudio actual la selección de los pacientes se hizo al azar y tuvo mayor tamaño de muestra. La hemoglobina fue mayor en el grupo de toma de muestra de cordón umbilical. No hubo diferencia en el número de transfusiones. TRANSTORNO MIELOPROLIFERATIVO TRANSITORIO DEL RECIEN NACIDO Chávez Montero Eneyda Guadalupe. Uc Caamal Lorenzo Juvencio Hospital de Alta Especialidad del Niño Dr. Rodolfo Nieto Padrón INTRODUCCION: El síndrome mieloproliferativo transitorio, denominado también leucemia transitoria neonatal o mielopoyesis anómala transitoria, se describe en la mayoría de los casos, en recién nacidos con trisomía 21 constitucional y fenotipo Down; sin embargo, algunos pacientes presentan mosaicismo constitucional para trisomía 21 con fenotipo variable.MATERIAL Y METODOS: Presentación de un caso clínico, en nuestra unidad, seguimiento durante su estancia hospitalaria. Estudios de gabinete y laboratorios. RESULTADOS: Paciente con síndrome mieloproliferativo, que presentó lisis tumoral, con alteraciones en el inmnofenotipo, falla cardiaca, compromiso respiratorio, alteraciones tiroideas, ictericia, los cuales revirtieron con tratamiento específico. CONCLUSIONES: El 10% de los Down, presenta trastorno mieloproliferativo transitorio, debe realizarse hemograma ante sospecha y seguimiento estrecho debido a la asociación con leucemia. HIJO DE MADRE CON PATOLOGÍA ESPECÍFICA ESTUDIO DE LA COMPOSICION CORPORAL DE RECIEN NACIDOS HIJOS DE MADRE DIABETICA MEDIANTE PLETISMOGRAFIA Silvia Romero-Maldonado*, Denise Rosalba Guzmán-Lara+, María Olga Leticia EchánizAvilés®. 38 *Jefa del Departamento de la Unidad de Cuidados Intermedios Neonatales, +Ex Residente del Instituto Nacional de Perinatología, ®Médico Adscrito al Instituto Nacional de Perinatología. Instituto Nacional de Perinatología, Unidad de Cuidados Intermedios al Recién Nacido. Introducción: Existe evidencia de que los patrones de crecimiento en etapas tempranas de la vida están asociados con riesgo para desarrollo de enfermedad plurimetabólica en el adulto. La composición corporal puede que sea un factor determinante en dicha programación. Objetivo: Evaluar la composición corporal de hijos de madre diabética (RNHMD) y compararla con la de recién nacidos hijos de madres sanas (RNHMS) mediante pletismografía. Material y métodos: Se llevó a cabo un estudio transversal comparativo durante el período comprendido de enero 2012 - 2013. Se incluyeron 46 pacientes divididos en dos grupos: Grupo 1: 25 RNHMD, Grupo 2: 21 RNHMS. A las 72 hs de nacidos se les determinó la somatometría y composición corporal, mediante pletismografía. Resultados: No hubo diferencias demográficas entre ambos grupos.. La MG se observa incrementada en los hijos de madre diabética en 1.3 con un porcentaje de 24.6 contra una MG en 0.31 y un porcentaje de 6.27 del grupo de hijos de madre sana (p≤0.000), así como MLG disminuída en el grupo 1 en 4.03 con un porcentaje de 75.3 contra MLG 2.23 y un porcentaje de 93,8 en el grupo 2 (p≤0.001). Conclusiones: Los hijos de madre diabética muestran diferencia en la composición corporal a expensas de aumento en porcentaje de grasa, con disminución de masa libre de grasa en comparación con recién nacidos sanos. Los trastornos en el crecimiento fetal y la proporción del crecimiento posterior al nacimiento se considera el principal factor de predicción de alteración de metabolismo de los carbohidratos en la edad adulta. FACTORES MATERNOS Y NEONATALES ASOCIADOS A MORBILIDAD NEONATAL DEL HIJO DE MADRE DIABÉTICA Rivera-Rueda MA, Parra-Ibarrarán A, Ramírez-Torres MA, Reyes- Muñoz E, MancillaRamírez J. Instituto Nacional de Perinatología Isidro Espinosa de los Reyes Introducción: La diabetes pregestacional y gestacional producen morbilidad neonatal, con trastornos metabólicos, alteraciones en el crecimiento, presencia de malformaciones y morbilidad a largo plazo. El objetivo es describir en hijos de madres con diabetes, factores maternos y neonatales que condicionen morbilidad neonatal. Material y métodos: Se analiza una cohorte retrospectiva de recién nacidos con diabetes durante el embarazo. Se analiza tipo de diabetes materna y control metabólico, del neonato: peso, edad gestacional, trofismo y morbilidad neonatal. Para el análisis de los resultados se utiliza estadística descriptica, chi cuadrada y t de Student, se calcula razón de momios con intervalo de confianza al 95% (OR, IC 95%). Resultados: Se analizaron 404 casos, 289 con diabetes gestacional y 115 con pregestacional. Existió mejor control metabólico en las diabéticas gestacionales (57.1% comparado con 19.1%), en las diabeticas gestacionales el 12.5% de los casos presentó hipotrofia y en las pregestacionales el 18.3% hipertrofia. En el grupo de pregestacionales, el factor asociado a morbilidad neonatal fue el descontrol metabólico con OR 2.94, IC95% (1.23-7.01), en la diabetes gestacional la morbilidad neonatal se asoció a cesárea OR 2.48, IC95% (1.24-4.94), parto pretérmino OR 4.56, IC95% (2.54-8.20), hipotrofia neonatal OR 6.61, IC95% (2.97-14.70), peso menor de 2 500 g al nacer OR 5.03, IC95% (2.85-8.90) y los de término eutróficos OR 0.189, IC95% (0.112, 0.319). Conclusiones: La morbilidad neonatal está determinada por el control metabólico de las madres con diabetes pregestacional; y en diabetes gestacional el peso al nacer, edad gestacional y trofismo. Representa un reflejo del ambiente intrauterino. 39 FRECUENCIA DE HIPOGLUCEMIA EN RECIÉN NACIDOS DE TERMINO HIJOS DE MADRE DIABÉTICA GESTACIONAL Y PREGESTACIONAL CONTROLADOS CON METFORMINA VS INSULINA EN EL INSTITUTO NACIONAL DE PERINATOLOGÍA EN EL AÑO 2012 González Herrerias Julio Cesar , Corral Kassian Erika, Echaniz Avilés María Olga Leticia, Cordero González Guadalupe, Carrera Muiños Sandra, Barrera Martínez Iván, Yllescas Medrano Eucario Instituto Nacional de Perinatología La diabetes mellitus gestacional tiene una incidencia del 5% a nivel mundial; en el INPer del 9.7 al 13.9%. El diagnóstico es con CTG oral de ≤92mg/dl, ≤180mg/dl, ≤153 mg/dl, considerando positivo una sola determinación. En el embarazo se aumenta la resistencia a la insulina provocando hiperinsulinemia fetal asociado a diversas morbilidades, que se controlan con un tratamiento adecuado. La metformina por su mecanismo de acción no afecta al recién nacido. Material y métodos: Se realizó un estudio observacional, longitudinal, retrospectivo y analítico, de recién nacidos de término, cuyas madres tuvieron diagnóstico de diabetes gestacional y pregestacional, tratadas con insulina y metformina en el año 2012, para determinar la frecuencia de hipoglucemia en RN termino de madres DGM y determinar la necesidad de continuar o eliminar el control metabólico. Resultados: Las madres diabéticas fueron 182; 43% pregestacionales y 57% gestacionales. Tuvieron control con metformina en DG el 70% y DPG 8%. Solo 6% de las pacientes con DGM tuvieron cifras HbA1 >6 y 42% de las DPGI. De los R/N se encontró una edad gestacional promedio de 38 sdg, peso bajo en el 15% DGM, 9.4% DGI, 33% DPGM y 5.6% DPGI. No encontramos hipoglucemia en grupo DGI y DPGM, en los grupos DGM 5.6% y DPGI 8%. Malformaciones congénitas solo en DPGI. Conclusión: El control metabólico es necesario por la presencia de hipoglucemia en madres con DGM y DPGI. Es necesario observar otros factores de riesgo que influyan en la hipoglucemia. DGI: diabetes gestacional controlada con Insulina, DGM: diabetes gestacional controlada con metformina, DPGI: diabetes pregestacional controlada con insulina, DPGM: diabetes pregestacional controlada con metformina. MORBIMORTALIDAD EN FETOS Y RECIÉN NACIDOS PRODUCTO DE EMBARAZOS DE ALTO ORDEN FETAL EN EL INSTITUTO NACIONAL DE PERINATOLOGÍA. Granados Cepeda Martha Lucía, Román Ortiz Verónica Instituto Nacional de Perinatología, Isidro Espinosa de los Reyes, Secretaría de Salud INTRODUCCIÓN: La hembra humana programada por naturaleza para una ovulación, nutrir un feto y cuidar un Recién Nacido; circunstancia cambió con terapias reproducción asistida, dando lugar 50% embarazos gemelares y 75% alto orden fetal. A partir de semana 28 curva de crecimiento productos múltiples muestra desaceleración por capacidad uterina limitada; mayor riesgo de morbilidad y complicaciones neonatales; situación genera problema de Salud Pública. MATERIAL Y MÉTODOS: Se recolectaron datos de expedientes clínicos neonatales y maternos de nacimientos alto orden fetal, periodo enero 2010 diciembre 2012, se obtuvieron variables del binomio; Utilizando estadística descriptiva. RESULTADOS: En periodo de estudio registraron 12,599 nacimientos; 33 alto orden fetal, resaltando factores de riesgo maternos. Morbimortalidad predominante en neonatos: hiperbilirrubinemia, anemia, transfusiones, sepsis y síndrome dificultad respiratoria, resaltando utilizar CPAP; presentaron dos muertes neonatales. Mayor morbilidad trillizo I.CONCLUSIONES: En periodo de estudio se observa incidencia alta (1:381) embarazos multifetales, reflejando pacientes que ingresan al Hospital; predominando gestaciones triples (96.7%) en relación a demás múltiples, mayor morbimortalidad en embarazos varios fetos; El promedio edad gestacional 32.5 semanas, peso 1,479 gramos y estancia hospitalaria 32.4 días, 40 concuerda con reportes de literatura. Se aprecia mayor morbilidad en primer trillizo aún con mayor peso promedio (1,505 g), menor adaptación intrauterina y/o mayor riesgo infeccioso por contaminación vertical e inicio temprano de vía oral en relación con peso. Por todo lo anterior, se sugieren estudios prospectivos para generar inferencias válidas con finalidad de disminuir morbilidad en binomio, además de emitir recomendaciones al utilizar reproducción asistida por gran impacto socioeconómico. MORBIMORTALIDAD EN RECIÉN NACIDOS CON RUPTURA PREMATURA DE MEMBRANAS DE PRETÉRMINO Y MANEJO CONSERVADOR Granados Cepeda Martha Lucía, Constantino Robles Claudia Cecilia Instituto Nacional de Perinatología, Isidro Espinosa de los Reyes, Secretaría de Salud INTRODUCCIÓN: Ruptura Prematura de Membranas Pretérmino (RPMPT) es pérdida de integridad de membranas antes del trabajo de parto en pacientes con edad gestacional menor a 37 semanas; Recién Nacidos con RPMPT presentan mayor morbimortalidad asociada con prematurez e infección. Conducta conservadora con antibióticos y esteroides prenatales se recomienda para prolongar embarazo y reducir riesgos hasta las 34 semanas de gestación; A pesar del tratamiento expectante el feto está expuesto durante período más largo a complicaciones prenatales. MATERIAL Y MÉTODOS: Se recolectaron datos de expedientes clínicos neonatales y maternos de nacimientos con RPMPT, periodo enero 2011 diciembre 2012, se obtuvieron variables del binomio; Utilizando estadística descriptiva. RESULTADOS: En periodo de estudio registraron 8,400 nacimientos; 60 RPMPT; edad gestacional frecuente 28-34 semanas, resaltando factores de riesgo maternos. Morbimortalidad mayor en neonatos: hiperbilirrubinemia, sepsis, síndrome dificultad respiratoria; demás patologías (enterocolitis, displasia broncopulmonar, leucomalacia y retinopatía), se presentaron en 2% con mortalidad 6%. CONCLUSIONES: En periodo de estudio se observa incidencia alta RPMPT (1:140). Dentro de factores de riesgo predomina corioamnionitis 10%, factor adverso para binomio. Porcentaje más alto (80%) edad gestacional entre 28.0-34.0 semanas, mejorando resultados al no tener previables y mortalidad baja del 6%. En variables neonatales porcentaje significativo intubación al nacimiento (44%), sin embargo, menor en comparación con otras series, concordando con mayor ingreso a Unidad Cuidados Intermedios Neonatales con 84.0%. Predominio de morbilidad hiperbilirrubinemia, sepsis y síndrome dificultad respiratoria. Sugerimos estudios prospectivos para generar inferencias válidas y establecer Guías que estandaricen intervenciones a realizar para comparar y extrapolar resultados perinatales. RESULTADOS NEONATALES DEL SÍNDROME DE TRANSFUSIÓN FETO-FETO. EXPERIENCIA EN UN HOSPITAL DE TERCER NIVEL. Cordero González G, Frías Madrid B, Yllescas Medrano E, Carrera Muinos S, Corral E, Barrera I. Unidad de Medicina Materno-Fetal INPer Instituto Nacional de Perinatología, México D.F. Introducción: el 95% de los de los gemelos monocoriales –monoamnióticos, presentan anastomosis arteriovenosas placentarias con transfusión de sangre de un feto al otro. Sin tratamiento, se afectan ambos productos con mortalidad del 90% y secuelas del 50%, siendo las neurológicas las más frecuentes. Material y métodos: análisis retrospectivo de la evolución pre y postnatal de 55 embarazos monocoriales/monoamnióticos de enero 2009-julio 2014. Resultados: 24 fetos no se atendieron en el INPer y hubo 38 óbitos. Sobrevivieron 48: 100% del estadio 1, 83% del 2, 35% del 3 y 50% del 4. 93.7% nacieron por cesárea. Los promedios fueron: foto-coagulación 23.3 semanas, nacimiento 31.2 semanas, peso 1399.8 g, días de vida al egreso 26.3. 41.6% ameritó reanimación 41 avanzada. Recibió surfactante 44% y apoyo ventilatorio 65%. Hubo 3% de diferencia significativa entre los hematocritos de donadores y receptores. Las principales complicaciones fueron enterocolitis necrosante (4%) y trombosis de alguna de las extremidades (2%) y las secuelas retinopatía (14%), displasia broncopulmonar leve y alteraciones del neurodesarrollo (10% ) cada una. Conclusiones: la mejor evolución esta estrechamente ligada a un estadio de Quintero menor y mayor edad gestacional al nacimiento, por lo que la mejor oportunidad de sobrevida sin secuelas, es la detección oportuna para ofrecer el tratamiento y vigilancia adecuados. USO DE INMUNOGLOBULINA INTRAVENOSA EN ISOINMUNIZACION MATERNO FETAL. Castañeda Hernández Lorena, Pérez Villalobos Marisela, Gamboa Cazares Isidro, Cabrera Tijerina Adriana, Burciaga Córdova Fabiola. Hospital Ginecología y Obstetricia S.A. de C.V. INTRODUCCION: La Isoinmunización materno fetal es causa importante de morbilidad neonatal, caracterizada por anemia hemolítica. El tratamiento tradicional consiste en fototerapia y ocasionalmente exanguineotransfusion. La Inmunoglobulina intravenosa ha resultado ser una estrategia terapéutica confiable y eficaz para contrarrestar efectos de Isoinmunización, evitando exanguineotransfusión. METODOS: Estudio observacional, descriptivo, serie de casos de RNT con isoinmunizacion materno fetal, con criterios de exanguineotransfusion, anemia hemolítica e hiperbilirrubinemia secundaria. Aprobado por el Comité de Ética e Investigación del hospital. Inclusión: 8 neonatos a término: incompatibilidad demostrada, coombs directo positivo, reticulocitos elevados, anemia hemolítica, hiperbilirrubinemia indirecta, en periodo de 2 años de Enero del 2012 a Enero 2014, en hospital privado en Monterrey N.L. Exclusion: expedientes incompletos. Se analizaron expedientes clínicos, se documentó de cada paciente, coombs directo, tipo de sangre RN/materno, gesta, reticulocitos al nacer, hemoglobina, hematocrito, bilirrubinas indirectas con picos máximos de presentación, el tiempo en que se presentaron, duración de fototerapia, dosis de inmunoglobulina y duración. Evolución y momento de remisión de hemólisis de cada paciente. RESULTADOS: Total de 8 pacientes a termino de peso adecuado para edad gestacional, manejados con inmunoglobulina intravenosa para isoinmunización materno fetal; 7 presentaron datos máximos de hemólisis en sus primeras 24 horas de vida. Promedio de estancia hospitalaria de 4.6 días. Hijos de multigestas. Todos los pacientes presentaron hemolisis pico máximo, disminución de Hemoglobina y hematocrito en las primeras 24 horas de vida. Manejados con fototerapia lumínica de manera coadyuvante, presentaron adecuada evolución y resolución de incompatibilidad sanguínea. CONCLUSIONES: En este reporte de casos de 8 recién nacidos con Isoinmunización materno fetal, la inmunoglobulina (dosis descrita anteriormente)ha sido satisfactoria para hemólisis sin exanguineotransfusion; 2 pacientes ameritaron transfusión por descompensación hemodinámica. La inmunoglobulina debe ser investigado en forma más completa antes de utilizarlo de rutina en la práctica clínica. Se desconocen efectos colaterales a largo plazo. INFECCIONES NEONATALES CASO CLÍNICO DE PACIENTE CON SÍFILIS CONGÉNITA Y REVISIÓN DE LA LITERATURA. Alvarado-Esquivias María Susana, Arias -Uribe Brenda Nataly, Lozano- Mora Lourdes Margarita, Venegas- Favela Alejandro, Ceja- Mejía Oscar Eduardo. Servicio de Neonatología, Hospital Civil Nuevo Dr. Juan I. Menchaca, Guadalajara, Jalisco, México. 42 Introducción. La sífilis congénita ocurre por infección con espiroqueta Treponema pallidum es transmitida en el embarazo. La incidencia según la Organización Mundial de la Salud fue de doce millones. En América Latina se calcularon tres millones de casos nuevos en el 2002. Los hallazgos clínicos son cordón umbilical edematoso, placenta grande, gruesa y pálida, hepatomegalia, esplenomegalia, rinitis, erupción maculopapular, descamación y costras, neumonía alba, alteraciones óseas, los hallazgos de laboratorio son anemia, trombocitopenia y leucopenia o leucocitosis. Objetivo: es importante conocer los casos de sífilis congénita para de esta manera realizar diagnostico temprano y evitar secuelas Reporte Clínico: Paciente femenina producto de la Gesta 4 el cual se diagnóstica anemia intrauterina y se le realiza una transfusión in útero, la madre con antecedente de 3 parejas sexuales, uso de cocaína, tabaquismo, 8 tatuajes, así como VDRL positivo 1:8. La madre es O positivo, así como Serología para VIH negativa. Cuenta con USG prenatal que reporta transposición de grandes vasos. El paciente nace por vía abdominal de 34.4 Semanas de Gestación con microcefalia, hepatoesplenomegalia que llegan a cresta iliaca, con petequias periumbilicales, descamación de manos y pies, con Apgar 4/7 se deja en fase III de ventilación con parámetros ventilatorios altos y fallece a las 12 horas de vida. VDRL positivo en LCR y sérico. EPENDIMITIS VENTRICULAR Y ABSCESOS CEREBRALES IN ÚTERO POR Enterobacter cloacae: REPORTE DE UN CASO Hernández Pérez Saúl, Romo Gamboa Juan Pablo, Hernández Bautista Irene Guadalupe, Rodríguez López Ana Bertha. Hospital de Pediatría, Centro Médico Nacional de Occidente, Instituto Mexicano del Seguro Social. Introducción: La ependimitis ventricular es una complicación de meningitis bacteriana en una proporción del 20-90 %, a diferencia de los abscesos cerebrales que tienen una frecuencia de 1-4%, los signos clínicos son inespecíficos.Material y métodos: Describir a un recién nacido con ependimitis ventricular y abscesos cerebrales in útero secundarios a Enterobacter cloacae. Resultados: Recién nacido de madre con antecedente de infección de vías urinarias en el último mes del embarazo, no tratada. De término, nacido por parto eutócico, Apgar 8-9, peso 3300 gr, talla 50 cm, Egresado sin complicaciones. Al tercer día de vida presentó fiebre de 38 °C, rechazo a la alimentación e irritabilidad. Hospitalizado a los 16 días de vida, evidenciándose fontanela anterior tensa, ojos con signos de sol naciente y crisis convulsivas. El ultrasonido transfontanelar con zonas hipoecogénicas, TAC craneal con imágenes hipodensas en región fronto-temporal izquierda con infartos múltiples. RM craneal con imágenes quísticas en sustancia blanca y reforzamiento ventricular. LCR con 5290 cel /mm3, PMN 49%, MN 51%, glucosa 10 mg/dl, proteínas 1580 mg/dl. Cultivo de LCR con Enterobacter cloacae. Recibió cefepime y amikacina por 28 días con adecuada respuesta. Conclusiones: La ependimitis ventricular abscedada es una complicación de la meningitis perinatal; muestran sintomatología inespecífica con deterioro rápido y mortalidad elevada 9-32%. Se requiere alta sospecha clínica, estudio de LCR y RM que tiene mayor especificidad. En nuestro paciente se aisló E. cloacae, agente poco frecuente en meningitis neonatal en la mayoría de los casos está asociado a infección nosocomial. ¿ES LA HIPOALBUMINEMIA, UN IMPORTANTE PREDICTOR EN LA SEPSIS NEONATAL? Dr. García Robledo J.F., Dr. Valdés López A. Dra. Reyes Bravo M.E. SERVICIO DE NEONATOLOGÍA, HOSPITAL PARA EL NIÑO, IMIEM, TOLUCA. Introducción: Normalmente la fuga de albumina al espacio intersticial es del 4-5% por hora; en estado de sepsis esta fuga se incrementa hasta en 300%. Objetivo: Relacionar la 43 hipoalbuminemia, como un predictor de mala evolución en neonatos con sepsis neonatal y que recibieron tres o más antibióticos, además su relación con la mortalidad. Método: Se estudió todo neonato ingresado a Neonatología de enero a diciembre 2013, con sospecha de sepsis y que posteriormente desarrolló sepsis, con uso de tres o más antibióticos e Hipoalbuminemia. Estudio estadístico. Descriptivo, transversal y analítico y explicativo; Tendencia central a variables: edad, estancia hospitalaria, edad gestacional, género; HA1: “Hay relación entre la hipoalbuminemia como un predictor de mala evolución de la sepsis neonatal cuando los neonatos sépticos recibieron más de tres antibióticos”; HA2 “Hay relación entre la población séptica fallecida que usó más de 3 antibióticos y la hipoalbuminemia”; se usan X2 y prueba exacta de Fisher cuando P < de 0.05. Resultados: En 2013, total 397 egresos; 90 expedientes completaron los criterios de inclusión; prevalencia de 22%; letalidad del 3.2%; La hipoalbuminemia del 65% con sepsis y del 69% en fallecidos por sepsis. La media de albumina sérica 2.5 gr/dLt. Hay relación entre la hipoalbuminemia como un predictor de mala evolución de la sepsis neonatal (0.025); y la relación entre la población séptica fallecida e hipoalbuminemia, (0.05). Conclusiones: Hay correlación entre la hipoalbuminemia como un valor predictivo negativo durante la evolución de la sepsis; debe considerarse a la albumina por su efecto inmunomodulador sobre el paciente séptico; su omitida importancia, ha influido en el uso excesivo de antibióticos e incremento de la resistencia bacteriana. ETIOLOGÍA Y PATRONES DE RESISTENCIA ANTIMICROBIANA EN SEPSIS NEONATAL TEMPRANA Y SEPSIS NEONATAL TARDÍA. Pedroza Flores Kathia Patzili, Verdugo Robles Miguel Ángel, Lona Reyes Juan Carlos, Pérez Ramírez René Oswaldo. Nuevo Hospital Civil de Guadalajara “Dr. Juan I. Menchaca” INTRODUCCIÓN. La sepsis neonatal es una causa importante de muerte en recién nacidos (RN). El tratamiento antimicrobiano empírico se sustenta en información epidemiológica y pruebas de susceptibilidad. El objetivo del estudio fue identificar las bacterias aisladas en pacientes con sepsis neonatal temprana (SNTe) y sepsis neonatal tardía (SNTa) y sus patrones de resistencia antimicrobiana. MÉTODOS. Estudio transversal. Se analizaron bacterias aisladas en sangre o líquido cefalorraquídeo de pacientes RN con SNTe o SNTa nosocomial. Se estimó y comparó la frecuencia de resistencia antimicrobiana para cada grupo bacteriano. RESULTADOS. Se aislaron 235 especies bacterianas o levaduras en 67 eventos de SNTe y 166 eventos de SNTa. Las bacterias más frecuentes fueron enterobacterias (51.5%) seguido de Streptococcus sp en SNTe y Staphylococcus sp en SNTa. En las enterobacterias (n. 121) la frecuencia de resistencia a amikacina, piperacilina/tazobactam y meropenem fue <3%. El 40% de enterobacterias de adquisición nosocomial fueron productoras de betalactamasas de espectro extendido. En especies de Staphylococcus la resistencia a oxacilina fue de 65.5%. En bacterias no fermentadoras no se observó resistencia a amikacina, ciprofloxacino y cefepime. CONCLUSIONES. La amikacina, piperacilina/tazobactam y meropenem son antibióticos útiles en los esquemas empíricos de SNTe y SNTa. Para infecciones nosocomiales por Staphylococcus la resistencia a oxacilina (65.5%) limita el uso de antibióticos betalactámicos. EVALUACIÓN DE TREM-1 EN LAS DIFERENTES SUBPOBLACIONES DE MONOCITOS DE NEONATOS CON SEPSIS Ulloa, Ricardez Alfredo, Moreno, Eutimio Mario Adán, Serrano, Arellano Alma Luciana, Sandoval, Hernández Teresa. Hospital Juárez de México. 44 Introducción: La frecuencia de sepsis neonatal varía entre 0,6% y el 1,2% de todos los nacidos vivos. Afecta con más frecuencia a prematuros y bajo peso al nacer. Las moléculas receptor activador expresado en células mieloides (TREM-1 triggering receptor expressed on myeloid cells-1) en monocitos y las citocinas inflamatorias en suero de neonatos pueden ser marcadores de diagnóstico temprano de sepsis. Material y Métodos: 84 pretérminos durante 2012 y 2013 se clasificaron en: sepsis confirmada por aislamiento del microorganismos, sepsis probable y pretérmino sin sepsis. Se evaluó la expresión de TREM-1 en las diferentes sub-poblaciones de monocitos: clásicos (CD14+++, CD16-), no clásicos (CD14++, CD16+) e intermedios (CD14+, CD16++); mediante Citometría de Flujo multiparamétrica y los niveles séricos de citocinas inflamatorias mediante microarreglos en perlas por Citometría de flujo. Resultados: La frecuencia de monocitos clásicos en sangre periférica fue significativamente menor y los monocitos no clásicos significativamente superior en los neonatos con sepsis confirmada con respecto al grupo de neonatos pretérmino (p<0.01), y neonatos con sepsis probable (p<0.05). La expresión de TREM-1 en monocitos clásicos fue mayor en neonatos con sepsis confirmada con respecto los otros grupos (p<0.05). El índice de TNF/IL-10 fue menor en los neonatos con sepsis confirmada con respectos a los otros grupos (p<0.01). Conclusiones: La determinación de subpoblaciones de monocitos y TREM-1 puede ser útil para predecir sepsis neonatal. FACTORES DE RIESGO ASOCIADOS A INFECCIÓN NOSOCOMIAL POSTQUIRÚRGICA EN RECIÉN NACIDOS OPERADOS DE CORAZÓN. Beatriz Cervantes-Luna, Heladia J. García, Guadalupe Miranda-Novales. Unidad de Cuidados Intensivos Neonatales, Hospital de Pediatría, CMN SXXI INTRODUCCION. Las cardiopatías constituyen las malformaciones congénitas más frecuentes. La infección nosocomial (IN) es una de las complicaciones en pacientes sometidos a cirugía cardíaca. DISEÑO. Casos y controles ambispectivo. PACIENTES.112 RN, 56 casos y 56 controles METODOS: De los expedientes clínicos se registraron las variables independientes y la dependiente. Resultados. 73 eventos de IN en 112 RN. las más comunes: Sepsis y Bacteriemia asociada a colonización del CVC, 35.7% y 16.1% respectivamente. Los principales agentes causales: Staphylococcus aureus, Klebsiella pneumoniae y E. coli. Los FR asociados a IN fueron: malformaciones asociadas a la cardiopatía (RM=11.5, IC 95% 2.0 - 66.1), duración del CVC (RM=5.4, IC 95%=1.3 - 21.4), duración de la asistencia ventilatoria mecánica (RM= 9.4, IC 95% 2.6 - 33.3), número de transfusiones (RM= 6.5, IC 95% 2.0-20.9) y complejidad del procedimiento quirúrgico (RM=3.9, IC 95%=1.1-13.9). La letalidad relacionada con IN fue de 34.5%. Conclusiones. Los FR asociados a IN en el postoperatorio en RN operados de corazón son similares a los reportados en pacientes pediátricos. Los microorganismos causales de IN más comunes son los Gram positivos. La letalidad asociada a infección es alta y similar a las cifras en literatura nacional e internacional. INCIDENCIA DE SEPSIS NEONATAL EN EL HOSPITAL GENERAL No 6, IMSS. SAN NICOLAS DE LOS GARZA, NUEVO LEON. RUBIO SELENE. VALENZUELA LETICIA. LOPEZ SARAHI, RODRIGUEZ ILEANA. OBJETIVO: INVESTIGAR INCIDENCIA DE SEPSIS EN RECIEN NACIDOS. MATERIAL Y METODOS: SE REALIZO UN ESTUDIO RETROSPECTIVO, MEDIANTE LOS EXPEDIENTES DE LOS PACIENTES EN PERIODO NEONATAL, HOSPITALIZADOS EN HGZ # 6, IMSS, SAN NICOLAS DE LOS GARZA, NUEVO LEON, MEXICO, DE 2008, HASTA 2013, SE RECABARON LOS EXPEDIENTES DE PACIENTES A LOS QUE SE LES SOLICITO HEMOCULTIVO, Y DE ELLOS ANALIZAMOS FACTORES DE RIESGO, DATOS CLINICOS INFECCIOSOS, 45 TRATAMIENTO, EVOLUCION. DE LOS HEMOCULTIVOS QUE RESULTARON POSITIVOS, ANALIZAMOS GERMEN AISLADO, RELACIONAMOS DATOS DE SEPSIS, DETERMINACION TEMPRANA O TARDIA, SENSIBILIDAD Y RESISTENCIA A ANTIBIOTICOS. SE RELACIONO, ALTERACIONES EN LA BIOMETRIA HEMATICA INICIAL, Y VALOR DE PROTEINA C REACTIVA. RESULTADOS: SE TOMARON 1413, HEMOCULTIVOS, CON SOSPECHA DE SEPSIS, DE LOS CUALES, SE REPORTAN COMO POSITIVOS SOLO EL 13.4 %, INCIDENCIA DE SEPSIS TEMPRANA: 5.5% % Y COMO GERMEN CAUSAL SE REPORTO ESTAFILOCOCO SPP , INCIDENCIA DE SEPSIS TARDIA: 7.9% Y COMO GERMEN CAUSAL, SE REPORTO ENTERECOCO SPP, CON MULTIPLE RESISTENCIA, (AMPICILINA, CEFOTAXIMA, CEFEPIME, CEFTRIAXONA) Y MAYOR SENSIBILIDAD A GENTAMICINA. COMO FACTORES DE RIESGO ESTA EL BAJO PESO, METODOS INVASIVO, VENTILACION MECANICA, ACCESOS VENOSOS CENTRALES. LA MORTALIDAD REPORTADA,10.5% . CONCLUSIONES: LA INCIDENCIA DE SEPSIS EN LA UNIDAD ES MUY SEMEJANTE A LA REPORTADA A LA LITERATURA MUNDIAL, ASI COMO LOS GERMENES AISLADOS, GRAM POSITIVOS EN SEPSIS TEMPRANA Y GRAM NEGATIVOS EN SEPSIS TARDIA, ADEMAS DE MULTIRRESISTENCIA EN ELLOS, Y EXCEPTO GENTAMICINA, QUE ES UN ANTIBIOTICO QUE GENERALMENTE NO LO USAMOS DE PRIMERA ELECCION, POR ELLOS ES POSIBLE QUE EXISTA MAYOR SENSIBILIDAD. LISTERIOSIS NEONATAL: A PROPÓSITO DE UN CASO EN UN PREMATURO EXTREMO. Arteaga García Felipe, Espinosa Oropeza Irma Adriana, Pérez González Noé, Serrano Quezada Ignacio, Tenorio Jiménez María Jazmín, Salgado Jiménez Micel Servicio de Neonatología del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México. Introducción: La listeriosis neonatal es una enfermedad causada por bacilos Gram positivos. El mecanismo de ésta es la transmisión de la madre al feto a través de la placenta, o por la aspiración de secreciones infectadas en el canal del parto por el recién nacido. Material y métodos. Estudio de prematuro con Listeria monocytogenes y revisión de la literatura. Resultados: Prematuro extremo de 28 semanas de gestación, obtenido vía vaginal con peso de 900 gr; hijo de madre de 25 años de edad con antecedente de cervicovaginitis en el segundo trimestre de gestación; ingresó a la Unidad de Cuidados Intensivos Neonatales (UCIN) con diagnóstico de Síndrome de Dificultad Respiratoria (SDR-tipo I) tratado con agente surfactante y fase III de la ventilación con evolución inadecuada; en el hemocultivo se aisló Listeria monocytogenes, recibió tratamiento empírico para sepsis neonatal con ampicilina/ amikacina; la evolución clínica del paciente fue tórpida a pesar de la terapia antibiótica desarrollando sepsis severa, choque, disfunción orgánica múltiple y finalmente la muerte. Conclusión: Presentamos el caso de un prematuro extremo con peso de 900 gr. Manejado inicialmente como SDR-I, en el cual se aíslo por hemocultivo Listeria monocytogenes. Esta bacteria es considerada parte de la etiología clásica de la sepsis neonatal; sin embargo, son escasos los reportes de su aislamiento, y se asocia a una mortalidad alta particularmente en los prematuros en quienes puede confundirse y/o asociarse al SDR en el contexto del prematurez extrema y como nuestro caso a un desenlace fatal. MADRE ADOLESCENTE COMO FACTOR DE RIESGO INDEPENDIENTE PARA SEPSIS NEONATAL TEMPRANA Armas Quiroz Eva Paulina, Pérez Ramírez Rene Oswaldo, Lona Reyes Juan Carlos, Verdugo Robles Miguel Ángel. Nuevo Hospital Civil de Guadalajara “Dr. Juan I. Menchaca” 46 INTRODUCCIÓN. La sepsis neonatal temprana (SNT) continúa siendo causa frecuente de atención médica en pacientes recién nacidos (RN), y su etiología depende de los patógenos que colonizan canal vaginal, lo cual puede estar influenciado por varios factores incluyendo la edad, por lo que buscamos la relación de esta con SNT. MÉTODOS. Se realizó estudio de cohorte prospectivo en recién nacidos del Nuevo Hospital Civil de Guadalajara “Dr. Juan I Menchaca” Se diagnosticó SNT con cultivos de sangre o líquido cefalorraquídeo en las primeras 72 horas de vida. Se indagaron factores de riesgo (FR) mediante análisis multivariado con regresión logística. RESULTADOS. La incidencia de SNT fue de 4.7 eventos por 1,000 RN vivos (IC 95% 3.7 - 5.9). El 72% de las bacterias aisladas fueron bacilos gramnegativos. Los factores asociados a SNT fueron edad materna ≤ 15 años (RR 3.50, IC 95%1.56 - 7.85), ruptura de membranas >18 horas (RR 2.65, IC 95% 1.18 - 5.92), fiebre materna (RR 6.04, IC 95%1.54 - 23.6), peso al nacimiento ≤ 2,500 gramos (RR 4.82, IC 95% 2.38 - 9.75) y edad gestacional < 37 semanas (RR 3.14, IC 95% 1.58 - 6.22). CONCLUSIONES. Además de los FR ya conocidos para SNT se observó asociación independiente con edad materna ≤ 15 años. MASTITIS INFECCIOSA NEONATAL UNILATERAL REPORTE DE UN CASO Romero Jiménez María Elena de Jesús, Guido Campuzano Martina Angélica, Robledo Galván Alicia Elizabeth Ramos García Alma Delia, Lara Aquino Francisco, Neonatología CMN 20 de Noviembre INTRODUCCIÓN La mastitis infecciosa neonatal es poco común; sucede en las primeras 5 semanas de vida. Debido a la baja incidencia de esta patología presentamos un caso de absceso mamario unilateral en un recién nacido de 11 días. OBJETIVO Presentación de un caso de Mastitis infecciosa neonatal en un recién nacido sano cuya manifestación principal fue eritema, calor e induración de la mama. MÉTODO: Descripción de caso y revisión de la literatura. CASO CLÍNICO Recién nacido a término que inicia cuadro a los 11 días de vida caracterizado por eritema, calor, induración de región mamaria derecha, salida de secreción purulenta a través del pezón y fiebre. Ingresa con eritema, aumento de volumen y temperatura local de mama derecha, se policultiva y se solicitan estudios de laboratorio y gabinete reportándose leucocitosis 17730 a expensas de neutrófilos 57% sin bandas, PCR 36.3 mg/l, Cultivo de secreción positivo para S. aureus sensible a Vancomicina. Ultrasonido mamario reporta absceso organizado en tejido celular subcutáneo de 2 cc. Recibió antimicrobiano Vancomicina/Cefotaxima durante 14 días, ameritó drenaje quirúrgico. RESULTADOS Fue egresada con resolución total de la patología. CONCLUSIÓN La mastitis infecciosa neonatal es poco común; se debe a la caída de niveles de estrógenos maternos al final del embarazo, lo que desencadena liberación de prolactina en el recién nacido. Por lo general se resuelve espontáneamente pero la manipulación de las mamas con la finalidad de retirar la leche puede conducir a abscesos. La mayoría de los casos se deben a infección por Staphylococcus aureus, gram negativos (Escherichia Coli, Salmonella), anaerobios, y Streptococcus del grupo B. Clínicamente presentan eritema, calor, dolor e induración de la mama, con o sin salida de secreción purulenta a través del pezón. La evaluación incluye una cuidadosa historia y examen físico, prestando especial atención a la presencia de fiebre y datos de respuesta inflamatoria sistémica. No hay pruebas de control sobre la elección de antibióticos, vía o duración del tratamiento. La literatura recomienda antibióticos parenterales con buena cobertura para S. aureus. Las complicaciones son raras, pero han sido reportadas, por tanto es esencial una terapia agresiva incluyendo antibióticos y drenaje quirúrgico. PROFILAXIS CON FLUCONAZOL VS NISTATINA PARA PREVENIR LA COLONIZACIÓN POR Candida spp EN EL RECIÉN NACIDO PREMATURO: ENSAYO CLÍNICO 47 Morales Barrios Lizbeth,* Vázques Mendoza Ma. Guadalupe,** Macías Tzinzun José Manuel* *Residente de 2do año de neonatología, Unidad Médica de Alta Especialidad Núm 48, IMSS León, Guanajuato.**Médico Neonatólogo, Unidad Médica de Alta Especialidad Núm 48, IMSS Introducción: La colonización e infección invasiva por hongos es una de las principales causas de morbi-mortalidad en el prematuro. La profilaxis antifungica puede reducir esto. Objetivo evaluar si el uso del fluconazol es más eficaz que la nistatina para prevenir la colonización por Candida spp en el recién nacido prematuro ≤1500 g. Métodos: Se realizó un ensayo clínico controlado en el Hospital de Gineco-Pediatría 48, IMSS, León, Gto. Durante un periodo de 7 meses todos los prematuros ≤1500g que cumplían con los criterios de inclusión fueron aleatorizados para recibir profilaxis con fluconazol (3mg/kg/3día) o nistatina (100,000U/ml/8h) por 4 a 6 semanas (<1000g). Se tomaron semanalmente cultivos de piel, respiratorio y gastrointestinal; vigilancia de los efectos secundarios por pruebas de función hepática cada dos semanas hasta el término de la profilaxis. Resultados: Ingresaron al estudio 133 prematuros se eliminaron 13 por profilaxis incompleta quedando 60 pacientes por grupo. Sin diferencias estadísticas en las características generales: género, semanas de gestación, peso al nacer o factores de riesgo entre los grupos. La colonización por Candida se presentó en 5 (8.3%) prematuros del grupo de nistatina y 3 (5%) del fluconazol, sin diferencias significativas (p=0.71). Las pruebas de función hepática sin deterioro durante la profilaxis farmacológica. Conclusión: La profilaxis con nistatina tiene la misma eficacia que el fluconazol para prevenir colonización por Candida spp en prematuros ≤1500 g. PROFILAXIS FLUCONAZOL VERSUS NISTATINA PARA LA PREVENCIÓN DE INFECCIÓN SISTÉMICA POR Candida spp EN EL RECIÉN NACIDO PREMATURO: ENSAYO CLÍNICO José Manuel Macías-Tzintzún1, Lizbeth Morales-Barrios2, Ma. Guadalupe VásquezMendoza3, Martha Patricia Granados-Ramírez4 1,2,3 UMAE Hospital de Ginecopediatría No.48, Instituto Mexicano del Seguro Social. Departamento de Neonatología, 4UMAE Hospital de Especialidades No.1, Instituto Mexicano del Seguro Social. Departamento de Microbiología. Introducción. Las infecciones por Candida spp son una causa frecuente de sepsis en el recién nacido prematuro de muy bajo peso al nacer, asociadas con altas tasas de mortalidad y un pobre neurodesarrollo. El objetivo del presente trabajo fue comparar la eficacia del fluconazol versus la nistatina en la prevención de la infección por Candida spp en este grupo de pacientes. Métodos. Se llevó a cabo un estudio prospectivo, controlado y aleatorizado, ciego simple, donde se dio profilaxis antifúngica a todos los prematuros ≤1500g que cumplían con los criterios de inclusión y se aleatorizaron para recibir profilaxis con fluconazol (3mg/kg/3día) o nistatina (100,000U/ml/8h) por un periodo de 4 (1000 – 1499g) o 6 semanas (<1000g). La infección se documentó siguiendo los métodos de aislamiento en cultivos específicos; se registró lugar, tiempo y desenlace del paciente. La vigilancia de los efectos secundarios fue por pruebas de función hepática cada dos semanas hasta el término de la profilaxis. Resultados. Se estudiaron 133 prematuros, se excluyeron 13 pacientes por no completar el 50% de la profilaxis antifúngica, quedando 60 pacientes por grupo. Al grupo 1 se le administró nistatina profiláctica y el grupo 2 recibió profilaxis con fluconazol. Solo se presentó infección en un paciente (1.7%) del grupo que recibió nistatina y en dos pacientes (3.3%) del grupo que recibió fluconazol, sin haber diferencia estadística significativa en los grupos. Conclusiones. El fluconazol y la nistatina son eficaces y seguros para la prevención de infección por Candida spp en el recién nacido prematuro con peso menor de 1500g. 48 RIESGO DE SEPSIS DE INICIO TARDÍO EN RECIÉN NACIDOS PREMATUROS EN UN HOSPITAL DEL NORESTE DE MEXICO. Martínez Alvarado Pedro Pablo, Ramírez Rosalino Martha Cristina, García Santos Mayra Elizabeth, Rodríguez Reyna Diana Priscila HOSPITAL REGIONAL DEL ISSSTE MONTERREY INTRODUCCION. La mayor parte de los prematuros reciben antibióticos empíricos durante los primeros días de vida. OBJETIVO. Determinar si la exposición a terapia antibiótica prolongada incrementa la probabilidad de desarrollar sepsis tardía en recién nacidos con peso menor de 1500 gr. MATERIAL Y MÉTODOS. Se llevará a cabo un estudio de Cohorte en recién nacidos con peso al nacer menor de 1500 gr del servicio de Neonatología del Hospital Regional del ISSSTE Monterrey en donde se incluirán recién nacidos de ambos géneros, que sobrevivan más de siete días de VEU y tengan hemocultivo negativo después de 72 horas de incubación. Se excluirán RN que no recibieron antibióticos en el día uno, pero fueron evaluados por probable sepsis e iniciaron antibióticos en la primera semana de vida con sepsis de inicio temprano; RN con ECN en la primera semana de vida. RESULTADOS. Se analizaron 36 recién nacidos que cumplieron con los criterios de elección, 18 en el grupo de uso prolongado de antimicrobiano y 18 en el grupo de uso de antimicrobiano menor o igual a 5 días. El desarrolló de Sepsis tardía tuvo una diferencia estadísticamente significativa en los recién nacidos con uso prolongado de antimicrobianos comparado con el grupo sin uso prolongado de antimicrobianos RR 24 IC95%(3.4-167-9). Los factores relacionados con el desarrollo de sepsis fueron presencia de Intubación endotraqueal (p=0.01); la presencia de Catéter percutáneo (p=0.001); y Nutrición parenteral total (p=0.009). No hubo defunciones secundarias a infección en ninguno de los grupos. CONCLUSIONES. Los recién nacidos prematuros con peso menor de 1500 gramos expuestos a terapia antimicrobiana prolongada tienen mayor probabilidad de presentar sepsis tardía que los recién nacidos expuestos terapia antimicrobiana menor a 5 días RR 24.0; IC95% (3.4167.8). SENSIBILIDAD DE HEMOCULTIVOS PARA EL DIAGNÓSTICO DE SEPSIS NEONATAL TOMANDO 1ML VS 2ML DE MUESTRA SANGUINEA. Dra. Rafael Alemán Belinda, Dr. Cazarez Ortiz Manuel. Unidad de cuidados intensivos neonatales. Centro Médico Nacional 20 de Noviembre, ISSSTE.México, DF. Introducción: El hemocultivo es la prueba diagnóstica para sepsis neonatal temprana o tardía donde la sensibilidad se ve influenciada por diferentes factores: como es la técnica de la toma, haberse tomado la muestra antes o después del inicio del antibiótico, el uso de antibiótico prenatal, y o postnatal y uno de los más importantes es el volumen de la muestra, se ha observado que volúmenes mayores de 1 mililitro incrementan la sensibilidad en relación a volúmenes menores en neonatos. Material y métodos: Es un estudio prospectivo, comparativo y estadístico realizado en el año 2013, con un tamaño de muestra representativo por fórmula de Enric Mateu de 41 pacientes, que ingresaron al servicio de la unidad de terapia intermedia neonatal y la unidad de cuidados intensivos neonatales del Centro Médico Nacional 20 de Noviembre, ISSSTE, durante el periodo de Junio a Agosto de 2012. Se les tomó un hemocultivo con 1 mililitro y otro con 2 mililitros de muestra sanguínea a neonatos con un peso mayor de 1600 gramos, que tuvieran sospecha clínica o paraclínica de sepsis temprana o tardía, que fueran a recibir algún esquema antibiótico. Se tomaron muestras de sangre con 1 mililitros y 2 mililitros bajo los lineamientos de asepsia y antisepsia estipulados internacionalmente para la siembra de hemocultivos previo al inicio de cualquier esquema de antibiótico. Posteriormente fueron 49 llevados al laboratorio de microbiología y bacteriología, del Centro Médico Nacional 20 de Noviembre, donde se realizaron las siembras el día de la toma en el turno matutino y en los turnos vespertino, nocturno y fin de semana, se guardaban en estufa a temperatura de 35 y 37 grados Celsius, para siembra a inicio de la semana debido a los horarios de funcionalidad del laboratorio de microbiología y bacteriología. Se dio seguimiento al desarrollo a las 24, y 72 horas y captura del resultado definitivo, de la siembra, en hoja de recolección de datos diseñada exclusivamente para este estudio. Se realizó análisis de sensibilidad para pruebas diagnósticas con 1 mililitro y 2 mililitros de muestra sanguínea utilizando la tabla de 2x2 para pruebas diagnósticas de sensibilidad. Resultados. Durante el periodo de estudio ingresaron al servicio de unidad de cuidados intensivos y unidad de terapia intermedia neonatal 92 neonatos de los cuales se incluyeron en el estudio 41 pacientes, donde el 56% fueron de género masculino y 44% del género femenino. En 16 de los pacientes (43.2%) se inició esquema antibiótico en las primeras 72 horas de vida y en los otros 21 pacientes (56.7%) después de las 72 horas de vida. La sensibilidad del hemocultivo con 1 mililitro de muestra fue de 10.8% y la sensibilidad con 2 mililitros fue de 37.8%. Conclusiones: La sepsis neonatal tardía es uno de los diagnósticos más frecuentes en la unidad de cuidados intensivos neonatales del Centro Médico Nacional 20 de Noviembre, con inicio de esquema antibiótico empírico si se sospecha por datos clínicos o por estudios paraclínicos positivos. El agente etiológico más frecuentemente aislado en nuestra población estudiada sigue siendo el Staphylococcus aureus. La sensibilidad de los hemocultivos como prueba diagnóstica se incrementa aumentando el volumen de sangre para los hemocultivos de 1 a 2 mililitros. Stenotrophomona maltophilia, UN PATÓGENO NOSOCOMIAL EMERGENTE DE IMPORTANCIA CRECIENTE EN LA UNIDAD DE CUIDADOS INTENSIVOS NEONATALES. Pérez González Noé, Espinosa Oropeza Irma Adriana, Arteaga García Felipe, Serrano Quezada Ignacio, Tenorio Jiménez María Jazmín. Servicio de Neonatología del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México. Introducción: Stenotrophomona maltophilia (SM) es un patógeno nosocomial emergente que en las últimas décadas es causa de sepsis en pacientes inmunocomprometidos; aunque es considerado un microorganismo de baja virulencia, la infección puede ser difícil de tratar debido la resistencia intrínseca a múltiples antibióticos. Material y métodos. Estudio de un neonato prematuro con diagnóstico de SM manejo médico y revisión de la literatura. Resultados: Femenino hijo de madre de 40 años de edad, producto de la gesta III, obtenido vía abdominal, peso 1910 gr. Apgar 8/9, Capurro de 35 SDG, que requiere de fase III de ventilación en las primeras 72 hrs de vida por deterioro respiratorio y choque séptico; laboratorios con leucocitos de 15,930 cel. /mm3, plaquetas 262,000 cel. /mm3, N 80/, L11, B2. Tp 21,3 seg, TTPa 39 seg. Hemocultivo positivo en los primeros 8 días de ingreso a sala de cuidados neonatales para SM, tratamiento con ampicilina y amikacina por 4 días, cefotaxima y dicloxacilina por 4 días, Cefepime 3 días con mala evolución previo identificación de SM, siendo recomendado por infectologia: Ticarcilina con ácido clavulanico y cambio a Ceftazidima por 10 días con resolución de infección de acuerdo a cultivos de extensión y sensibilidad de la cepa. Conclusión: La infección por SM es más frecuente en pacientes pretérmino, con bajo peso, deprimidos al nacer multiinvadidos. En el caso de nuestro paciente la edad de la madre, la prematurez y la multiinvasion pudieran explicar la infección de esta cepa multidrogoresistente. METABOLISMO NEONATALES Y ALTERACIONES ENDOCRINOLÓGICAS 50 ABORDAJE Y TRATAMIENTO DE LA ENFERMEDAD DE JARABE DE ARCE, A PROPÓSITO DE UN CASO. Tenorio Jiménez María Jazmín, Espinosa Oropeza Irma Adriana, Pérez González Noé, Alonso Galindo Santa Judith, Arteaga García Felipe Servicio de Neonatología del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México. Introducción: La enfermedad de jarabe de arce o maple (EJM) es una aminoacidopatía donde se elevan las concentraciones de leucina, isoleucina y valina en fluidos corporales. La EJM es autosómica recesiva (incidencia de 1/185.000 recién nacidos) y se origina por mutaciones en genes que codifican la reacción de aminoácidos ubicados en los cromosomas 19q13.1, 6p21-p22, 1p31,y 7q31-q32. Material y métodos. Estudio de la EJM, abordaje diagnóstico y revisión de la literatura. Resultados: Hijo de madre de 31 años, G4, P2, C2, A0, aparentemente sana; nacimiento vía abdominal, peso 2980 gr, Apgar 8/9, egreso hospitalario a las 48 hrs sin complicaciones. Inicia padecimiento a los 6 días de vida con irritabilidad, quejido, distensión abdominal, e hiporexia, tratada con Espaven sin mejoría clínica, a los 9 días ingresa a clínica particular por hipoglucemia y deshidratación durante 24 hrs, se egresa y reingresa al día 10 al Hospital de Tula, Hidalgo por fiebre, hipoactividad, hipoglucemia y espasticidad, requiriendo manejo en UCIN, la evolución es insidiosa siendo traslado al Hospital del Niño DIF, Pachuca por sospecha error innato del metabolismo. Durante su estancia en nuestra institución se realiza estudio neurológico y tamiz ampliado, detectando a los 29 días de vida EJM, iniciando terapia de sustitución con mejoría clínica. Conclusión: Los errores congénitos del metabolismo pueden presentarse con alteraciones clínicas y bioquímicos inespecíficas; en el caso de nuestro paciente, la clínica y los estudios de seguimiento fueron fundamentales para el diagnóstico de la enfermedad, sin la cual la morbilidad y la mortalidad son elevadas. ENFERMEDAD DE GRAVES NEONATAL: CASO CLÍNICO Y REVISIÓN DE LA LITERATURA Guerrero García María Nelly; Vargas Nieto Martin Arturo Hospital General Regional León. SSA. Introducción La mujer con Tiroiditis Autoinmune puede producir anticuerpos que atraviesan la placenta y ocasionar bocio neonatal y disfunción tiroidea. La enfermedad se presenta en 1 de cada 25 000 neonatos. Resumen Primigesta de 26 años de edad con Enfermedad de Graves desde hace 2 años tratada con propanolol y metimazol, mal apego al tratamiento. A las 8 semanas de gestación recibió yodo radioactivo, sin conocerse embarazada. Requirió de cuidados intensivos por falla cardiaca e insuficiencia respiratoria. Perfil tiroideo con T4 libre de 1.63 ng/dl, TSH <0.005 uUI/ml; ultrasonido de glándula tiroidea aumentada de tamaño. Se realiza cesárea obteniendo producto femenino de 32 semanas de gestación, Apgar 5/6, peso 1.165 kg, Talla 37 cm y perímetro cefálico 25 cm (microcefalia), los tres por debajo de percentil 5. Se observa con exoftalmos, irritabilidad, taquicardia, hiperglucemia, facies triangular, piel húmeda y caliente, hiperactividad, alteración sueño-vigilia, US cardiaco derrame pericárdico leve. Perfil tiroideo T4 total 18.4 ug/dl, T4 libre 3.19 ng/dl, TSH 0.007 uUI/ml. Manejado con propanolol (2mgkgdía) y metimazol (0.25mgkgdía) presentando mejoría clínica a la semana de vida, se egresa en buenas condiciones clínicas a la 6° semana de vida con mejoría en las pruebas tiroideas y remisión de los síntomas. Conclusión Es imprescindible conocer la enfermedad tiroidea materna, con determinación de hormonas y bienestar fetal a lo largo de la gestación para prevenir complicaciones secundarias durante el seguimiento del recién nacido. HIPERINSULINISMO CONGÉNITO: REPORTE DE UN CASO Y REVISIÓN DE LA LITERATURA 51 Dra. Ana Cristina Soto Saucedo*, Dr. Juan Fernando García Robledo**, Dr. Alfredo Valdés López***, Dr. Arturo Núñez Hernández****, Dr. José Cruz Ubias Osorio*****. *Residente de Pediatría de Primer Año; ** Servicio de Neonatología:***Jefe del Servicio de Neonatología; **** Adscrito al Servicio de Endocrinología ****** Adscrito al Servicio de Cirugía Pediátrica. Hospital para el Niño. Instituto Materno Infantil del Estado de México. INTRODUCCIÓN: La glucosa es esencial para el metabolismo cerebral. La disminución de la glucosa en los neonatos de hasta 30 mg/dl puede considerarse transitorio y dentro de la adaptación a la vida postnatal, sin embargo, la persistencia de la hipoglucemia puede sugerir una alteración morfológica del páncreas. En este trabajo se presenta el caso clínico de un recién nacido con hiperinsulinismo congénito. CASO CLÍNICO Masculino de 3 días de vida, traído al Hospital para el Niño por presentar hipoglucemias (0 mg/dl) acompañadas de crisis convulsivas.Con resultado de insulina en “muestra crítica” de 172.9 pmol/L (21 -142.3 pmol/L), se empleó octreótide y diazóxido. A los 32 días de vida se efectuó pancreatectomía con resección del 95%. El estudio histopatológico reveló hiperinsulinismo neonatal persistente. A las 4 semanas del postoperatorio, se decide su egreso de Neonatología, aún con octreótide. DISCUSIÓN: Sin antecedentes de hipoglucemia en familiares directos o durante la gestación, se trató de un evento de novo, lo más común. En 30-40%, se han detectado mutaciones que provocan alteraciones en los canales de potasio en la célula beta y afectan la liberación de insulina. Se empleó durante su tratamiento diazóxido y un análogo de la somatostatina con mejorías parciales, lo que llevó a la decisión de realizar pancreatectomía por ser una hipoglucemia persistente sintomática. CONCLUSIONES Lo ideal es identificar a los pacientes que se encuentran en riesgo. El control rápido de la glucosa cuando se produzca una crisis de hipoglucemia para evitar secuelas neurológicas y, por último, no retrasar el tratamiento quirúrgico. TAMIZ METABOLICO AMPLIADO COMO ESTRATEGIA PREVENTIVA DE ENFERMEDADES METABOLICAS EN UN HOSPITAL PRIVADO. Cabrera-Tijerina, Adriana, Burciaga-Córdova, Fabiola, Castañeda-Hernández, Lorena, Montemayor-Garza, Rene, Benavides-Roldán, Santiago. Hospital de Ginecología y Obstetricia S.A. de C.V. de Monterrey, Nuevo León INTRODUCCION: Los errores innatos del metabolismo (EIM), son un grupo muy heterogéneo de enfermedades congénitas, con elevada morbi-mortalidad1, que pueden detectarse tempranamente mediante el tamiz neonatal2 y de esta manera prevenir un mayor daño, secuelas o muerte3. El objetivo de este trabajo fue determinar la incidencia de Errores Innatos del Metabolismo mediante pruebas de Tamiz Metabólico Ampliado (TMA) durante un período de 3 años en un hospital privado. MATERIAL Y METODOS: Se analizaron los resultados obtenidos de la prueba de TMA realizados en los recién nacidos en el Hospital de Ginecología y Obstetricia durante el período del 1 de Julio de 2011 y 30 de Noviembre de 2014. Para el estudio se tomaron muestras de sangre periférica y fueron analizadas a través del método de Espectrometría de Masas en Tándem. RESULTADOS: El estudio de TMA, permite detectar hasta 69 Enfermedades metabólicas y endocrinológicas. Se registraron un total de 13,285 muestras en el período establecido, de las cuales 68 (0.51%) fueron casos confirmados, portadores 81 (0.6%) y falsos positivos 89 (0.67%). La tasa de incidencia anual fue de 5:1000 recién nacidos. Los desórdenes metabólicos y/o endocrinológicos más comunes fueron: Glucosa-6-FosfatoDeshidrogenasa 36 (52.9%), Tirosinemia transitoria del RN 21 (30.8%), Hiperplasia Adrenal Congénita 3 (4%), Fibrosis Quística 2 (2.9%), Tirosinemia tipo I 1 (1.4%) y Enfermedad de Jarabe de Maple 1 (1.4%). CONCLUSIONES: Se puede afirmar que el 52 TMA en el recién nacido, permite la detección oportuna de enfermedades metabólicas y endocrinológicas, evitando se presenten secuelas ó complicaciones. NEFROLOGÍA Y UROLOGÍA NEONATAL FACTORES ASOCIADOS A LA VARIACIÓN DE CREATININA Y ESTANCIA HOSPITALARIA EN RN PREMATUROS. Navarro Guzmán Eduardo Antonio 1, Escalante Padrón Francisco Jesús 1,2, Hernández Sierra Juan Francisco 2, Fonseca Leal Ma. Del Pilar 1,2 1.Hospital Central “Dr. Ignacio Morones Prieto”, San Luis Potosí, SLP, México. 2. Facultad de Medicina, Universidad Autónoma de San Luis Potosí. Introducción La adaptación a la vida extrauterina de la función renal del recién nacido prematuro (RNP) es afectada por la inmadurez renal así como intervenciones terapéuticas durante el periodo postnatal temprano. Material y métodos: Se analizaron retrospectivamente 82 expedientes de RNP que ingresaron a la UCIN del Hospital Central “Dr. Ignacio Morones Prieto”. Se realizó un análisis de medidas repetidas para los valores de creatinina durante las primeras 48 horas de vida y los días de estancia. Resultados: La mediana de edad materna fue de 24 [21.1,29] años, antecedente de preeclampsia 25.6%, esteroides prenatales 35.4%, edad gestacional 32.4 [31.5,34.2] semanas, peso al nacimiento 1465 g [1212,1680], Se intubaron al nacimiento 12.2%, tuvieron sepsis 61%, pérdida de peso acumulada de -4.5% [-12.9,0.37], ventilación mecánica 23%, y cumplimiento de la guía clínica al nacimiento 41.5%, estancia hospitalaria de 27.5 [20,40] días. Para variación en creatinina resultaron estadísticamente significativos: el APGAR al minuto, el peso, preeclampsia, intubación al nacimiento, sepsis y el cumplimiento de la guía clínica al nacimiento. El modelo explicó el 22.1% de la variación en la creatinina (p < 0.001). Para estancia hospitalaria resultaron estadísticamente significativos: la variación en creatinina, el APGAR a los 5 minutos, edad gestacional, peso al nacimiento, preeclampsia, ventilación mecánica, sepsis, edad materna y los esteroides prenatales. El modelo explicó el 56.6% de la estancia hospitalaria (p < 0.001). Conclusiones: La adaptación renal en las primeras horas de vida es crucial para la vida y la función renal de los recién nacidos a corto y largo plazo, particularmente en los prematuros. Existen factores que influyen en esta adaptación como los antecedentes maternos o el manejo de líquidos durante este periodo que deben tenerse en cuenta. INSUFICIENCIA RENAL AGUDA EN PREMATUROS COMPARANDO DOS ESQUEMAS DE ADMINISTRACIÓN DE LÍQUIDOS López M. Juan Francisco, García M. Elisa, Gutiérrez P. José Alfonso, Angulo C. Eusebio Antiguo Hospital Civil Fray Antonio Alcalde Introducción. La frecuencia de insuficiencia renal aguda (IRA) en prematuros hospitalizados en unidades neonatales varía de 10 a 25%. Pueden presentan una enfermedad renal progresiva que culmina en insuficiencia renal crónica. Una de las principales causas de insuficiencia renal en el prematuro tiene relación directa con el manejo de esquema de líquidos. Material y métodos. Estudio Transversal descriptivo, periodo 01/10/2013 al 01/10/2014. Se estudiaron los prematuros hospitalizados en el servicio de Neonatología de este hospital (HCFAA) revisando sus expedientes clínicos. Resultados. La muestra estudiada fue de 141 pacientes, 61(34.4%) presentaron IRA; de estos 23(37.7%) recibieron esquema restringido, 11(18.03%) liberado, 27(44.2%) mixto. Fallecieron 27(19.1%), 21(34.4%) que presentaron IRA y 6(4.2%) sin IRA. Mortalidad: De los 23 que presentaron IRA + esquema restringido fallecieron 3(14.2%), 8(72.7%) en IRA + esquema liberado y 10(37%) en IRA + esquema mixto. La morbilidad encontrada fue: desnutrición 29(20.5%), displasia broncopulmonar 25(17.7%), hemorragia intraventricular 53 G-I y/o II 10(7%), enterocolitis necrosante 5(3.5%) y persistencia de conducto arterioso 3(2%). Conclusiones La frecuencia de IRA en prematuros en nuestro estudio supera la reportada en otros. La frecuencia de IRA en pacientes con líquidos restringidos es mayor que con líquidos liberados. El esquema de líquidos liberados se asoció a mayor morbilidad y mortalidad en los pacientes hospitalizados en la UCIN del HCFAA. SINDROME NEFROTICO NEONATAL: REPORTE DE UN CASO Hernández Bautista Irene Guadalupe, Terán Magallanes Claudia, Romo Gamboa Juan Pablo, Hernández Pérez Saúl. Centro Médico Nacional de Occidente, Guadalajara,Jalisco. Introducción: Los síndromes nefróticos hereditarios constituyen un grupo heterogéneo de enfermedades poco frecuentes, en las que la disfunción renal glomerular y la proteinuria ocupan un lugar destacado, algunos pacientes presentan proteinuria importante y síndrome nefrótico congénito mientras que otros desarrollan proteinuria moderada y una glomeruloesclerosis focal y segmentaria (GEFS). Masculino que ingresa a nuestra unidad al tercer dia de vida sin antecedentes heredofamiliares de importante, hijo de una madre de 39 años, gesta 3 cesárea 2 que cursó con preemclampsia; nace por cesárea se identifica criptorquidia derecha, ano imperforado sin fístula, epicanto, macroglosia, implantación baja de pabellones auriculares, clinodactilia e hipotonía. Se descarta cardiopatía congénita y se realiza colostomía sin resección intestinal. Durante su estancia cursó con múltiples y recurrentes procesos infecciosos, llamando la atención onfalorrexis tardía al mes de vida; a los 30 dias de vida presenta edema generalizado concomitantemente estado metabólico aumentado por sepsis nosocomial grave, daño pulmonar crónico, restricción hídrica/calórica severa y ayuno prolongado. Se inicia abordaje de edema se evidencia hipoalbuminemia con pico mínimo de hasta 1.2, depuración de proteínas de 12 hr 83 mgm2SC, relación proteína/creatinina 1.34 valorado por Nefrología Pediátrica concluyendo síndrome nefrótico congénito. Presenta evolución desfavorable infecciosa y fallece a los 55 días de vida, se acepta necropsia encontrando datos de glomeuroesclerosis focal y segmentaria (GEFS) a nivel renal. La mayoría de los síndromes nefróticos que se transmiten genéticamente y que pueden ser congénitos se presentan en el primer año de vida y evolucionan rápidamente hace la enfermedad renal crónica. El diagnóstico de certeza es molecular evidenciando mutaciones en 4 genes: NHPS1, NPHS2, WT1 y LAMB2. IMPACTO DE LA NUTRICIÓN PARENTERAL TOTAL EN LA FUNCIÓN RENAL DEL PACIENTE RECIÉN NACIDO. *Reyes Pavón Diana, **Delgadillo Castañeda Rodolfo *Departamento de Nutrición **Nefrología pediátrica y transplante renal Centenario Hospital Miguel Hidalgo, Aguascalientes, México. Existen pocos conocimientos para determinar si la carga de solutos administrada mediante la nutrición parenteral total (NPT) tiene un impacto inmediato en la función renal del prematuro versus neonato a término. Además, faltan datos que comparen éste con el impacto renal de la nutrición enteral. Se realizó un estudio retrospectivo, transversal, observacional, analítico, con neonatos que estuvieron hospitalizados de 2006 a 2011, recibiendo o no NPT (por lo menos 3 días) y que cubrían criterios de inclusión. Se excluyeron pacientes con malformaciones de tubo digestivo o vías urinarias, o con anomalías cromosómicas. Se realizaron análisis estadísticos univariados, multivariados, regresión de Cox y riesgo relativo. Se estudió una muestra de 124 pacientes de los cuales el 50% eran recién nacidos prematuros menores de 37 semanas de gestación, y el 50% recién nacidos mayores de esta cifra. La prevalencia de insuficiencia renal aguda (IRA) al alta hospitalaria fué 18.5%. Se analizaron los límites proteicos y de micronutrimentos 54 utilizados, observando que eran de más del doble de lo que se establece como seguro. Los factores asociados a la presencia de IRA fueron prematurez, extremo bajo peso al nacer, talla baja, menor cantidad de kilocalorías totales y no proteicas, balance hídrico negativo, presencia de catéter umbilical y bilirrubinas elevadas. El mantenimiento del balance hídrico global es crucial en el neonato. Aún con cifras superiores a lo esperado en aporte proteico, de micronutrimentos y relación de sustratos, no es posible concluir sobre éstos o la presencia de nutrición parenteral o enteral y la función renal. NEONATOS CON MUY COMPLICACIONES BAJO PESO AL NACER MANEJO Y ESTANCIA HOSPITALARIA EN EL RECIÉN NACIDO PRETÉRMINO DE MUY BAJO PESO AL NACIMIENTO CON Y SIN PROGRAMA MADRE CANGURO Mateos-Sánchez Leovigildo, López-Muñoz Eunice, Huelgas-Plaza Ana Celia, Lara-Flores Gabriel. Hospital de Gineco-Obstetricia 4 “Luis Castelazo Ayala”. Instituto Méxicano del Seguro Social. México, Distrito Federal. Antecedentes: El método madre canguro ha sido en mejorar el crecimiento y en disminuir los días de estancia hospitalaria. Objetivo: Determinar el tiempo de estancia hospitalaria en pretérmino de muy bajo peso al nacimiento con y sin el programa madre canguro. Material y Métodos: Ensayo clínico no aleatorizado. Resultados: Se incluyeron 149 pacientes (65 en el programa canguro y 84 sin el mismo), peso promedio de 1,173.86±246.67 gramos. Con una estancia hospitalaria para el grupo con programa canguro de 57.56±28 días vs 57.61±25.96 para los que no estuvieron en el programa. La velocidad de crecimiento encontrada en el grupo con programa canguro fue de: incremento de peso de 28.85 gramos /día (±6.60), talla 1.22 cm/semana (±0.56) y perímetro cefálico de 0.83 cm/semana (±0.44). Para el caso de los prematuros extremos (≤1,000 gramos al nacimiento) la estancia en el servicio de prematuros para los del grupo de programa canguro fue de 22.31±7.38 días y de 25.19±9.9 días para los que no estuvieron en el mismo. Conclusiones: La estancia hospitalaria de los prematuros de muy bajo peso al nacimiento no se modificó con el programa canguro, sin embargo el incremento ponderal durante el programa canguro es mayor comparado con el registrado previamente. RESTRICCIÓN DEL CRECIMIENTO EXTRAUTERINO EN UN GRUPO DE PACIENTES <1500 G DEL INSTITUTO NACIONAL DE PERINATOLOGÍA Echániz-Avilés MOL, Romero-Maldonado S, Arreola-Ramírez G, Cordero-González G, García Alonso-Themann P, Alcántara-Estrada NA. Instituto Nacional de Perinatología. Para el manejo nutricional óptimo del recién nacido prematuro (RNP), se propone alcanzar una velocidad de crecimiento postnatal (VC) semejante a la de un feto de la misma edad postconcepcional. Los aportes nutricios recomendados son difíciles de mantener a lo largo de la estancia hospitalaria estableciéndose un déficit nutricio. Con el objeto de determinar la prevalencia de la restricción del crecimiento extrauterino (RCEU) en un grupo de 100 RNP <1500 g, se realizó un estudio prospectivo y comparativo durante 2013. Se estratificaron en menores y mayores de 1000 g, se emplearon medias y desviación estándar para variables cuantitativas y frecuencias para las variables cualitativas. Del total de 100 RNP 17% fueron <1000 g (grupo a) y 83% de 1001-1500 g (grupo b). Las morbilidades predominantes en ambos grupos fueron sepsis, anemia y enfermedad pulmonar crónica, con frecuencias de 67%, 81% y 65% respectivamente. La VC promedio en grupo a fue de 18±3 g/día, en grupo b 22±4 g/día. Respecto a las metas 55 nutricias el grupo a presentó mayor promedio de días de ayuno 14±12, nutrición parenteral 25± 19, tiempo para alcanzar la vía oral 17 ± 8 y estancia intrahospitalaria 86± 22, significativamente p.002. En cuanto a RCEU el grupo a presentó 70.6% y el b 54.2%. Lo anterior concuerda con lo reportado en la literatura. La RCEU es virtualmente inevitable con las prácticas nutricias actuales y es importante actuar debido a que la RCEU se asocia a pobres desenlaces en el neurodesarrollo y programación metabólica a largo plazo. NEURODESARROLLO DEL NEONATO DE ALTO RIESGO ALTA TEMPRANA; SEGUIMIENTO DE PREMATUROS EGRESADOS CON PESO MENOR A 1800 GRS. EN UN HOSPITAL DE TERCER NIVEL. Rodríguez-Balderrama Isaías, Morales-Rodríguez Idelma Berenise, De Haro-Hernández Brenda Janeth, Nieto-Sanjuanero Adriana, Medina-de la Cruz Antonia Yesenia, Martinez Ríos Arturo. Hospital Universitario “Dr. José Eleuterio González” Universidad Autónoma de Nuevo León. Servicio de Neonatología. Introducción: La mayor sobrevida de los prematuros se debe a los avances de la tecnología que ha permitido que sobrevivan cada vez más niños de peso menor de 1000 gr. Sin embargo, no existe evidencia sobre el seguimiento por consulta externa de éstos pacientes. Objetivo: Estudiar la media de peso y talla en el seguimiento ambulatorio de prematuros egresados con un peso menor a 1800 gr de la Unidad de cuidados intermedios o intensivos neonatales del Hospital “Dr. José E. González”. Material y métodos: estudio de tipo prospectivo, observacional y analítico, del 1º de mayo del 2012 al 31 de junio del 2013. Se estudiaron variables demográficas, curvas de crecimiento dentro y fuera del hospital (peso, talla, perímetro cefálico, circunferencia braquial, perímetro tricipital, perímetro subescapular y el índice de masa corporal). Resultados: obtuvimos 116 recién nacidos los cuales se egresaron con un peso menor a 1800 gr. El incremento de peso en gr/kg/día, al egreso fue mayor en todas las consultas de seguimiento en comparación con valoración intrahospitalaria con una P<0.001. Conclusión: Encontramos que la media de crecimiento de peso y talla es mayor durante la estancia extrahospitalaria que la intrahospitalaria asi como pacientes con peso bajo para la edad gestacional tuvieron menos días de estancia intrahospitalaria. DESARROLLO NEUROLOGICO EN PACIENTES POSTOPERADOS DE DEFECTOS DE PARED ABDOMINAL CON USO DE ANESTESICOS A TEMPRANA EDAD Cordero González Guadalupe, Guido Ramires Oscar, Machuca Vaca Alfredo, Martínez Hernández Perla Lucero Instituto Nacional de Perinatología Isidro Espinosa de los Reyes. ANTECEDENTES: Gastrosquisis y onfaloceles, causas más comunes de defectos congénitos de pared abdominal que requieren corrección quirúrgica, los pacientes afectados son expuestos a anestésicos que causan apoptosis neuronal y alteraciones en las células dendríticas. Para la evaluación del neurodesarrollo existen diversas escalas, entre ellas Bayley (0 a 2 años) y Terman Merrill (3 a 6 años) que tienen como objetivo valorar aspecto mental, psicomotor, social y coeficiente intelectual respectivamente. MATERIAL Y METODOS: Se realizó un estudio retrospectivo observacional incluyendo 105 pacientes con defectos de pared abdominal y uso de anestésicos tipo benzodiacepinas, opioides y bloqueadores neuromusculares, siendo 85 gastrosquisis y 20 onfaloceles intervenidos quirúrgicamente en el periodo comprendido del 1 de Enero de 2005 al 31 de Diciembre de 2009 y valorados en seguimiento pediátrico hasta los 5 años de edad, se eliminaron 21 por continuar valoración solo por cirugía pediátrica, 8 56 defunciones, 3 traslados, 4 que no acudieron y 1 alta voluntaria, quedando 69 pacientes para el análisis. RESULTADOS: Del total, 61 tuvieron un desarrollo neurológico normal, 2 lento aprendizaje, 6 bajo promedio. El promedio de dias de manejo anestésico fue de 8 días, dosis máxima de midazolam de 130 mcgkgdia, vecuronio 120 mcgkgdía y nalbufina 110mcgkdia. CONCLUSION: El uso de anestésicos a temprana edad no representa un riesgo mayor para alteraciones en el neurodesarrollo. EGRESO TEMPRANO DEL PREMATURO CON PESO DE 1000 A 1500 GRAMOS CON DESARROLLO PSICOMOTOR NORMAL Miranda del Olmo Héctor* Acosta Gómez Yalia** Hospital General de Juchitán SSO, Juchitán de Zaragoza, Oaxaca Introducción. Por décadas a nivel mundial se ha considerado que el prematuro debe egresarse con peso de 1500 a 2000 gramos de las unidades de cuidados intensivos neonatales, como una regla no escrita o criterio mayor. Algo que ha favorecido su morbilidad y mortalidad hospitalaria; pero que ya debe cambiar, considerando que el peso al egreso del neonato, no indica su madurez. Por lo que su manejo integral y pronta estabilidad es lo que debe determinar su egreso hospitalario sin importar su peso. Metodología. Realizamos un estudio descriptivo, longitudinal y analítico de Enero 2011 a Agosto 2014 en un hospital de segundo nivel con Unidad de Cuidados Intensivos Neonatales (UCIN). Captamos y dimos seguimiento a 20 neonatos prematuros entre 29 y 32 semanas de gestación egresados a su domicilio con peso de 1000 a 1400 gramos. Les hicimos seguimiento longitudinal hasta los dos años de vida para valorar su desarrollo psicomotor. Resultados. Se egresaron 20 prematuros con peso de 1000 a 1400 gramos, entre 29 y 32 SDG, tras una estancia hospitalaria promedio de 20 días. 19 pacientes vivos, y al seguimiento longitudinal a 2 años todos presentan un desarrollo psicomotor normal. Conclusiones. El prematuro de 1000 gramos tiene toda la capacidad física y funcional para sobrevivir en su domicilio; y al lograr el egreso temprano del neonato prematuro, se disminuye la morbilidad y mortalidad; sobre todo mejorando la sobrevida de cada recién nacido, así como la integración familiar. Además de reducir los costos hospitalarios EVALUACIÓN DEL NEURODESARROLLO AL AÑO DE EDAD EN NIÑOS CON PESO MENOR DE 1500 GRAMOS Y SUS PRINCIPALES FACTORES ASOCIADOS Flores Mendoza Edgar Ulises1,2, Escalante Padrón Francisco de Jesús1.2, González Amaro Ma. Cristina 1,2 1. Hospital Central “Dr. Ignacio Morones prieto” San Luis Potosí/México 2. Universidad Autónoma de San Luis Potosí Introducción: El seguimiento de recién nacidos (RN) de alto riesgo egresados de las salas de neonatología permite el diagnóstico precoz de alteraciones en el neurodesarrollo (ND) que, tratadas oportunamente, pueden mejorar su pronóstico Material y métodos: Se realizó un estudio retrospectivo, transversal, analítico y observacional en RN con peso al nacer menor de 1500 g; que nacieron durante enero de 2009 a junio de 2011 y que tuvieron evaluación del ND al año de edad; la selección de la muestra fue consecutiva sin aleatorización. Por medio de regresión múltiple se analizó: la relación entre el ND y como posibles factores predictores el peso al nacer, sepsis neonatal, días de ventilación mecánica (VM), ECN y DPB. Resultados: Los RN de < 1500 g fueron el 2.1% del total de nacimientos, con una mortalidad de 26.9%. De los 220 sobrevivientes 54 (26 <1000 g y 28 de 1000-1500g) tuvieron seguimiento al año de edad que representan el 24.5%. 48 pacientes (89%) tuvieron ND normal, 4 pacientes (7%) retraso leve, 1 retraso severo y 1 alteración severa. Solo los días en VM tuvieron una asociación significativa con una p de 0.012 y una r2 (índice de correlación corregida) de 0.165. En el resto de las variables no 57 se encontró asociación. Conclusiones: La mayor parte de nuestros pacientes que nacen con peso <1500 gr al año de vida tuvieron ND normal, sin embargo, la muestra es pequeña. Los días de VM fue el factor asociado significativo, responsable del 16.5% en las alteraciones en el ND PREVALENCIA DE PARÁLISIS CEREBRAL EN PREMATUROS MENORES DE 34 SEMANAS DE GESTACIÓN EN UN CENTRO DE TERCER NIVEL. Arreola Ramírez G, Sereno-Velázquez G. Instituto Nacional de Perinatología, Isidro Espinosa de los Reyes, México, D.F INTRODUCCIÓN: La paralisis cerebral infantil (PCI) es una causa importante de discapacidad en la población de prematuros y frecuentemente se asocia a otras anormalidades sensoriales y cognitivas. En México se desconoce la prevalencia de esta entidad en la población de alto riesgo. OBJETIVO: Conocer la prevalencia de la PCI en prematuros menores de 34 semanas de gestación nacidos en el Instituto Nacional de Perinatología del período del 2007 al 2011. MATERIAL Y MÉTODOS: Estudio de cohorte retrospectiva, los datos se obtuvieron del expediente clínico de prematuros nacidos en el período del 2007 al 2011, menores de 34 semanas de gestación, sin malformaciones congénitas. pertenecientes al programa de seguimiento pediátrico. Se realizó la evaluación neurológica de la clínica Mayo. Dos grupos de análisis: 1, prematuros menores de 30 semanas y 2, prematuros de 30.1 a 34 semanas. Se realizó estadística descriptiva y cálculo de riesgo. RESULTADOS: Se evaluaron 273 niños entre 3 a 7 años. Noventa y cinco (34.7%) pertenecientes al grupo 1 y 178 (65.3%) al grupo 2. Ciento cuarenta y uno (51.6%) del género masculino y 132 (48.3%) del femenino. Se detectaron 13 casos de PCI (4.7%). El síndrome de dificultad respiratoria con OR de 4.8 (IC95% 1.04-22.1), la hemorragia intraventricular con OR de 16.2 (IC 95% 4.7-55.11) y el ser menor a 30 semanas con OR de 3.4 (IC95% 1.09-10.88) fueron los factores de riesgo asociados. CONCLUSION: La prevalencia encontrada del 4.7%, es similar a la reportada en otros centros de tercer nivel. RESULTADOS DE NEURODESARROLLO EN TRILLIZOS A LOS 2 AÑOS DE VIDA DE ACUERDO AL MÈTODO DE EMBARAZO Guido Campuzano Martina Angélica, Sandoval Hernández Tania, Arreola Ramírez Gabriela, García-Alonso Theman Patricia Instituto Nacional de Perinatología INTRODUCCIÓN Los embarazos múltiples presenta un incremento en los últimos 30 años, por los avances en medicina reproductiva y una mayor proporción de mujeres a embarazarse a una edad mayor. En México, no existe por parte del INEGI un reporte del nacimiento de trillizos, pero en África existe la mayor tasa de nacimiento múltiples, de 20 por 1000. Presentan mayor morbilidad perinatal, y mayor riesgo de parálisis cerebral de 23 veces más. MATERIAL Y MÉTODO Estudio descriptivo, retrospectivo de una cohorte, longitudinal, a los 2 años de edad, que acuden al servicio de Seguimiento Pediátrico del Instituto Nacional de Perinatología, del 1 de enero del 2000 al 31 de diciembre del 2010. Se realizaron; frecuencias simples, porcentajes para medidas cualitativas y cuantitativas, de acuerdo con el método de embarazo y ANOVA, Chi-cuadrada. RESULTADOS Acudieron 82 conjuntos de trillizos, 246(100%), fallecieron 12(4.8%), quedaron 234(95.1%), el método espontaneo fue el mas frecuente 34.14%, hiperbilirrubinemia neonatal multifactorial 39.74%. La Valoración de Amiel-Tison, fue anormal del 56.76%, (inseminación artificial). La Parálisis Cerebral a los dos años fue del 1.2%(igual para los diferentes métodos). La Valoración Neuroconductual el retraso leve fue 21.62%, (inseminación artificial). Escala de Bayley MDI 86.8,(método espontaneo), 73.04, (inductores de ovulación) y para el PDI 87.16, (inseminación artificial), 76.75(inductores de 58 ovulación). La Hipoacusia fue igual para los diferentes métodos, y el lenguaje promedio fue por 21 meses. CONCLUSIONES Nosotros no encontramos resultados similares a los de otros autores, ya que el problema motor reportado, en nuestro caso fue muy bajo, y existen pocos estudios de neurodesarrollo en trillizos, por lo que se sugieren mas estudios. . RESULTADOS DEL NEURODESARROLLO A LOS DOS AÑOS DE LOS RECIÉN NACIDOS QUE PRESENTARON HEMORRAGIA INTRAVENTRICULAR Guido Campuzano Martina Angélica, Chowath Degollado Laxmi, Arreola Ramirez Gabriela Instituto Nacional de Perinatología INTRODUCCION: No hay grandes estudios que reporten en verdadero impacto de la Hemorragia Intraventicular (HIV), en los bebes prematuros, y se da por hecho que la presencia de esta incrementa los resultados adversos en el Neurodesarrollo. Sabemos que a menor edad gestacional, la matriz germinal será mas inmadura y la Ecografía Cerebral identifica la HIV, y mas factores de riesgo para la presencia de esta. MATERIAL Y METODOS: Estudio descriptivo de una cohorte retrospectiva, longitudinal. Se analizaron los resultados en el Neurodesarrollo de los niños que acuden al servicio de Seguimiento Pediátrico a los dos años. Se utilizaron frecuencias, medidas de tendencia central, tablas de contingencia, pruebas de Chi2 . RESULTADOS: Revisamos 2976 expedientes, solo 140(3.5%), presentó HIV, mas frecuente la HIVgII 56.4%, sexo masculino 54.3%, peso 1178g, edad gestacional de 30.09 semanas. 40% de las madre fue sana, 36.6% recibió esquema de maduración pulmonar (43.2% HIVgI). Recibieron indometacina 39.3% (60% HIVgIV), sepsis y apnea neonatal màs frecuentes para la HIVgIV. La presencia de hidrocefalia secundaria es del 12.9% (50% HIVgIII) y colocación de válvula ventriculoperitoneal 4.3% (30% HIVgIV). Resultados para Amiel Tison; anormal 85.7% (HIVgIV 90%), Exploración de Mayo 26.1% de parálisis cerebral y solo 2.1% con nula habilidad funcional, retraso en el desarrollo algún grado 42.1%, hipoacusia 3.6% (severa 2.1%, HIVgI, II, IV). CONCLUSIONES: La HIV que se presento con mayor frecuencia fue la grado I y II, que es la reportada por otros autores para el prematuro extremo, es alentador en el presente estudio que IV es la menor frecuente, y sus repercusiones en el Neurodesarrollo son menos que la que reportan otros autores, para la parálisis cerebral. Los resultados son alentadores para nuestro servicio, mas sin embargo, son necesario mas estudios que nos ayuden a mejorar. RESULTADOS EN EL NEURODESARROLLO A LOS 12 MESES DE VIDA DE PACIENTES QUE AMERITARON USO PROLONGADO DE FENTANILO EN EL PERIODO NEONATAL Guido Campuzano Martina Angélica, Romero Jimenez Maria Elena de Jesus. Ramirez Moreno Maria Adela, Cazarez Ortiz Manuel, Robledo Galvan Alicia Elizabeth Centro Médico Nacional 20 de Noviembre ISSSTE INTRODUCCIÓN: A pesar de los avances en las últimas décadas en el manejo de dolor, la evidencia confirma su existencia desde la vida intrauterina y mayor grado de sensibilidad en los neonatos prematuros como de termino, comparados con mayor edad, la falta de conocimiento en este campo y la ausencia de protocolos universales dirigidos a la selección adecuada de un agente farmacológico que permita el desarrollo seguro y eficaz de procedimientos sedativos en la población neonatal aun cuando se conocen las repercusiones a corto y largo plazo en efectos indeseables sobre el neurodesarrollo. MATERIAL Y MÉTODOS: Se realizó un estudio de 104 pacientes, casos y controles, de neonatos que ameritaron uso prolongado de fentanil. Ingresaron a Seguimiento Longitudinal. Durante un periodo de 2009-2014, a los 12 meses, valoración Neurológica de Amiel Tison, Test Psicomotor de Bayley. Se realizò análisis estadístico, descriptivo, 59 Chi Cuadrada y OR. RESULTADOS: El grupo problema, el cual fue expuesto a un prolongado uso de fentanil en número de días y microgramos de tratamiento, formado por 79 (76%), y el grupo control, integrado por 25 (24%) pacientes. Presentaron para Amiel Tison p=0.0475, con OR 2.637, MDI p=0.0517 con OR 2.451, PDI p=0.0081 con OR 3.722, con IC 95%. CONCLUSIONES: Encontramos que el uso prolongado de fentanil en microgramos y días, si tiene repercusión en el neurodesarrollo a los 12 meses, tanto a nivel de la valoración neurológica de Amiel Tison, como el test psicomotor de Bayley escala mental y motora. SEGUIMIENTO NEUROLÓGICO AL PRIMER AÑO DE VIDA DE INFANTES NACIDOS PREMATUROS EN UN CENTRO PERINATAL EN MÉXICO, 2006-2010. Instituto Nacional de Perinatología, Isidro Espinosa de los Reyes. México, D.F. Arreola-Ramírez G , Mera-Pérez GN, Barrera-Reyes RH, García-Alonso P, GuidoCampuzano M. INTRODUCCIÓN: La calidad del desarrollo neurológico en los infantes prematuros es motivo de preocupación. En un reporte previo la prevalencia de anormalidades neurológicas severas al primer año de vida en prematuros menores de 1,000 g fue 13.6% y 4.1% en el grupo de 1000 a 1500 g. OBJETIVO: Comparar el desarrollo neurológico al primer año de vida de prematuros con peso al nacer entre 1,000 a 1499 g (grupo 1) vs menores de 1,000 g (grupo 2), nacidos del 2006 al 2010. MÉTODOS: Cohorte retrospectiva, Se realizó examen neurológico de Amiel Tisón en niños prematuros sin malformaciones congénitas. Se analizaron variables prenatales y morbilidad neonatal. Se utilizó prueba t de student, chi cuadrada y regresión logística binaria. RESULTADOS: Se incluyeron 339 infantes. El grupo 1 con 52.1% de infantes con exploración normal vs 32% del grupo 2, con diferencia estadística significativa. Las anormalidades leves fueron similares para ambos grupos. En el grupo 2, las anormalidades moderadas (12.6%) y severas (3.0%) fueron significativamente mayores vs el grupo 1. La morbilidad con riesgo para anormalidad neurológica fue: hemorragia intraventricular: OR 2.47, IC 95% (1.33-4.44), displasia broncopulmonar: OR 2.60 IC95% (1.60-4.32), peso menor a 1,000 g: OR 2.28 IC 95% (1.38-3.74) y anemia: OR 1.79 (1.60-2.78). La regresión logística mostró que el mayor peso al nacer protege para la anormalidad neurológica: RR 0.998 IC 95% (0.997-0.999), p˂0.002. CONCLUSIONES: Las anormalidades neurológicas moderadas y severas predominaron en los menores de 1,000 g. El peso al nacer un factor independiente de protección para anormalidad neurológica. NEUROLOGÍA NEONATAL NEUROBLASTOMA EN LA ETAPA NEONATAL. REPORTE DE UN CASO Carrillo Ruvalcaba Sergio Arturo, Angulo Castellanos Eusebio, García Morales Elisa, Manjarrez Valladolid José Alfredo Antiguo Hospital Civil de Guadalajara “Fray Antonio Alcalde” Introducción El neuroblastoma es el tumor sólido más común en los niños menores de 1 año de edad. Muchos de estos lactantes son diagnosticados en los primeros meses de vida durante las dos últimas décadas, la mayoría de estos tumores han sido diagnosticados antes del parto debido a la creciente utilización de ultrasonido en el tercer trimestre. Como la experiencia clínica ha aumentado, se ha hecho evidente que la mayoría de los casos perinatales surgen en la glándula adrenal durante el tercer trimestre de la gestación. La presentación típica es una masa quística o sólida detectado en la ecografía fetal. Estas masas normalmente no causan síntomas ni antes o después del nacimiento. El curso clínico es generalmente benigna, presenta una incidencia casi el 60 doble que la de la leucemia, la siguiente neoplasia más frecuente. La incidencia global es 58 por cada 1, 000,000 lactantes por año. 16% de los neuroblastomas son diagnosticados en el primer mes siguiente nacimiento, y se considera que la mitad de todos los neuroblastomas se producen en los recién nacidos, el neuroblastoma perinatal representa una quinta parte de todos los casos de esta enfermedad. Caso clínico Paciente masculino de 1 dia de vida, originario de Tonala, Jalisco. Presenta antecedentes perinatales un nacimiento por via vaginal, con Apgar de 8-9, capurro de 36.6 semanas. Ante un nacimiento favorable se inicia alimentación con formula de inicio presentando a las 6 horas de vida vomitos de contenido gástrico en 4 ocasiones acompañado de distensión abdominal, por lo que se mantiene en ayuno con liquidos intravenosos a 80ml/kg. El examen físico presento peso de 3660 gr, talla 53cm y perímetro cefálico de 36cm, FC de 148lpm, FR 50rpm, Temp 37°C, TA 80/37mmHg, con palidez generalizada, dibujamiento de asas intestinales y masa palpable en abdomen en cuadrante inferior izquierdo de consistencia solida de aproximadamente 4x5cm. Su citología hemática mostro Hb 10.2g/dl, Hto 29.7%, DHL 1711U/L, ante los datos de anemia hemolítica se toma prueba de coombs directa resultando negativa; se toma frotis de sangre periférica que reporta anisocitosis, neutrófilos con abundantes granulaciones toxicas y linfocitos atípicos por lo que se realiza aspirado de medula osea reportando células en forma de roseta con probable infiltración a medula osea de neoplasia no hemolítica. Solicitamos tomografía computarizada de abdomen en la que se observa masa solida de origen suprarrenal izquierda; se somete a Biopsia con aspiración de aguja resultando en neuroblastoma. Conclusiones Ante un cuadro inespecifico de tumor solido abdominal y en especial de un neuroblastoma, este paciente mostro datos de anemia hemolitica la cual solo se encuentra presente en el 2% de los casos con neuroblastoma, por lo tanto es de suma importancia realizar un abordaje completo para lograr un diagnostico precoz y tratamiento oportuno. REPORTE DE CASO: TUMOR NEUROEPITELIAL. Cordero González Guadalupe. Segura Roldan María de los Ángeles. Sereno Velázquez Gabriela. Instituto Nacional de Perinatología El tumor neuroepitelial fue descrito por primera vez por Daummas-Deport en 1988. Los autores sugieren que estas lesiones tienen características patológicas que son distintas de otros tumores de bajo grado que justifica una nueva designación patológica, como la arquitectura multinodular, polimorfismo celular de alto grado y asociación con displasia cortical; con frecuencia se asocia con epilepsia refractaria al tratamiento, en niños y adolescentes, el pronóstico para el control de las convulsiones es excelentes después de la resección del tumor. Pretérmino de 32.2, nace por cesárea, maniobras básicas de reanimación. Apgar 8/9, Capurro 32.2 SDG, S.A 2, Exploración física normal. Peso: 1065, Talla 38.5, Perímetro cefálico 26cm. 25 días con apoyo de oxigeno, se termina IgG e IgM para el complejo TORCH por ultrasonido transfontanelar con calcificaciones, valoración por oftalmología normal, TAC de cráneo ventriculomegalia leve simétrica quiste neuroepitelial del cuerno posterior del ventrículo derecho y calcificación de la cabeza del núcleo caudado, sin datos neurológicos anormales hasta los 4 meses: Amiel-Tison anormal por llanto agudo y monótono, limitación de ángulos, paso pasivo al llevar sentado y maniobra inversa ausente, reflejos patológicos persistentes audición periférica normal bilateral. 6 meses Amiel-Tison anormal por estrabismo, hiperextensión de los extensores del cuello, actividad motora espontanea pobre, limitación de ángulos, rigideces lábiles, extensión del tronco exagerada, clonus bilateral, hiperreflexia rotuliana y bicipital no tiene sostén cefálico, incrementado el tono de las 4 extremidades, tiende a epistótonos y tijera. Electroencefalograma normal. 61 REPORTE DE UN CASO. ENCEFALOMALACIA MULTIQUÍSTICA ASOCIADA A MUERTE FETAL DE UN GEMELO. Arroyo Cabrales Leyla María. Garza Morales Saúl. Galindo Cassani Mónica Lorena. Instituto Nacional de Perinatología. Introducción: La muerte fetal individual en un embarazo gemelar monocorial puede dar complicaciones graves del gemelo sobreviviente, incluyendo daño en el cerebro. La leucomalacia multiquística es una forma poco común de lesión isquémica. Originalmente se pensó que se producía por embolización a través de los vasos comunicantes para el gemelo sobreviviente, recientemente se ha propuesto que la hipotensión grave e hipoxemia fetal en el gemelo sobreviviente inmediatamente después de la muerte del gemelo es el mecanismo del daño cerebral. Caso Clínico: Madre de 22 años gesta 3; con embarazo gemelar monocorial biamniótico con óbito de un gemelo a las 16 semanas de gestación (SDG). Reporte ultrasonográfico de la semana 26.5 con imagen quística de 4.8 x 2.3 x 3.4 cm, localizada en hemisferio derecho aparentemente intraventricular, con aumento en la amplitud del espacio subaracnoideo en fosa posterior. Neurosonografia a las 35.5 SDG con lesión cortical, sin evidencia de imagen quística intraparenquimatosa (probable quiste porencefalico). Obtenido vía abdominal, al nacimiento vigoroso, Apgar 8/9, Silverman de 1. En 1er día de vida se realiza electroencefalograma con reporte de Disfunción cerebral generalizada, con actividad epileptiforme multifocal y generalizada por lo que se impregna con difenilhidantoína; resonancia magnética con leucomalacia, quiste porencefalico; datos sugerentes de encefalomalacia multiquística secundaria a muerte del otro gemelo. Conclusiones: Es importante buscar esta complicación en casos de muerte de un gemelo durante el segundo trimestre de gestación. NUTRICIÓN Y ALTERACIONES DIGESTIVAS NEONATALES ABORDAJE DE LA COLESTASIS INTRAHEPÁTICA CRÓNICA EN UN PREMATURO EXTREMO, A PROPÓSITO DE UN CASO. Arteaga García Felipe, Espinosa Oropeza Irma Adriana, Pérez González Noé, Alonso Galindo Santa Judith, Tenorio Jiménez María Jazmín. Servicio de Neonatología del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México. Introducción: Se conoce como síndrome de Alagille a la colestasis intrahepática crónica (CIC), por hipoplasia de vías biliares intrahepática, con escasez de los conductos hepáticos y es considerado un trastorno autosómico dominante de expresión variable en el que está implicado el cromosoma 20p12: donde se localiza el gen JAG 1.Material y métodos. Estudio de prematuro con síndrome de Alagille e identificación de patología por autopsia. Resultados: Lactante masculino; producto de la gesta 1, madre de 17 años, obtenido vía vaginal de 0.765kg, APGAR 9; Ingresa al servicio de UCIN el 28.12.2011 de 34 SDG, por datos de sepsis y enterocolitis requiriendo manejo con ampicilina y Cefepime por aislamiento de Enterococcus faecalis; la evolución clínica inadecuada, es evaluado por neurología, oftalmología y cardiología con diagnóstico de ROP1,PCA y derrame pericardico; la progresión alimentaria insidiosa, descartando Enfermedad de Hirshprung; el servicio de nefrología confirma la acidosis tubular renal y nefritis túbulointersticial iniciando manejo con hidralazina; Finalmente después de una estancia intrahospitalaria prolongada con falla alimentaria y colestasis crónica el bebe presenta bradicardia y apnea secundaria, requiriendo maniobras de reanimación avanzada, asistolia y muerte; se decide por tal motivo la realización de la autopsia donde se confirma el diagnóstico. Conclusión: La experiencia clínica para este caso con CIC fue el manejo multidisciplinario, que permitió llegar al diagnóstico. La sobrevida de la CIC con lesiones 62 cardiacas se reporta en 40%; y, en el caso de nuestro niño la correlación anatomopatológico fue fundamental sin la cual el diagnóstico hubiese sido imposible. COMPORTAMIENTO DE RECIÉN NACIDOS CON GASTROSQUISIS EN UN SERVICIO DE NEONATOLOGÍA. Sánchez M, Fabiola., García M, Elisa, Gutiérrez P. José Alfonso, Angulo C. Eusebio. Servicio Neonatología. Antiguo Hospital Civil “Fray Antonio Alcalde” Introducción: Gastrosquisis defecto congénito de la pared abdominal anterior, con protusión de vísceras y órganos abdominales. Incidencia en México 0.9 casos por 1000 nacidos vivos. Metodología: Estudio Transversal descriptivo, analítico, retrospectivo. Incluyó neonatos con el defecto nacidos entre noviembre 2010 a noviembre 2014. Información obtenida en expedientes, considerando edad gestacional, peso, antecedentes maternos, morbilidades asociadas y mortalidad. Resultados: Se estudiaron 35 pacientes con gastrosquisis de 18,710 nacimientos, excluimos 2. Nuestra incidencia fue de 1.8/1,000 RNV. 18(51.4%) tuvieron malformaciones asociadas. 21(60%) masculinos y 14(40%) femeninos. La edad materna promedio 19.5 años. Nacimiento 23 (69.6%) cesárea y 10(30.4%) parto. Edad gestacional promedio 37 semanas. Morbilidad en los 33 pacientes: sepsis 29(88%), hipoalbuminemia 24(73%), anemia 21(63%), colestasis 16(48%) y neumonía 13(39%). Mortalidad 11(33%), asociada principalmente a sepsis 7 (63%). Conclusiones: Incidencia nuestra 1.8/1000 RNV por 0.9/1000 en RYVEMCE y 0.5/1000 en EUA. Malformaciones asociadas nuestra por 51% por 30% en Nuevo León. INPER reporta 1:1.4 hombres/mujeres y nosotros 1:0.6. Vía del nacimiento: 70% cesárea en nuestro estudio 62% en Uruguay, 55% en Irán y 83% en INPER. Edad gestacional casi todos los pacientes nacen a término. Morbilidad sepsis en 88% por 39% en el INPER y 54% en IMSS Jalisco y colestasis 48% por 18% en INPER. La mortalidad nuestra 33%, 35% en Nuevo León y 5-10% en EUA. CORRELACIÓN DE LA BILIRRUBINOMETRÍA TRANSCUTÁNEA Y LA BILIRRUBINOMETRÍA SÉRICA, EN EL RECIÉN NACIDO DE TÉRMINO Y PRETÉRMINO TARDÍO. López Garrido Esteban, Chávez Gutiérrez Carlos, Rivera Vázquez Patricia Hospital Regional de Alta Especialidad de Ciudad Victoria “Bicentenario 2010” INTRODUCCION: La determinación de la bilirrubina sérica (BS) involucra un procedimiento doloroso que es la punción. La bilirrubinometria transcutánea (BTC) es un procedimiento rápido, no invasivo que puede evitar punciones innecesarias para la determinación del nivel de bilirrubinas. OBEJTIVO: Valorar la correlación entre la medición de la BTC y BS en los recién nacidos de termino (RNT) y los recién nacidos pretérmino tardío (RNPT tardío) en el momento del inicio de la ictericia. MATERIAL Y METODOS: Se enrolaron prospectivamente 111 recién nacidos > 34 SDG en los que se les midió la BTC en la región esternal (mg/dl), en el momento de aparición de la ictericia con el icterómetro JM 103 de la marca Dragüer, así como la BS a través de química seca realizada con el equipo VITROS® 5.1 (mg/dl) en un lapso no mayor de 30 minutos. RESULTADOS: Un total de 111 neonatos (rango 34 a 41.1 SDG, peso al nacer 1480 a 4 460g) se les realizo determinación de la BTC y BS al momento de la detección de la ictericia. El coeficiente de correlación entre la bilirrubina sérica vs bilirrubina transcutánea fue de ѓ= 0.715, con valor de p=0.000 y una media de diferencia de 0.7 + 3.5mg/dl entre ambas determinaciones. CONCLUSIONES: Existe buena correlación entre la BS vs BTC en los recién nacidos de termino y pretérmino tardíos. Este dispositivo puede ser usado en la práctica clínica para reducir la toma de muestras sanguíneas innecesarias. CUIDADOS ESPECIFICOS PARA EL NEONATO CON GASTROSQUISIS 63 Peña Medina Sandra Elizabeth Universidad Nacional Autónoma de México. ENEO Posgrado. Instituto Nacional de Pediatría INTRODUCCIÓN: Los defectos de la pared abdominal anterior conforman un espectro de malformaciones anatómicas estructurales de etiología diversa con severidad y pronóstico variables. La gastrosquisis es un defecto abdominal paraumbilical, habitualmente lateral derecho, que compromete todas las capas de la pared anterior del abdomen con el pasaje de vísceras abdominales hacia la cavidad amniótica, donde flotan en forma libre. El intestino suele dañarse en distinta intensidad y el pronóstico depende del grado de deterioro intestinal. MATERIAL Y MÉTODOS: Se trata de un estudio retrospectivo y de revisión, se exploró y analizo, la bibliografía existente, con los cuidados más importantes y adecuados para el manejo integral de pacientes con gastrosquisis. RESULTADOS: Se obtuvo información de gran utilidad que permitió el análisis de la problemática para posteriormente identificar y adaptar los cuidados necesarios y adecuados para el manejo holístico del paciente con gastrosquisis como: el manejo de la vía aérea, de líquidos y electrolitos, instalación de sonda orogástrica, manejo del defecto, termorregulación, cambios posturales, instalación de sonda vesical, monitorización de glicemia, etc. las cuales prevengan futuras complicaciones. CONCLUSIONES: Se observó la escases de investigaciones que reflejen el adecuado cuidado de enfermería para el neonato con este problema, el cual requiere un manejo multidisciplinario especializado, por lo que es importante la realización de estudios que muestren una guía clínica para el manejo consensuado que permita unificar criterios y que contribuya a mejorar las condiciones de salud de los neonatos con Gastrosquisis, de manera más competente, eficaz y humanizada. EFICACIA DE LA ADMINISTRACIÓN DE ÁCIDO DOCOSAHEXAENOICO SOBRE ENTEROCOLITIS NECROSANTE EN NEONATOS PRETÉRMINO Cruz Reynoso Leonardo1, Aguilera Joaquín Augusto1 1 Hospital de Gineco Obstetricia N° 3, C.M.N. La Raza Introducción: La enterocolitis necrosante (ECN) es la urgencia gastrointestinal más frecuente en neonatos pretérmino del 5-10%, con peso al nacer <1500g, que son atendidos a nivel mundial, convirtiéndola en una de las mayores patologías del periodo neonatal. El ácido docosahexaenoico (DHA), pudiera tener efecto anti-inflamatorio sobre la ECN, por lo que se ha propuesto como estrategia para disminuirla. Material y Métodos: Ensayo clínico, aleatorizado, doble-ciego en neonatos pretérmino atendidos en el HGO N° 3, La Raza con peso al nacer de 1000-1500 g., con indicación médica para iniciar la vía enteral. Un grupo recibió 75 mg de DHA/kg/día más aceite de girasol y el grupo control recibió aceite de girasol. Codificándose como grupo A y B. Resultados: Se analizaron 25 neonatos del grupo A y 28 del grupo B. Se confirmó ECN en un 17.9% del grupo B, comparado con 0% del grupo A. Se obtuvo un riesgo relativo (RR 0.82; IC 95% 0.701-0.977; p= 0.034). Las co-variables fueron similares entre grupos, sin diferencias significativas en la administración de medicamentos como esteroides, AINES, antibióticos, procinético, omeprazol o hierro (p>0.05). La mediana de la edad gestacional al ingreso fue menor en grupo A vs. grupo B 30.3 semanas [27.6-33.0] vs. 31.1 [28.1-34.0]. Conclusión: La administración del DHA desde el inicio de la vía enteral podría prevenir el desarrollo de enterocolitis. FACTORES DE RIESGO ASOCIADOS A ENTEROCOLITIS NECROSANTE COMPLICADA Y SU EVOLUCIÓN POST QUIRÚRGICA EN UN HOSPITAL DE TERCER NIVEL Carlos Razo Magallón,1 Gabriela Ambriz González,1 José Manuel Zertuche Coindreau,1 64 Juan Carlos Barrera de León,2 1 Servicio de cirugía pediátrica, UMAE Hospital de Pediatría CMNO. Instituto Mexicano del Seguro Social. 2 División de Educación en Salud, UMAE Hospital de Pediatría CMNO. Instituto Mexicano del Seguro Social. Introducción: La Enterocolitis Necrosante (ECN) es un síndrome adquirido de necrosis intestinal de etiología multifactorial y fisiopatología desconocida. Existen factores asociados, entre ellos prematurez, inmadurez digestiva, infecciones y compromiso vascular. La clasificación de Bell estadifica la enfermedad y determina la conducta médico quirúrgica. El objetivo fue determinar factores de riesgo asociados a ECN complicada y su evolución post quirúrgica. Material y métodos: Estudio de casos y controles en pacientes con ECN de Marzo/2011 a Diciembre/2013. Se incluyeron recién nacidos evaluados y tratados en una unidad de referencia formándose dos grupos de acuerdo a la clasificación de Bell modificada: Grupo a) Enterocolitis no complicada estadio I, Grupo b) Enterocolitis complicada estadios II y III. Estadística inferencial con chi cuadrada y U de Mann Whitney, asociación de riesgo con razón de momios (OR). Paquete estadístico SPSS 21.0. Resultados: Se estudiaron 62 pacientes: ECN no complicada n=31 y ECN complicada n=31. Masculino 15 (68%) vs 22 (71%) p=0.070, edad gestacional 33 (26-41) vs 34 (2641) p=0.740. Peso 1830 (720-4260) vs 1940 (790-3840) p=0.899. Manejo conservador 30 (97%) vs 3 (10%), laparotomía 0 (0) vs 19 (61%), drenaje percutáneo 1 (3%) vs 9 (29%) p=000. Manejo quirúrgico Laparotomía mas drenaje 4 (13%), resección con derivación 15 (48%), drenaje percutáneo 9 (21%) y ninguno 3 (10%). Reintervención quirúrgica 7 (23%). Defunción 6 (19%) vs 17 (55%) p=0.009. Ventilación mecánica OR 4.44 (1.52-12.94), inestabilidad hemodinámica OR 6.03 (2.0-18.17). Conclusión: los factores asociados a enterocolitis complicada fueron presencia de ventilación mecánica asistida e inestabilidad hemodinámica. FACTORES DE RIESGO ASOCIADOS A HIPERBILIRRUBINEMIA NEONATAL SEVERA MERITORIA DE MANEJO CON EXANGUINOTRANSFUSIÓN. Juan Rafael Zárate Guerrero,1 Ma. Guadalupe Vázquez Mendoza,2 Luis Raymundo Bañales Martínez, 3Juan Carlos Barrera de León,4 1 Servicio de pediátrica, UMAE Hospital de Pediatría CMNO. 2 Servicio de Neonatología UMAE HGO 48 León Guanajuato. 3,4 División de Educación en Salud, UMAE Hospital de Pediatría CMNO. Instituto Mexicano del Seguro Social. Introducción: la hiperbilirrubinemia es un problema frecuente que puede repercutir en el pronóstico del neonato. Existen factores que pueden asociarse a necesidad de exanguinotransfusión en pacientes con mayor gravedad. El objetivo fue determinar los factores de riesgo asociados a hiperbilirrubinemia severa meritoria de exanguinotransfusión. Material y métodos: estudio de casos y controles realizado de marzo/2103 a septiembre/2014 incluyendo a neonatos de terapia intensiva con hiperbilirrubinemia severa meritoria de exanguinoransfusión según criterios de la Academia Americana de Pediatría. Estadística inferencial con chi cuadrada para proporciones y U de Man Witney para medianas, asociación de riesgo con razón de momios (OR). Paquete estadístico SPSS 21.0. Resultados: Se incluyeron 100 neonatos en dos grupos: Grupo exanguinados n=50 y grupo no exanguinados n=50. Edad gestacional 38.5 semanas (26-42) vs 37.5 (26-42) p=0.529, peso 3062 gramos (10004600) vs 2900 (980-4700) p=0.458. Factores de riesgo: sexo masculino n=36 (72%) vs 29 (58%) p=0.001, OR 3.72 (1.67-8.30), sepsis neonatal 23 (46%) vs 10 (20%) p=0.005 OR3.40 (1.40-8.28), Apgar bajo 8 (16%) vs 1 (2%) p=0.014 OR 9.33 (1.12-17.70), enfermedad hipertensiva materna 17 (34%) vs 7 (14%) p=0.019 OR 3.16 (1.17-8.51), cesarea 39 (78%) vs 28 (56%) p=0.019 OR 2.78 (1.15-6.79), Incompatibilidad ABO 28 (56%) vs 6 (12%) OR 9.33 (3.36-25.87), coombs directo 14 (28%) vs 2 (4%) p=0.003 OR 65 4.8 (2.07-46.35), fototerapia doble 43 (86%) vs 28 (56%) p=0.003 OR 4.82 (1.82-12.79). Conclusiones: los factores asociados a exanguinotrasnfusión por hiperbilirrubinemia severa fueron sexo masculino, ventilación mecánica, sepsis, enfermedad hipertensiva, cesarea, etiología ABO, coombs directo y de fototerapia doble. GANANCIA PONDERAL EN EL PRETERMINO DE MUY BAJO PESO AL NACER ALIMENTADO CON NUTRICIÓN ENTERAL Y PARENTERAL Mateos-Sánchez Leovigildo, López-Muñoz Eunice, Contreras-Escobedo Teresa, Hernández-Uscanga María Elena, Gutiérrez-Hernández Jorge Isaac, Lara-Flores Gabriel. Hospital de Gineco-Obstetricia 4 “Luis Castelazo Ayala”. Instituto Méxicano del Seguro Social. México, Distrito Federal. Antecedentes: El neonato críticamente enfermo con deprivación de sustratos y demandas energéticas incrementadas contribuyen al rápido desarrollo de la desnutrición. Objetivos: Determinar la ganancia ponderal en los prematuros alimentados con NPT y enteral. Material y Métodos: Diseño del Estudio: Descriptivo. Resultados: Se incluyeron 115 pacientes. El inicio de la NPT ocurrió en el 78% de los pacientes durante el tercer día de vida. El promedio de carbohidratos en la NPT fue de 8 (GKM de 11). El aporte calórico total al día 7 de vida fue el suficiente para cubrir las necesidades metabólicas basales, la pérdida ponderal máxima en promedio fue de 50 g al tercer día de vida, la recuperación ponderal comenzó a partir del séptimo día de vida, recuperación del peso al nacimiento al día 16. La ganancia ponderal promedio fue de 31 g/kg/día y 252 g totales al día 28 de vida. La correlación de Spearman entre el peso y la sepsis fue estadísticamente significativa, (13,43, p=0.000); así como el peso y la intolerancia a la vía oral (5,293, p=0.021) y el peso con el STDA (6,566, p=0.010). Conclusiones: La recuperación del peso al nacimiento se encontró dentro de los rangos aceptados; el aporte calórico total fue inadecuado, aunque suficiente para cubrir los requerimientos basales. HIPERBILIRRUBINEMIA Y EL TRATAMIENTO DE FOTOTERAPIA EN LA UNIDAD NEONATAL. Gutiérrez, Alarcón, Azuhayt Universidad Nacional Autónoma de Mexica. ENEO-UNAM Posgrado. Instituto Nacional de Pediatría Introducción: La hiperbilirrubinemia es un problema frecuente en los neonatos. Entre un 22-50 % de los recién nacidos a término y un porcentaje mayor en los recién nacidos pretérmino presentan ictericia durante las primeras semanas de vida. La bilirrubina proviene de la trasformación, en el sistema reticuloendotelial, de la hemoglobina procedente de la destrucción de glóbulos rojos. La eficiencia de la fototerapia se centra en la irradiación de la longitud de onda administrada por los equipos de tubos fluorescentes de luz azul, lámparas halógenas, almohadillas con fibra óptica. Material y métodos: Se realizó una búsqueda de artículos relacionados con el tema en distintas bases de datos, posteriormente se realiza un análisis utilizando palabras clave como recién nacido de termino, pretérmino, ictericia neonatal, fototerapia. Resultados: Se obtuvo un total de 20 artículos actuales, de diversa procedencia en donde se menciona el proceso de la hiperbilirrubinemia y la importancia de la aplicación de la fototerapia, con la fundamentación científica sobre la trasformación de la bilirrubina atreves de la absorción de la luz, considerando el tipo de luz, intensidad, área expuesta y tiempo de exposición con resultados favorables de estos factores evitando procedimientos como exanguíneotransfusión, disminuyendo la estancia hospitalaria. Conclusión: Es importante tomar en cuenta la determinación del nivel de bilirrubina y su relación con la edad de horas del neonato. Evidentemente se puede determinar al tratamiento de fototerapia como estándar del cuidado en la hiperbilirrubinemia, obteniendo resultados satisfactorios, 66 considerando dicho tratamiento como preventivo para la morbilidad y mortalidad en el cuidado neonatal. PERFORACIÓN GÁSTRICA NEONATAL. REPORTE DE UN CASO TEMOLTZIN PÉREZ YM. (1), CORDOVA LARA N. (2), TORIZ R. (3), CASTILLO SPINDOLA P (4) (1) Médico Residente de Segundo Año de Pediatría del Hospital Regional de Alta Especialidad Veracruz, SESVER. México. (2) Neonatólogo. Encargado del servicio de Neonatología. Hospital Regional de Xalapa “Dr. Luis F. Nachón SESVER. México. (3) Cirujano Pediatra, Encargado del servicio de Cirugía Pediátrica. Hospital Regional de Xalapa “Dr. Luis F. Nachón SESVER. México. (4) Neonatóloga, Médico Adscrito al Servicio de Neonatología. Hospital Regional Alta Especialidad Veracruz. SESVER. México HOSPITAL REGIONAL DE XALAPA. “DR. LUIS F. NACHON”. SESVER. XALAPA, VERACRUZ.MEXICO. Introducción: La perforación gástrica en neonatología es una urgencia quirúrgica rara, de escasa supervivencia según la literatura. Su mortalidad oscila entre 41 y 80%. Muchos casos pasan desapercibidos, inclusive diagnosticados hasta la necropsia. La sobrevida depende del diagnóstico y abordaje precoz. Existen diversas etiologías: Prematurez, bajo peso al nacimiento, ausencia de musculatura gástrica, sepsis, traumatismos, aplicación de sondas, úlceras de estrés, isquemia debida a cortocircuitos arteriovenosos, asfixia neonatal , malformaciones del estómago que originen hiperpresión y ventiloterapia neonatal en el síndrome de dificultad respiratoria. Se presenta caso clínico por la baja frecuencia de presentación y alta tasa de mortalidad. Caso clínico: Neonato de 8 días. Enviado con diagnósticos: Pretérmino, restricción del crecimiento intrauterino por embarazo gemelar, Enterocolitis necrotizante III B, perforación intestinal, trombocitopenia, sangrado de tubo digestivo. Gesta 2. Embarazo gemelar control prenatal. APGAR 5/8, peso 1800 g, capurro 36.6 SDG. Inicia al tercer día, incremento del perímetro abdominal de 26 a 30 cm. Clínicamente aspecto deshidratado, abdomen doloroso, distendido, globoso, timpánico, peristalsis ausente. Ingresó a UCIN con exámenes paraclínicos, se corroboró presencia de aire en cavidad abdominal. Se realizó laparotomía encontrando: Salida de aire al incidir cavidad. Intestino sin lesión, se identificó perforación gástrica de 0.5 cm en fondo gástrico, zona de isquemia y tejido friable. Cursó con buena evolución egresando a los 14 días. Discusión: Dentro de los antecedentes importantes para este caso se encontraba: La prematurez, peso bajo al nacimiento, colocación de sondas y APGAR bajo, probable asfixia neonatal, se ignoraba si se inició la vía oral. RECUPERACIÓN DE PESO AL NACER CON NUTRICIÓN PARENTERAL AGRESIVA (NPT) AGRESIVA EN RECIÉN NACIDOS PREMATUROS <1500G EN EL INSTITUTO NACIONAL DE PERINATOLOGÍA. Cordero Guadalupe, Maynez Claudia, Echaniz O, Carrera S, Yllescas E, Sandra, Corral E, Barrera I. Instituto Nacional de Perinatología. México D.F. Introducción: Un aporte nutricio adecuado desde el nacimiento es crítico para prevenir la restricción de crecimiento extrauterino y para el óptimo neurodesarrollo. Material y metodos: estudio prospectivo para evaluar los resultados inmediatos usando NPT agresiva (aminoacidos desde el nacimiento, proteínas y lípidos en el día 1 y proteínas hasta 4 g/kg/día) en un grupo de prematuros <1500g estratificados en <1000 g y mayores,registrando la velocidad de crecimiento, días de ayuno, de nutrición parenteral, 67 para alcanzar el peso al nacer y la vía enteral total así como aportes calóricos. Se realizó análisis univariado de medias y desviaciones estándar de variables cuantitativas. Resultados: se analizaron 64 pacientes. Los promedios fueron: en <1500g una velocidad media de crecimiento a los 14 días de 12±7g y para <1000g de 11± 9g; días de ayuno en <1500g 14±12 y en <1000g de 5±4; días de nutrición parenteral para <1500g 24±19 y 18±11 en <1000g; días para alcanzar el peso al nacer de 11±5 y 11±4 respectivamente, asi como 22±15 y 21±12 para alcanzar la vía enteral total. Los aportes calóricos al día 14 fueron de 104±24 y 106±26 cal/kg/d. Conclusiones: el uso de la NPT agresiva permite un aporte calórico mayor temprano, lo que ha contribuido a mejorar el tiempo de recuperación del peso al nacimiento así como la velocidad media de crecimiento de los recién nacidos menores de 1500g. TOLERANCIA DE AMINOÁCIDOS Y LÍPIDOS A UNA DOSIS DE 3.5 G POR KG DE PESO DESDE EL PRIMER DÍA DE VIDA EN PREMATUROS. Cárdenas-del Castillo Bárbara Gabriela, Medina-de la Cruz Antonia Yesenia, RodríguezBalderrama Isaías, De la O-Cavazos Manuel Enrique, Barreto-Arroyo Itzel, MoralesRodríguez Idelma Berenise. Hospital Universitario “Dr. José Eleuterio González” Universidad Autónoma de Nuevo León Objetivo: Vigilar la tolerancia del prematuro a la administración temprana y a dosis altas de lípidos y amino ácidos en la NTP desde el nacimiento, correlacionar variables bioquímicas y valorar el impacto en el crecimiento al egreso. Material y métodos: Estudio observacional, prospectivo y analítico. Se estudiaron 100 prematuros menores de 35 semanas, se aleatorizaron en Grupo A para recibir 3.5 g/kg /día de AA y 3.5 g/kg/día de lípidos en la NTP desde el 1er día de vida y hasta alcanzar la vía enteral total y en el Grupo B para recibir 1g /kg/día de AA y 1g/kg/día de lípidos desde el 1er día de vida e incrementar 0.5g/kg/día de AA y lípidos hasta llegar a 3.5 g/kg/día. Resultados: El peso en el Grupo A es de 1831±327gr y 1883±300 gr para del Grupo B, p 0.412, la longitud al alta en el Grupo A 41±2 cm y 43±2 cm en el Grupo B con una p<0.001. El perímetro cefálico al egreso fue de 30±2 cm para el Grupo A y 31±1 cm en el Grupo B con una p=0.003. Las determinaciones bioquímicas no presentaron significancia estadística. Las complicaciones en la UCIN y la mortalidad fueron similares en ambos grupos. Los días de estancia intrahospitalaria fueron menores en el Grupo A, 21±16 días y 29 ±19 días en el Grupo B (p=0.029). Conclusiones: Iniciar la NTP a dosis altas y de forma temprana, no evidencia una mayor ganancia de peso, longitud ni perímetro cefálico en el prematuro al egreso. VELOCIDAD DE CRECIMIENTO EN EL PRETERMINO DE MUY BAJO PESO AL NACER CON Y SIN ESTANDARIZACIÓN EN LA INDICACIÓN DE LA NUTRICIÓN PARENTERAL TOTAL M. en C. M. Dr. Leovigildo Mateos Sánchez, Dra. en C. M. Dra. Eunice López Muñoz, Dra. Alejandra Sánchez Cruz, Dr. Jorge Isaac Gutiérrez Hernández, Dra. María Elena Hernández Uscanga INSTITUTO MEXICANO DEL SEGURO SOCIAL UMAE HOSPITAL DE GINECO OBSTETRICIA No. 4 “DR. LUIS CASTELAZO AYALA” Introducción: En el neonato críticamente enfermo, la deprivación de sustratos, aunado a las demandas energéticas incrementadas por la enfermedad de base y por las necesidades metabólicas asociadas al crecimiento, contribuyen al rápido desarrollo de la desnutrición, con disminución de la resistencia orgánica, incremento del riesgo de infecciones y pobre cicatrización. El tiempo necesario para recuperar la tasa esperada de crecimiento y desarrollo, estará en relación con la gravedad de la enfermedad y el grado 68 de prematuridad. El tracto gastrointestinal aún no está adaptado a la alimentación enteral. La leche, de preferencia de la madre o de un banco de leche humana, puede iniciarse de forma precoz, sobre todo para el más inmaduro, estos requieren nutrición parenteral (parcial o total) para proporcionar nutrientes y calorías adecuadas para su crecimiento, y puede ser necesario por varias semanas. Objetivos: Comparar la velocidad de crecimiento en el pretermino de muy bajo peso al nacer con y sin estandarización en la indicación de la nutrición parenteral total en el Hospital de Gineco-obstetricia 4 “Luis Castelazo Ayala”. Material y Métodos: Diseño del estudio: Ensayo clínico no aleatorizado. Resultados: Se estudiaron 120 pacientes, de éstos 57 fueron masculinos (47.5%) y 63 femeninos (52.5%). La media para la edad gestacional fue de 30.2 semanas de gestación (±2.18). La media del peso al nacimiento fue 1150 gramos (±250). El promedio de talla al nacimiento fue de 37.08 cm, (±2.94), y para el perímetro cefálico fue de 26.93cm (±2.26). Los pacientes estudiados, se mantuvieron en ayuno, el promedio de días que duraron así fue de 4.65 (± 3.5). La nutrición parenteral fue iniciada en el 7.6% en el primer día de vida, al tercer día de vida el 74.16% se encontraba con nutrición parenteral, con un aporte promedio de carbohidratos al día 7 de vida de 8.9 g, que corresponde a una glucosa/kg/minuto (GKM) de 6.18, lípidos de 2.36 y proteínas de 2.68. La Relación Calórico No Protéica/ g de Proteínas al día 7 fue de 17.41, la relación calórico no protéica/ g de Nitrógeno al día 7 fue de 108.81. El promedio de aporte calorico total (vía enteral y parenteral) al día 7 fue de 87.84 (±30.83). El peso promedio al día 28 fue de 1.32 kg. La pérdida ponderal maxima fue de 14.51% en relación al peso al nacimiento. En promedio, la recuperación del peso al nacimiento ocurrió al día 15.98. Al contrastar las variables de interés la prueba mostró significancia estadística entre ambos grupos, el peso al nacimiento con una p= 0.000 y la hipoxia perinatal con una p= 0.000, mientras que la diferencia de peso (peso al nacer-peso final) p= 0.650, no mostró significancia. Conclusiones: la pérdida de peso máxima se presentó en los pacientes estudiados de acuerdo con lo esperado, de continuar la estandarización en el aporte de calorías totales mejorará la velocidad de crecimiento. El incremento ponderal es significativamente mayor en los casos. PREMATUREZ CUÁLES SON LOS SIGNOS DE ESTRÉS MÁS FRECUENTES QUE PRESENTAN PREMATUROS HOSPITALIZADOS EN LA UCIN Caballero Miguel Brizeida Universidad Nacional Autónoma de México. ENEO Posgrado. Instituto Nacional de Pediatría. Introducción: El estrés es un proceso biológico y psicológico que se origina ante exigencias y requerimientos internos o externos al organismo, por ello se realizó una revisión de estudios previos y actuales que nos llevará a conocer e identificar los signos de estrés que presentan los prematuros hospitalizados en la Unidad de Cuidados Intensivos Neonatales (UCIN), con la finalidad de poder disminuir el estrés y brindarles un ambiente de confort. Material y métodos: Se realizó una revisión bibliográfica de artículos relacionados basados en estudios de casos reales, analizando la presencia de signos de estrés en las unidades de cuidados intensivos neonatales. Resultados: Los principales signos de estrés que se han identificado en las áreas en donde se les brinda atención a los prematuros son la extensión exagerada y mantenida de brazos y/o piernas, el fruncir el ceño, apretar fuertemente los labios, arqueamiento del tronco, sialorrea, cambios hemodinámicos y de coloración. Estos signos no solo son causa de los procesos invasivos, sino también de todo el sonido, luz y flujo de gente que entra y sale de estas unidades y que no tienen conciencia de esto. Conclusiones: A pesar de que son 69 conocidos en su mayoría éstos signos, la rutina y la carga de trabajo han generado que se pasen por alto, sin hacer ninguna intervención que permita disminuir el estrés en el prematuro. Se ha incrementado la presencia de estrés 50 veces más que hace 15 años, impactando en el neurodesarrollo a largo plazo. MORTALIDAD DEL PREMATURO DE ALTO RIESGO AL ALTA HOSPITALARIA Mateos-Sánchez Leovigildo, López-Muñoz Eunice, Jimenez-Velasco Roxana, Lara-Flores Gabriel. Hospital de Gineco-Obstetricia 4 “Luis Castelazo Ayala”. Instituto Méxicano del Seguro Social. México, Distrito Federal. ANTECEDENTES: En las últimas décadas ha aumentado la prematurez; en México, el 6% de los neonatos son de bajo peso (menores de 2,500 g al nacimiento) y de ellos el 0.6 a 3% son de muy bajo peso (menores de 1,500 g al nacimiento). Así mismo, los neonatos de muy bajo peso al nacer. OBJETIVOS: Determinar la mortalidad del prematuro de alto riesgo al alta hospitalaria. MATERIAL Y METODOS: Diseño del estudio: Descriptivo. RESULTADOS. Se registraron 207 nacimientos de recién nacidos menores de 1500 g, De los cuales 191 ingresaron a la UCIN, 27 fallecieron, tasa de los supervivientes se incluyeron en el estudio 96 RN de MBP. El promedio de la edad gestacional 29.8 semanas, peso promedio 1133 g, 62 días de estancia hospitalaria. Las morbilidades más significativas fueron sepsis temprana 90.6%, SDR 77%, anemia del prematuro 82.2% y displasia broncopulmonar 59.3%. La evaluación de los pacientes al egreso hospitalario principalmente se dio por pediatría, rehabilitación y oftalmología. El peso al momento de la llamada fue adecuado en la mitad de los pacientes. Se registraron rehospitalzaciones en 23 casos. Mortalidad al egreso hospitalario de 4.1%. CONCLUSIONES. La mortalidad al egreso hospitalario en los recién nacidos de muy bajo peso al nacer es baja. PREVALENCIA DE SÍNDROME METABÓLICO Y RESISTENCIA A LA INSULINA EN ESCOLARES PREMATUROS CON PESO BAJO AL NACER 1 Gabriela Arreola-Ramírez, 2 Enrique Reyes-Muñoz, 3 María Aurora Ramírez-Torres, 1 Patricia García-Alonso T 1 Pediatra-neonatóloga, adscrita a seguimiento pediátrico 2 Gineco-obstetra, biólogo de reproducción humana y doctor en ciencias médicas, adscrito endocrinología 3 Pediatra - endocrinóloga. Instituto Nacional de Perinatología, Isidro Espinosa de los Reyes, México, D.F. Introducción. El peso bajo para la edad gestacional (PBEG) al nacer en prematuros es un riesgo para síndrome metabólico (SM) y resistencia a la insulina (RI) en la edad pediátrica, sin embargo no existen estudios nacionales.Objetivo. Evaluar la prevalencia de SM y RI en escolares entre prematuros con peso adecuado para la edad gestacional (PAEG peso ≥ percentil 10), grupo 1 vs BPEG (peso ≤ percentil 10), grupo 2. Material y Métodos. Estudio de cohorte retrospectiva. Se incluyeron 167 escolares, sin discapacidad motora o mental. Se realizó evaluación antropométrica, bioquímica y presión arterial. Se diagnosticó SM con el criterio de NCEP ATP III modificada y RI por HOMA-RI ≥ 3.4. Se aplicó estadística descriptiva, diferencia de medias, chi cuadrada y razón de momios, con significancia estadística con p < 0.05. Resultados: La prevalencia de SM fue 9.6% y 9.5% en el grupo 1 y 2 respectivamente, sin diferencia significativa. El 71.4% de casos de SM fueron en púberes con OR de 3.5, IC 95% (1.04-11.7), p˂0.033. La prevalencia en sobrepeso fue de 14% y en obesidad de 25% con OR de 5.94, IC 95% (1.87-18.8), p˂ 0.001. La distribución de RI en el grupo 1 fue de 8.8% y en el grupo 2 de 10.0%, (p˂0.048). Los componente con mayor prevalencia fueron: colesterol HDL ˂ 40 mg/dL, triglicéridos ˃ 110mg/dL y obesidad. Conclusión: La 70 prevalencia de SM y RI es igual entre prematuros con PAEG vs PBEG, otros factores descritos como el crecimiento postnatal influyen y deben estudiarse. RETINOPATÍA DEL PREMATURO ASOCIACIÓN DE LA TRANSFUSIÓN DE CONCENTRADO ERITROCITARIO CON ESTADIOS AVANZADOS DE LA RETINOPATIA DEL PREMATURO Juan Carlos Barrera-de León 4 Osvaldo Joel Calderón Díaz,2 José de Jesús Ponce Morales,3 Daniel Alejandro Silva Noriega 4 Luz Consuelo Zepeda Romero 5 José Alfonso Gutierrez Padilla 5 1 Servicio de neonatología, UMAE Hopsital de Pediatría Centro Médico Nacional de Occidente, IMSS, Guadalajara, México.2 Servicio de Pediatría. UMAE Hospital de Pediatría Centro Médico Nacional de Occidente. IMSS. Guadalajara, México. 3 Servicio de Oftalmología Pediátrica, UMAE Hospital de Pediatría Centro Médico Nacional de Occidente. IMSS. Guadalajara, México.4 Servicio de Oftalmología Pediátrica, UMAE Hospital de Ginecobstetricia. Centro Médico Nacional de Occidente. IMSS. Guadalajara, México.5 Servicio de Neonatología, Hospital Civil Fray Antonio Alcalde. Universidad de Guadalajara, Guadalajara, jalisco México. Objetivo: Determinar la asociación de la transfusión de concentrado eritrocitario con estadios avanzados de la retinopatía del prematuro. Material y Métodos: Estudio transversal comparativo realizado de enero de 2009 a diciembre 2013. Se incluyeron prematuros menores de 32 semanas o menores de 1500 gramos evaluados desde la semana 3 postnatal con oftalmoscopía indirecta por oftalmólogo pediatra dividiendo la población en dos grupos: grupo a. No transfundido Grupo b. Transfundido. Estadística inferencial con chi cuadrada para proporciones y U de Mann Whitney para medianas, asociación de riesgo con razón de momios, paquete estadístico SPSS 20.0. Resultados: se estudiaron 224 prematuros: Grupo a transfundidos n=125 (56%), de ellos ROP leve/moderado 64 (51%) y ROP severo n=61 (93%), Grupo b No transfundido n=99 (44%), con ROP leve/moderado n=95 (59%) y ROP severo n=4 (6%). Transfusiones 1-3 n=121 (76%) vs 19 (29%) transfusiones >3 n=38 (24%) vs 46 (71%) p=0.001, Volumen transfundido 10-45 mL: 138 (87%) vs 29 (45%) y >45 mL 21 (13%) vs 36 (55%) p=0.001. Transfusión en estadios avanzados con PLUS 67 (46%) vs 3 (3%) p=0.004. Asociación transfusiones 2 o mas: OR 1.82 (0.75-3.72), 3 o mas OR 3.38 (1.55-4.22), 5 o mas OR 5.00 (2.28-7.10), Volumen >45 mL: OR 3.33 (1.71-5.56), >60 mL: OR 4.82 (1.78-6.22). Transfusión de paquete eritrocitario OR 5.38 (2.96-9.78). Conclusión: Se encontró gran asociación entre la transfusión en número y cantidad de paquete eritrocitario transfundido con estadios avanzados de ROP. FRECUENCIA DE RETINOPATIA DEL PREMATURO EN PRETERMINO DE MUY BAJO PESO AL NACER Mateos-Sánchez Leovigildo, López-Muñoz Eunice, Galicia-Morales Yadira. Hospital de Gineco-Obstetricia 4 “Luis Castelazo Ayala”. Instituto Méxicano del Seguro Social. México, Distrito Federal. ANTECEDENTES: La retinopatía del prematuro (ROP) es un trastorno en la proliferación de la vasculatura de la retina en desarrollo en recién nacidos pretermino. OBJETIVOS: Determinar los factores de riesgo para retinopatía del prematuro. Material y métodos: Diseño del estudio. Descriptivo. Resultados: Se incluyeron 120 pacientes, con un promedio de peso al nacimiento 1136.43 ± 254.532 gramos, edad gestacional 30.1 ±2.262 semanas. La ventilación mecánica requirió en 90.8% y 16.42 (± 18.973) días de promedio, cursaron con eventos de hiperoxemia en 6.61 (± 3.66) por día, hipercapnia en el 29%. El 32% ameritaron CPAP nasal con un promedio de 4 (± 1.41) días, eventos de hiperoxemia 71 4.849 (± 1.39) por día con hipercapnia el 15%. Todos recibieron oxígeno suplementario, con un promedio de 33.18 (± 16.73) días, eventos de hiperoxemia 4.68 (± 2.272) por día y con hipercapnia el 27%. Ocurrieron eventos de apnea en 74.2% y 2.18 (± 1.545) por día. El 51% tuvieron retinopatía, a la primera evaluación. El estadio 1 se detecto en 32%, en zona II en el 83% y enfermedad plus en 15%. Conclusiones: Días de ventilación mecánica, eventos de hipercapnia con ventilación mecánica y CPAP, así como el número de apneas por día son factores de riesgo para el desarrollo de retinopatía. LA VITAMINA “E” A PREVIENE LA RETINOPATIA EN PREMATUROS CON PESO <1500 g DISMINUYENDO EL ESTRÉS OXIDATIVO Y MEJORANDO LA CAPACIDAD TOTAL ANTIOXIDANTE. ENSAYO CLÍNICO Silvia Romero-Maldonado1,2, Araceli Montoya-Estrada3, Yessica D Torres-Ramos3, Alberto M Guzman-Grenfell3, Evelin A Cach-Martínez1, Juan J Hicks4 1 Unidad de Cuidados Intermedios al Recién Nacido (UCIREN), Instituto Nacional de Perinatologia. Isidro Espinosa de los Reyes (INPerIER), México. 2Escuela Superior de Medicina, Instituto Politécnico Nacional, México. 3Departamento de Inmuno-Bioquimica, Instituto Nacional de Perinatologia. Isidro Espinosa de los Reyes (INPerIER), México. 4 Direccion General de Políticas de Investigación en Salud. Comisión Coordinadora de Institutos Nacionales de Salud y Hospitales de Alta Especialidad. Secretaria de Salud, México. INTRODUCCIÓN: El estrés oxidativo (EO), esta implicado en la patogénesis de la Retinopatia del prematuro (ROP). Para reducir el (EO) se proponen antioxidantes como vitamina E. OBJETIVO. Evaluar el estrés oxidativo y la capacidad total antioxidante(CTA), en prematuros ≤ 1500g, suplementados con vitamina E. para disminuir la incidencia de la retinopatia. HIPOTESIS. La suplementación con vitamina E, reduce la ROP en un 20%, incrementa la CTA y reduce el estrés oxidativo en prematuros con peso ≤1500g. MATERIAL Y METODOS. Mediante un ensayo clínico, aleatorizado y cegado, previo consentimiento de los padres, 55 prematuros ≤1500g con distress respiratorio, se asignaron aleatoriamente a 2 grupos, grupoT(tratamiento):n=29 y grupo C(control placebo): n=26. Se administró vitamina “E”(25 UI) vía oral a las 72 hr, durante 28 días. Se determinó el EO y la CTA en lisados de eritrocitos y plasma los dias 1,14, 28 de vida. La ROP se diagnóstico al mes de vida. ANÁLISIS ESTADÍSTICO: Medidas de tendencia central y dispersión, para la comparación entre grupos: t de Student y chi2. La eficacia se determinó Riesgo Relativo RESULTADOS: El grupo Tratado: mostró una disminución estadísticamente significativa del daño oxidativo (lipoperoxidación, carbolinación de proteinas y malondialdehído), comparado con el Control: p<0.05; La capacidad total antioxidante fue mayor en el grupo tratado p<0.05. La retinopatia estuvo ausente en el grupo tratado. En el grupo Control: 6 pacientes (23%). No hubo efectos secundarios. CONCLUSIONES: La suplementación de vitamina E, redujo la ROP, el daño oxidativo y aumentó la capacidad total antioxidante. No hubo complicaciones asociadas. CARACTERIZACIÓN EPIDEMIOLÓGICA DE RETINOPATÍA DEL PREMATURO (ROP) GRAVE Y CEGUERA ASOCIADA. Dra. Cauich Aragón Lourdes Margarita, Dr. De La Fuente Torres Marco Antonio, Dr. Sánchez Buenfil Ermilo, Dra. Farías Cid Rosana. Hospital de La Amistad Corea México. Mérida, Yucatán. INTRODUCCIÓN: La Retinopatía del Prematuro (ROP) es una enfermedad propia de la prematurez caracterizada por la neovascularizacíon anormal en la retina., que puede llevar a ceguera. MATRIAL Y MÉTODOS: Estudio retrospectivo, observacional, descriptivo, transversal con revisión de expedientes de prematuros < 34 sem y < 1750gr así como > 34 semanas y > 1750gr que a criterio del médico contaban con factores de 72 riesgo para ROP , todos revisados por un retinólogo como tamizaje para ROP del año 2005 al 2014 determinando la prevalencia de ROP grave por años y de manera comparativa,. La muestra fue consecutiva no probabilística. Se compararon únicamente las prevalecias de ROP grave por requerir ésta, tratamiento y por riesgo de ceguera. RESULTADOS: Incluímos 130 expedientes de prematuros, el 22.3% (N29) presentaron ROP grave. La comparación por años muestra un pico de 50% en 2005 con descenso en la prevalencia de ROP grave a 0% en 2011 y 7% en 2014, así como cero casos de ciegos por esta causa. CONCLUSIONES: La prevalencia acumulada en 9 años de ROP grave fue de 22.3% .,semejante a otros países de Latinoamérica. La prevalencia elevada desde 2005 hasta 2009, es explicada por la evaluación de prematuros manejados en instituciones sin tamizaje para ROP y referidos para su evaluación oftalmológica. Detectamos descenso en la prevalencia a partir de 2010 hasta 0% y 7% con inclusión de pacientes tratados en nuestra institución únicamente. De 2011 a 2014 reportamos cero niños con ceguera por ROP. TAMIZ AUDITIVO FRECUENCIA DE HIPOACUSIA-SORDERA EN PACIENTES EGRESADOS DE ALOJAMIENTO CONJUNTO, EN PACIENTES EGRESADOS DE UNIDAD DE INTERNAMIENTO NEONATAL Y SUS PRINCIPALES FACTORES ASOCIADOS Suarez Llanas Brenda Azucena, Reyna Barrientos Myriam, Torres Carreón Fátima, Escalante Padrón Francisco. Saucedo Morales Juana Elena, Hernández Aguilar Patricia, González Amaro Ma, Cristina. Hospital Central “Dr. Ignacio Morones Prieto” San Luis Potosí, S.L.P. México. INTRODUCCION: Hipoacusia es la discapacidad neurosensorial más frecuente en recién nacido (RN) 1-3/1000; 20 veces más (2-4/100) en egresados de neonatología. Objetivo: conocer frecuencia de hipoacusia en neonatos egresados de internamiento neonatal (IN) con factores de riesgo (FR) y en pacientes egresados de alojamiento conjunto (AJ), analizar las frecuencias encontradas y factores de riesgo asociados en los pacientes egresados de IN. MATERIAL Y METODO: Estudio prospectivo, descriptivo, analítico. Se realizó tamiz auditivo por emisiones Otoacústicas (EO) complementados con PAETC. En RN de IN con hipoacusia se analizaron FR comparándolos con controles sin hipoacusia Se utilizó prueba U de Mann Withney, Chi cuadrada y Fisher con p < 0.05 se consideró significativa, utilizando paquete estadístico SPSS v 21. RESULTADO: Durante los años 2011 al 2013 la frecuencia de hipoacusia en IN fue 14(4.2/100) 21 (5.2/100) y 22 (6.4/100); y en RN egresado de AJ fueron 6(1.2/1000), 10(1.7/1000) y 9 (1.5/1000) respectivamente, con Chi-cuadrada p<0.001 y RR 10.40 (IC 95% 7.65-14.22). Se compararon los RN de IN con hipoacusia con controles encontrándose diferencia en: padecer dos o más factores de riesgo p<0.001; infección in útero p<0.001 con un RR de 8.21 (IC 95% 13.65-18.47); neuroinfección p<0.001; Hiperbilirrubinemia p<0.001 RR 7.05 (IC 95%1.76-28.11); síndrome asociado a sordera p<0.001; anomalías craneofaciales p<0.001; medicamentos ototóxicos p<0.001 RR 8.53 (IC 95% 3.61-20.10). CONCLUSION; La frecuencia de hipoacusia en nuestra población es mayor que la referida en la literatura. Internamiento neonatal incrementa 10.4, las infecciones 8.21 y la hiperbilirrubinemia 7 veces mas el riesgo de padecerla. VENTILACIÓN NEONATALES ASISTIDA Y ALTERACIONES RESPIRATORIAS 73 COMPARACIÓN DE DOS TÉCNICAS PARA ADMINISTRAR SURFACTANTE DE RESCATE: “TERAPIA MINIMA INVASIVA CON SURFACTANTE” (MIST) VS INTUBACIÓN, SURFACTANTE, EXTUBACIÓN (INSURE) Vargas Nieto Martín Arturo, Herrera Noriega Jessica, Uribe Juárez Ma. Cristal, Vargas Origel Arturo, Ruelas Orozco Guillermo de Jesús Hospital General Regional de León. SSA Introducción: La técnica INSURE ha disminuido la necesidad de ventilación mecánica; sin embargo, requiere de intubación y de ventilación con presión positiva la cual puede causar daño pulmonar con inflamación sistémica. La técnica MIST solo requiere de instilar surfactante a través de una sonda sin necesidad de intubar y sin administrar presión positiva intermitente. Objetivo. Comparar la aplicación de surfactante de rescate con técnica INSURE vs técnica MIST. Métodos. Estudio comparativo prospectivo aleatorizado no cegado, en pacientes menores de 35 SDG. El criterio para aplicación de surfactante fue necesidad de CPAP y FiO2 mayor de 0.40 para mantener saturaciones 88-95%. Se evaluó necesidad de intubación en las siguientes 72 h, criterio de fracaso, así como la frecuencia de Displasia broncopulmonar (DBP) y número de intentos. Resultados. Fueron 26 neonatos para MIST y 26 para INSURE con pesos respectivos de 1425 + 477g y 1415 + 600g, edad gestacional de 30 (26-34) y 31 (26-35) semanas, sin diferencias en estas variables ni en esteroides antenatales, vía de nacimiento. La duración del procedimiento fue de 10 (4-15) min y 5 (1-10) con p < 0.01. La mediana para el número de intentos fue de 1 y el máximo de intentos fue 3 para ambos grupos. Se consideró fracaso en 11/26 en el de MIST y 17/26 en el de INSURE (p= 0.09). Hubo tres y cuatro defunciones en los grupos respectivos (p = ns); no hubo DBP grave y 7/23 en el grupo MIST y 8/22 en el de INSURE tuvieron DBP leve a moderada ( p = ns). Conclusiones. El estudio apoya que la técnica MIST es una modalidad segura e igual de efectiva que la de INSURE para la administración de surfactante. Hay discrepancia en la literatura respecto a la disminución de la DBP, que no se pudo comprobar en el presente trabajo. CORRELACION DEL FACTOR DE CRECIMIENTO VASCULAR ENDOTELIAL EN PLASMA Y ASPIRADO TRAQUEAL EN PACIENTES CON DISPLASIA BRONCOPULMONAR Hernández-Camberos Alejandro.1, Salgado-Bustamante Mariana.2, Escalante-Padrón Francisco Jesús.1,2, Lima-Rogel Victoria. 1,2 1. Hospital Central Dr. Ignacio Morones Prieto. San Luis Potosí, México. 2. Facultad de Medicina, UASLP. INTRODUCCION. La alteración del Factor de Crecimiento Vascular Endotelial origina cambios patológicos en las etapas iniciales del desarrollo pulmonar que pueden ocasionar displasia broncopulmonar. MATERIAL Y METODOS. De enero a diciembre 2013, se realizó un estudio de casos y controles, observacional, longitudinal, prospectivo y comparativo; se incluyeron 41 neonatos ≤ 32 semanas de gestación y/o ≤1500 g; divididos en grupo experimental: pacientes intubados y grupo control: pacientes no intubados. Se tomaron muestras de plasma y lavado bronquial para determinación de VEGF. RESULTADOS. Los valores en plasma de VEGF (pg/ml), a los días 0, 7 y 28, fueron 18.44 ±168.2; 91.11±186.5 y 69.36±129.6 respectivamente (p 0.04, Kruskal-Wallis test ), fueron más altos en pacientes con DBP 100.44 ± 191,71; una mediana 33.17 (0-1325.44) vs 39.37 ± 87,40 y mediana de 0 (0-288.79), (p de 0.022 U de Mann-Witney). Los niveles de VEGF en aspirado traqueal a los días, 0, 7 y 28 fueron 108.23 ± 80.92; 270.60 ± 251.84 y 453±214.45 respectivamente. No se demostró diferencia en relación a displasia. CONCLUSIONES. Los niveles de VEGF en plasma se incrementan a los 7 días de vida y disminuyen a los 28. Los niveles elevados de VEGF en plasma se asocian al desarrollo de 74 DBP. Los niveles de VEGF en aspirado traqueal se encuentran más elevados que en plasma al nacimiento y se incrementan a los 7 y 28 días de vida. Se requiere un mayor número de muestras en aspirado traqueal para asociación de los niveles de VEGF y DBP. EFICACIA DEL ETAMSILATO EN LA HEMORRAGIA PULMONAR EN UNA UNIDAD DE CUIDADOS INTENSIVOS NEONATALES. Uc Caamal Lorenzo J., Borbolla Sala Manuel E., Jarquín Hernández. Selma Hospital Regional de Alta Especialidad del Niño “Dr. Rodolfo Nieto Padrón” Introducción: La hemorragia pulmonar es una enfermedad caracterizada por aparición de sangre fresca en tráquea o tubo endotraqueal, deterioro cardiorrespiratorio brusco, descenso de cifras de hematocrito (10%) y alteraciones radiológicas con alta mortalidad. Objetivo: Ver la eficacia del Etamsilato como hemostático en la hemorragia pulmonar del recién nacido en el Hospital Regional de Alta Especialidad del Niño “Dr. Rodolfo Nieto Padrón” en un año. Metodología: se realizó un estudio cuasi-experimental, longitudinal, prospectivo, los pacientes que presentaron hemorragia pulmonar se le aplico Etamsilato 20mgkgdosis IV cada 8 hrs con una duración de 7 días, previo consentimiento informado, se valoró la eficacia a las 24 horas y 7 días, vigilando signos vitales, estado de hidratación, gases arteriales,BHC,TP,TTP,PFR. Recopilando la información en un año (mayo 2013-mayo del 2014). Se utilizó ACCES y análisis estadístico de X 2 y t de student. Resultados hay relación significativa entre la hiperoxia y fallecimiento con el sangrado por cánula a los 7 días de tratamiento con etamsilato, incremento significativo en la hemoglobina y el hematocrito a los 7 días de haber iniciado el tratamiento con etamsilato. Conclusiones El uso del etamsilato en pacientes con hemorragia pulmonar disminuyo en un 5% la mortalidad, se necesita hacer uso del etamsilato en forma preventiva para conocer sus beneficios. ESTUDIO RESTROSPECTIVO DE COSTO/BENEFICIO DE DOS METODOS DE VENTILACION NO INVASIVA EN EL APOYO POSTEXTUBACION Yllescas Medrano Eucario, Machuca Vaca Alfredo, Cordero González Guadalupe, Ortiz Marquina Jocelyn Instituto Nacional de Perinatología Isidro Espinosa de los Reyes. ANTECEDENTES: La ventilación nasofaríngea (VNF) y la Ventilación Nasal con Presión Positiva Continua (CPAPn) han sido utilizadas para el apoyo postextubación en los neonatos con patología respiratoria en la Unidad de Cuidados Intensivos Neonatales del Instituto Nacional de Perinatología Isidro Espinosa de los Reyes. Su costo es desconocido. MATERIAL Y METODOS: Se realizó un estudio retrospectivo para evaluar los costos directos (insumos VNF y CPAPn) e indirectos (salarios médicos, paramédicos, entre otros) de la ventilación no invasiva como métodos de apoyo en neonatos pretérmino (<1500 g), se analizaron los expedientes clínicos de 70 pacientes admitidos a la Unidad de Cuidados Intensivos Neonatales del Instituto Nacional de Perinatología en el periodo comprendido entre el 1 de Enero de 2008 y el 31 de Diciembre de 2009. RESULTADOS: La ventilación nasofaríngea fue utilizada en 62 (88.5%) pacientes y CPAPn en 8 (11.4 %). La edad gestacional fue menor en los pacientes en los que se utilizó la ventilación nasofaríngea. El costo del CPAPn es de $ 0.7 USD por hora ($ 16.9 USD día) y el de la VNF de $1.21 USD por hora ($ 28.98 USD día). Los pacientes sometidos a ventilación nasofaríngea requirieron de menos horas de apoyo (244.9 vs 444) lo cual pudiera reducir los costos finales. CONCLUSION: Aun cuando los costos de la VNF por hora son mayores, su uso parece reducir las horas tiempo/paciente de apoyo requeridas por lo que los costos finales podrían ser menores. Se requiere de la realización de estudios prospectivos aleatorizados para aclarar esto. 75 EXPERIENCIA CON EL USO DE LA VENTILACIÓN CON VOLUMEN GARANTIZADO (VVG), EN LA UNIDAD DE CUIDADOS INTENSIVOS NEONATALES DEL INSTITUTO NACIONAL DE PERINATOLOGÍA, DE ENERO 2012 A JULIO 2014. Cordero G, Tizapa M, Yllescas E, Carrera S, Corral E, Barrera I. Instituto Nacional de Perinatología. México D.F. Introducción: entre las estrategias actuales de protección pulmonar esta el cuidado y monitoreo del volumen circulante, que de manera automática se logra con la VVG. Material y métodos: estudio retrospectivo, con los datos de 44 recién nacidos tratados con VVG en la UCIN del INPer. Resultados: 59% de los pacientes eran del género masculino y 40.9% femenino, edad gestacional promedio de 30 semanas, 93.1% <37 semanas con 25% <28 SDG. El peso promedio fue de 1226 g, de ellos el 50% eran <1000 g. Tuvieron surfactante profiláctico 14 y 18 de rescate, 11 ameritaron una segunda dosis. Se inició VVG por: retiro de la ventilación 36.3%, hipercarbia 18.1%, hipoxemia 11.3%, apneas 11.3%, neumotórax 6.8%, cirugía abdominal 6.8%, modalidad ventilatoria inicial 4.5%, hemorragia pulmonar 4.5%. Los parámetros ventilatorios promedio: pip 15 cmH2O, peep 5 cmH2O, frecuencia respiratoria 43 por minuto, Fi02 0.37, el volumen circulante promedio 5ml/kg, duración promedio 44h. Las variables gasométricas promedio fueron: Sp02 92%, Pa02 47mmHg, y PC02 46mmHg. El 59% se extubaron exitosamente posterior a VVG, falló en 40.9% por: hipercarbia e hipoxemia 13.6%, hipocarbia 11.3%, sobredistensión pulmonar 4.5%, atelectasia 2.2%, fuga por fístula traqueoesofágica 2.2%; pacientes fallecieron por choque séptico 6.8%. Conclusiones: La VVG se ha utilizado sólo en el 7% de los pacientes, con éxito del 59%. De acuerdo con estos resultados es aplicable incluso a prematuros extremos con peso menor a 1000g, manteniendo comportamiento gasométrico adecuado. EXPERIENCIA DE DOS AÑOS EN EL USO DE SURFACTANTE PORCINO EN EL RECIEN NACIDO EN ESTADO CRÍTICO. EXPERIENCIA EN EL HOSPITAL GENERAL REGIONAL DE LEON . FERRO MA, BARAJAS RJI, RUELASOG Hospital General Regional de León . Objetivo: Describir el comportamiento del surfactante pulmonar en los neonatos con (SDR) Síndrome de dificultad respiratoria. Material y métodos: Mediante un estudio retrolectivo, descriptivo y observacional , se estudiaron 99 RN , 58 del sexo masculino, 41 femenino, con un peso desde 625-4,300g, se administró surfactante en menos de 2 h, en 26 pacientes, y 73 en < 9h, en la primera dosis de 200 mg/k/dosis, y 100 mg/kg/ dosis en la segunda dosis en 9 RN. Se les administró el surfactante con técnica INSURE ( intubación, surfactante, extubación). Resultados: fueron analizados con estadística descriptiva: media, mediana, porcentajes, y desviación estándar. Fueron 99 niños , el 57% recibió ventilación mecánica y 42% con CPAP, los días de ventilación mecánica fueron 14 , en cuanto al alta , fué por mejoría en 92, se trasladaron a otro sitio 6 y solo se presentó una defunción por cardiopatía asociada. Conclusión: Con el uso del surfactante se ha disminuido la mortalidad del RN PT con SDR, la atención del RN crítico y la UCIN ha permitido disminuir la mortalidad por esta patología. La dosis inicial fue de 200 mg/k/de peso, y una segunda dosis de 100 mg/k/ de peso. FACTORES DE RIESGO ASOCIADOS A FALLA AL PROCEDIMIENTO INSURE PARA LA ADMINISTRACIÓN DE SURFACTANTE EN RECIÉN NACIDOS PRETÉRMINO <1500 g EN EL INSTITUTO NACIONAL DE PERINATOLOGÍA. Morales Barquet Deneb Algedi, Lara Canul Javier Ernesto, Arreola Ramírez Gabriela Instituto Nacional de Perinatología Isidro Espinosa de los Reyes 76 INTRODUCCIÓN: El procedimiento INSURE (Intubación-surfactante-extubación) está asociado una baja necesidad de oxígeno suplementario a los 28 días de vida. Nuestro objetivo fue identificar los factores de riesgo y la frecuencia de falla al procedimiento INSURE. METODOS: Estudio observacional, retrospectivo, descriptivo, que incluyó todos los recién nacidos <1500 g a quienes se les aplicó surfactante mediante el procedimiento INSURE entre marzo de 2011 a marzo del 2014. RESULTADOS: 183 casos fueron incluidos, la falla a INSURE se reportó en 71 pacientes (38.8%). Los factores de riesgo asociados a la falla fueron: peso bajo al nacimiento 1133 222 g vs. 1018 223 g (p 0.001), baja edad gestacional 30 2.1 vs. 29 2.4 (p 0.006), y un mayor grado de dificultad respiratoria previo al INSURE (p 0.030). Encontramos gran variabilidad en el tiempo de aplicación de las metilxantinas para la extubación endotraqueal posterior al INSURE, después de controlar las variables de confusión, encontramos una reducción en el riesgo de falla con un menor número de horas transcurridas para iniciar la administración de metilxantinas (p 0.039) con un OR 0.926 (IC 95% 0.861, 0.996). CONCLUSIÓN: Es necesario estandarizar la administración de la dosis de impregnación de las metilxantinas cuando se realiza INSURE. FACTORES DE RIESGO PARA EXTUBACIÓN FALLIDA EN PRETERMINO DE MUY BAJO PESO AL NACER M. en C. M. Leovigildo Mateos Sánchez, Dra. Reynoso Gómez Dulce María, Dra. Liliana Bobadilla Ortíz, Dra Mariana Canseco Herrera, Dra. Marisol Millán Jimenez, Dra. en C. M. Dra. Eunice López Muñoz INSTITUTO MEXICANO DEL SEGURO SOCIALU.M.A.E. HOSPITAL DE GINECO OBSTETRICIA No.4 “Dr. LUIS CASTELAZO AYALA” DELEGACIÓN 3 SUR DEL DISTRITO FEDERAL. ANTECEDENTES: Los recién nacidos con peso muy bajo al nacimiento tienen inestabilidad de vías aéreas superiores y de la pared torácica que condicionan la necesidad de ventilación mecánica asistida, por lo que una extubación exitosa es un reto. Aproximadamente 33% de los recién nacidos pretérmino presentan falla en la extubación y cerca de 40% de los que pesan menos de 1000 gr requieren reintubación. Los recién nacidos con bajo peso para la edad gestacional son más susceptibles a extubación fallida en la primera semana. Un factor de riesgo es el esfuerzo respiratorio deficiente y la tendencia a desarrollar atelectasias y apnea particularmente en recién nacidos muy prematuros. Los recién nacidos pretérmino que permanecen intubados por un largo periodo tienen complicaciones severas y patologías asociadas que más tarde impiden la extubación, formándose un ciclo vicioso, como Displasia Broncopulmonar, Persistencia de Conducto Arterioso, Hemorragia Intracraneal y Retinopatía del Prematuro. OBJETIVOS: Determinar los factores de riesgo para falla en la extubación en los recién nacidos pretérmino de muy bajo peso al nacimiento, del Hospital de Gineco-Obstetricia 4 “Luis Castelazo Ayala”. MATERIAL Y METODOS: Estudio de Casos y Controles. Se incluyeron todos los recién nacidos pretérmino de muy bajo peso al nacimiento de la Unidad de Cuidados Intensivos Neonatales que se encontraban en ventilación mecánica, que se extubaron y se reintubaron antes de los 7 días. RESULTADOS: Se incluyeron 100 pacientes en el estudio; con una frecuencia de 55% que tuvieron extubaciones fallidas. Los pacientes se dividieron de acuerdo al peso al nacimiento en tres grupos: en menores o igual a 999g (n=31), de 1000 a 1249 g (n=36) y mayores de 1250 g (n=33). La media para la edad gestacional fue de 29.87 semanas (DE ± 1,957). El peso al nacer fue en promedio de 1144.3 g (± 233.548). Durante su estancia hospitalaria, los pacientes ameritaron ventilación mecánica, se extubaron 45, en un promedio de 159.81 horas (DE ± 268.24) en la primera ocasión y 47 pacientes ameritaron reintubación por segunda vez. Por una tercera ocasión se extubaron 19 pacientes, el tiempo que permanecen intubados 77 fue por 168.5 (230.01). La extubación en una cuarta ocasión se realizó en 4 pacientes. Una quinta extubación ocurrió en 4 pacientes. Al extubarse por primera ocasión el 18% pasa a CPAP nasal. La causa de reintubación en la primera ocasión fue por apnea en el 22%. La apnea fue una de las causas más frecuentes de reintubación con una significancia estadística de p=0.005 como riesgo de extubación fallida. El aporte calórico insuficiente administrado en la tercera extubación tuvo una significancia estadística de p=0.010 como factor de riesgo. Los días de estancia intrahospitalaria promedio mostraron que los prematuros menores de 1000 g, cursaron con mayor estancia posterior al tercer evento de extubación fallida. CONCLUSIONES: La extubación fallida es un evento frecuente, con predominio en los prematuros menores de 1000 g. La presencia de apnea posterior al tercer evento de extubación es un factor de riesgo para extubación fallida. El insuficiente aporte calórico administrado previo a la tercera extubación es un factor de riesgo para extubación fallida. MANEJO DE ONFALOCELE CON SISTEMA DE PRESIÓN NEGATIVA CONTINUA EN EL RECIÉN NACIDO Ramos García Alma Delia, Lara Aquino Francisco, Romero Jiménez María Elena de Jesús, Guido Campuzano Martina Angélica, Robledo Galván Alicia Elizabeth Centro Médico Nacional 20 de Noviembre ISSSTE INTRODUCCION: En cierre quirúrgico para el Onfalocele en la etapa neonatal no está exento complicaciones; cuando el defecto es significativo, se prefiere el tratamiento conservador, para permitir una reducción gradual del contenido. El sistema de presión negativa, también conocido como VAC (Vacuum Assited Closure- Cicatrización Asistida por Vacío), no invasivo, único y dinámico que estimula la curación de las heridas, fue introducido por Argenta y Morykwasen en 1997. El sistema consiste en una esponja de poliuretano que se aplica sobre la herida en el que se sella de forma hermética con un sistema de membrana transparente adhesiva, conectado a un sistema de presión subatmosférica, su efecto se atribuye al estímulo mecánico generado por la presión, el cual disminuye el líquido extracelular y edema, mejora la microcirculación, perfusión, oxígeno y nutrientes. Disminuye la carga bacteriana, mejorando el proceso de cicatrización. Existe poca experiencia en la terapia VAC en neonatos; las escasas publicaciones manejan presiones de 50mmHg para recién nacidos con peso adecuado. MATERIAL Y METODOS: Recién nacido a término, masculino, 38.4 semanas, madre de 37 años, a las 25 semanas de gestación, se realiza diagnóstico prenatal de Onfalocele que involucra hígado y cámara gástrica. Se obtiene vía abdominal sin complicaciones, con Onfalocele de 6x7cm, cubierto en una parte por piel, con implantación de cordón umbilical, sin datos de sangrado, se cubrió con bolsa estéril y se ingresa a la Unidad de Cuidados Intensivos, ameritó de fase III de ventilación a la hora por deterioro ventilatorio. Se valora por Cirugía Pediátrica se decide manejo conservador con colocación de sistema VAC. RESULTADOS: Permaneció durante 16 días con el sistema VAC, para continuar con en manejo de Corsé Anatómico, sin complicaciones. Se egresa a su domicilio a los 45 días sin complicaciones. CONCLUSIONES: El sistema VAC ha conseguido, en los últimos años consolidarse como un pilar esencial en el manejo conservador de algunas patologías neonatales. Su aplicación tanto en forma aislada como combinada con otros tratamientos, ha logrado disminuir su morbimortalidad asociada a esta entidad. Sin embargo no existen protocolos que ayuden a establecer un protocolo de tratamiento. NEUMOPATIA INTERSTICIAL E HIPOPLASIA PULMONAR EN UN RECIÉN NACIDO A TÉRMINO, UNA PRESENTACIÓN ATÍPICA. Arteaga García Felipe, Espinosa Oropeza Irma Adriana, Pérez González Noé, Cruz Romero José Guadalupe, Tenorio Jiménez María Jazmín. 78 Servicio de Neonatología del Hospital del Niño DIF, Pachuca de Soto Hidalgo, México. Introducción: Las enfermedades pulmonares intersticiales (EPI) son un grupo heterogéneo de enfermedades pulmonares subagudas y crónicas que tienen en común un proceso inflamatorio crónico con lesión difusa del parénquima pulmonar con afección intersticial, epitelial, alveolar y endotelial; son poco frecuentes en adultos y podemos considerarlas casi excepcionales en el niño, donde la tasa de mortalidad es elevada. Material y métodos. Estudio de un paciente con lesión pulmonar intersticial y revisión de la literatura. Resultados: Masculino producto de la gesta IV, madre de 32 años de edad, sin riesgo perinatal; ingresa a neonatología con 15 horas de vida, por dificultad respiratoria progresiva, fiebre y taquicardia, requiriendo fase III de ventilación; El ecocardiograma de ingreso detecta cardiomiopatía hipertrófica no obstructiva, hipertensión pulmonar moderada (HAPm), función ventricular conservada; la radiografía de tórax: Imagen intersticial reticular muy fina, requiriendo manejo durante 14 días con ventilación convencional, y fase I durante el resto de estancia; Debido a la dependencia de oxigeno, se solícita la evaluación a Neumología quien a través de Tomografía Axial Computada de Alta Resolución Pulmonar (TACAR): encuentra patrón de vidrio despulido, patrón en mosaico (periferia) y en regiones posteriores consolidación pulmonar, hipoplasia pulmonar izquierda, bronquiectasias basales derechas, compatible con afección intersticial pulmonar. Finalmente el paciente es egresado con maneo de oxigeno suplementario. Conclusión: Las EPI del niño son entidades poco frecuentes, el objetivo del tratamiento es impedir o enlentecer la evolución hacia la fibrosis pulmonar situación que requerirá la mayor parte de las veces un manejo multidisciplinario. PROTEÍNAS CC-10 DE CÉLULAS CLARA, POSIBLE BIOMARCADOR DE BRONCODISPLASIA PULMONAR Guzmán – Bárcenas José (1), Baptista – González Héctor A (2), Calderón – Moore Antonio (3) (1) Instituto Nacional de Perinatología, Hospital Infantil de México Federico Gómez, (2) Instituto Nacional de Perinatología, (3) Hospital Infantil de México Federico Gómez Introducción: El rol de las células clara se ha identificado como antiinflamatoria y se supone disminuya su concentración en neonatos con falla a la ventilación lo cual puede asociarse con displasia broncopulmonar. Objetivo: Identificar la concentración de proteína cc10 en aspirados bronquiales en pacientes con falla al soporte respiratorio. (> 7 días). Metodología: con un estudio experimental básica, descriptivo, longtudinal y prospectivo, se integró el presente estudio. Población: Neonatos con intubación oro traqueal y ventilación mecánica > 7 días, en los tiempos 1 y 7. Técnicas: Electroforesis en gel Identificación de proteínas CC-10 por inmmunoblot Westernblot Análisis estadístico: media y desvío estándar, te de student para muestras paredas. Resultados Se determinó el 100% de los casos y los niveles demuestran una clara relación inversamente proporcional entre los niveles de proteína cc10 y la aparición de DBP. Conclusiones: Es factible, que la ausencia de las proteínas CC-10, tengan un rol antiinflamatorio que corresponda a un factor más en el desarrollo de la BDP. REFINAMIENTO DEL PROTOCOLO DE ATENCIÓN PARA HERNIA DIAFRAGMÁTICA CON HIPOPLASIA PULMONAR SEVERA EN UNA UNIDAD DE TERCER NIVEL DE ATENCIÓN SIN ECMO. Ibarra Ríos Daniel1, Villanueva García Dina1, Nieto Zermeño Jaime2, Ordorica Flores Ricardo Manuel2, Villa-Guillén Mónica1, Cruz Martínez Rogelio3. 1 Neonatología, 2 Cirugía. Hospital Infantil de México Federico Gómez. 3Cirugía Fetal. Hospital de Especialidades del Niño y la Mujer, Querétaro. 79 INTRODUCCION: La hernia diafragmática congénita (HDC) con hipoplasia pulmonar severa (HPS) en países sin ECMO representa una patología con 100% de mortalidad. La mayoría muere en la reanimación y los sobrevivientes no logran ser trasladados a centros de tercer nivel de atención. MATERIAL Y METODOS: Seis fetos con HDC aislada e HPS [herniación hepática e índice pulmón cabeza (IPC) esperado al observado < 27% (IPC <1.0)] fueron operados con oclusión traqueal fetal (OTF) de las 26 a las 32 semanas de gestación. A término o al momento de rotura de membranas las madres fueron transferidas a una unidad pediátrica de tercer nivel de atención. Se realizó cesárea y los neonatos fueron intubados con cordón abierto y sometidos inmediatamente a manejo agresivo para hipertensión arterial pulmonar (HAP). Se realizó cirugía temprana en los casos que lo ameritaron. RESULTADOS: La supervivencia fue del 33% (2 pacientes). Se logró de manera exitosa la intubación con cordón abierto. Compresiones torácicas y adrenalina fueron necesarias en un 50% de los casos. El primer paciente murió antes de la cirugía, 4 se sometieron a cirugía temprana. Un paciente con hipertensión moderada rápidamente controlada se operó por toracoscopía (sobreviviente). Dos de los pacientes se operaron en alta frecuencia con óxido nítrico (uno sobreviviente). La hipertensión pulmonar se manejó con óxido nítrico, milrinona y sidelnafil. Los últimos tres pacientes se manejaron con vasopresina a dosis bajas. CONCLUSIONES: A pesar de no contar con ECMO la OFT, intubación con cordón abierto, manejo inmediato agresivo para HAP y cirugía temprana pueden ayudar a mejorar la supervivencia de neonatos con HDC e HPS. RESPIRATORY DISTRESS SYNDROME AND TRANSIENT TACHYPNEA OF NEWBORN IN PREMATURE NEONATES (ASSESSMENT FOR BIOCHEMICAL DETERMINATION OF PHOSPHOLIPIDS IN BRONCHIAL LAVAGE) . Yescas Buendía Gabino, Sosa Rebeca, Romero Maldonado Silvia, Coronado Zarco Alejandra, Echaniz Avilés Leticia.. Instituto Nacional de Perinatología SS, México D.F. Introduction. Respiratory distress syndrome (RDS) is a major cause of neonatal morbidity and mortality and affects premature babies. Transient tachypnea of the newborn (TTN) is a transient disease with lung maturity. Objective , qualitative determination of lung phospholipids, phosphatidylinositol (PI) and phosphatidylglycerol (PG) from bronchial lavage in infants with RDS and TTN . Methods. Prospective and cross study , we study 40 preterm infants, group I: 20 with RDS, group II: 20 preterm with TTN, we took sample of bronchial lavage within 6-12 hours of life, it was determined phosphatidylinositol (PI) and phosphatidylglycerol (PG) by the technique Skjærasen modified. Results. The characteristics of weight, gestational age, sex, delivery mode and Apgar scores were similar, there were no differences between maternal morbidity for both groups. The biochemical determination of PI / PG for group I (RDS) showed positivity of both phospholipids in 6 / 20, positive / negative in 2 / 20 and negatives in both in 12/20, while for group II (TTN) the determination of PI / PG were positive in both : 11/20, positive / negative 6 / 20 and negative in both 3 / 20 respectively. P <0.005. Conclusion. The qualitative determination of lung phospholipids by bronchial lavage is a useful technique and biochemical support in cases of RDS (12/20 neonates, the determination of PI/ PG were negatives), but in TTN , there was several cases (7/20 ) with negative determination of PI / PG and greater severity of the disease ( increased oxygen requirement or mechanical ventilation). RETIRO TEMPRANO VS TARDÍO DE LA CPAP NASAL EN RECIÉN NACIDOS PREMATUROS DE 26 A 30 SEMANAS DE GESTACIÓN CON ANTECEDENTE DE SÍNDROME DE DIFICULTAD RESPIRATORIA (SDR) Y ADMINISTRACIÓN DE SURFACTANTE PULMONAR. Cordero G, Betanzos L, Echaniz L, Yllescas E, Carrera S, Corral E, Barrera I. 80 Instituto Nacional de Perinatología, México D.F. Introducción: el tratamiento inicial del SDR del prematuro es la CPAPn con o sin surfactante, que puede retirarse con 24-48 horas de estabilidad clínica y gasométrica. Estudios en animales plantean que la presión positiva continua a la vía aérea puede ayudar a continuar el crecimiento pulmonar que se detuvo al nacer sugiriendo mantener la CPAP hasta las 36 semanas de gestación corregidas, pero en humanos hay pocas referencias de su posible beneficio. Material y métodos: estudio retrospectivo del 1 enero - 31 diciembre 2013 comparando la evolución clínica y ventilatoria de 51 pacientes de 26 a 30 semanas de gestación que pasaron a CPAPn después del surfactante considerando retiro temprano (antes de 24 h) vs tardío (entre 25 - 72 h) de estabilidad clínica y gasométrica. Resultados: hubo 20 pacientes del grupo A y 31 del B. Las variables con significancia estadística fueron: días de ventilación mecánica con falla al retiro inicial del CPAPn (A=12 vs B=4.9 p<0.001), días de oxígeno (A=60 vs B=54 (p<0.001), horas de CPAPn (A= 15.6 vs B=242 p=0.05) y FiO2 al retiro (A= 31% vs 27% p<0.001). Conclusiones: prolongar la estancia en el CPAPn no mejoró el porcentaje de éxito/falla al retiro, no demostró beneficios del comportamiento gasométrico y sin modificar la DBP, pero estos resultados son de un estudio retrospectivo con muestra pequeña por lo que queda abierta la incógnita respecto a que esta maniobra propicie cambios pulmonares funcionales sugerentes de desarrollo pulmonar, deben diseñarse estudios prospectivos para esclarecer este punto. TEMA DIVERSO DETERMINACIÓN DE METILMERCURIO EN CABELLO DEL RECIÉN NACIDO COMO EVALUACIÓN DE EXPOSICIÓN GESTACIONAL. Felipe Lozano-Kasten., Leonardo Trasande., Ana Karina García-Suárez., Richard Bopp., Luis Padilla-Segundo. Unidad Pediátrica Ambiental del Lago de Chapala. Centro Universitario de Ciencias de la Salud. Universidad de Guadalajara. Departamento de Pediatría. Universidad de New York, EEUU. Rensselaer Polytechnic Institute. (RPI) Department of Earth and Environmental Sciences, Troy, NY. EEUU La OMS Refiere que en cada población, las etapas básicas de la evaluación de la carga de morbilidad ambiental por el metilmercurio son las siguientes; determinar la distribución de las concentraciones de mercurio en el cabello de las mujeres en edad fértil que consumen pescado contaminado con metilmercurio; calcular los descensos del CI en los lactantes basándose en la distribución de las concentraciones de mercurio en el cabello de las mujeres en edad fértil; estimar la tasa de incidencia de retraso mental leve inducido por el metilmercurio y la consiguiente carga de morbilidad expresada en AVAD1. El objetivo del estudio es desarrollar una etapa de evaluación gestacional básica del metilmercurio a través del cabello de Recién Nacido (RN) que permita identificar infantes en zonas de riesgo ambiental, y posterior evaluación neuroconductual. Material y métodos. En una comunidad de pescadores de subsistencia, se tomó una muestra de cabello, de aproximadamente 50 a 100 hebras de cabello del cuero cabelludo de la región occipital al nacimiento o al mes de edad, siguiendo un procedimiento de recogida de muestras, (McDowell et al, 2004.) Resultados. Participaron 15 RN. En 11 (73.33%) se detecto metilmercurio. En seis de ellos (54.5 %) el rango de oscilo entre 100-699 ppm. En el resto 4 casos (26.6%) se detecto entre 1000 y > de 4000 ppm. Conclusiones. El cabello del RN es una fuente más de información para obtener datos de concentraciones de mercurio en cabello, y de interés para estudiar la carga de morbilidad ambiental por metilmercurio. 81 HALLAZGOS HISTOPATOLOGICOS EN PLACENTAS DE RECIEN NACIDOS DE TÉRMINO Y PESO ADECUADO A LA EGAD GESTACIONAL CON DESNUTRICIÓN ACORDE A LA ESCALA DE CANSCORE Ruelas Ramírez Rosalina, Carballo Magdaleno Deyanira, Gómez Rodríguez Guadalupe, Ramírez Balderrama Lázaro. Hospital Gineco-Pediatría No 48 del CMN del Bajío, León Guanajuato. Introducción: La desnutrición del recién nacido de termino que alcanza peso adecuado para edad gestacional (PAEG) puede pasar por alto si no se realiza una evaluación intencionada; mediante la escala CANSCORE (clínical assessment of nutritional status at birth) puede ser detectada. Los cambios placentarios en estos pacientes no han sido estudiados. Material y Métodos: Se realizó un estudio prospectivo transversal cuyo objetivo fue comparar los hallazgos histopatológicos de placentas de RNT PAEG con y sin desnutrición. Se evaluaron 68 placentas, 33 con desnutrición y 35 sin desnutrición. Comparamos somatrometría del RN y características histopatológicas de las placentas, mediante ANOVA. Resultados: De las características somatometricas evaluadas solo hubo diferencia en el peso de los RN, (3277g vs 2882 con una p<0.01) sin embargo todos dentro de lo normal para la edad gestacional. De las características histopatologicas, el grupo de desnutridos presentó mayor frecuencia de: vasculopatía decidual (p=0.02), cambios de Tenney Parker (p<0.01), deciduitis crònica (p=0.02), depósito de fibrina intervelloso (p<0.01), trombosis decidual (p=0.03) y microinfartos (p=0.04). El peso placentario fue menor en el grupo de desnutridos (p<0.03). Conclusiones: Los hallazgos histopatológicos del presente estudio, principalmente los cambios de Tenney Parker que se han asociado a estado inflamatorio crónico, sugieren insuficiencia placentaria incipiente en los pacientes desnutridos que alcanzan un peso adecuado para la edad gestacional. INTERVENCIÓN NEONATAL EN EL CONTROL PRENATAL -VALORACIÓN DE RIESGO NEONATALMiranda del Olmo Héctor* Acosta Gómez Yalia** Hospital General de Juchitán SSO, Juchitán de Zaragoza, Oaxaca Introducción; La historia perinatal es el documento que permite no sólo formular un diagnóstico, sino dar un pronóstico e instituir un tratamiento. Lograr que la paciente embarazada acuda como parte de su control prenatal a consultas con el neonatologo permitirá valorar los riesgos del feto para desarrollar asfixia perinatal. Metodología. De Enero 2011 a Agosto 2014 en un hospital de segundo nivel con Unidad de Cuidados Intensivos Neonatales (UCIN). Se revisaron los expedientes de pacientes embarazadas durante tres años y se realizó una Test predictivo de Riesgo de Asfixia Neonatal. Posteriormente se aplicó a las mujeres embarazadas de Enero a Agosto 2014 para determinar su índice predictivo de riesgo neonatal para asfixia. Resultados: Aplicamos el Test predictivo de Riesgo de Asfixia Neonatal del Olmo (TPRAN y MN del Olmo) a 1986 embarazadas y obtuvimos 150 embarazos de alto riesgo que correspondieron al 83.33% de los neonatos que ingresaron a la UCIN, 210 casos de moderado riesgo y 1626 fueron de bajo riesgo. El 100% de ingresos a la UCIN y muertes perinatales se detectó con el Test, catalogándose como de mediano y alto riesgo. Conclusiones: Al aplicar la Intervención neonatal en el control prenatal se podrá reducir lo morbilidad y mortalidad neonatal; y si ocupamos la herramienta TPRAN y MN del Olmo para valorar el riesgo neonatal, se lograra tener productos más sanos, determinado el nivel de atención donde debe resolverse el embarazo. LA CONTRIBUCIÓN DE LAS MUJERES A LA NEONATOLOGÍA MEXICANA 82 Lima-Rogel V1., Rivera Rueda M.A1., Gonzalez Gomez L.M. 1, Estrada Ruelas I. 1, Vizzuet Martinez R. 1, Martinez Garcia H. 1, Barajas Rangel J. 1, Hernandez Gonzalez D. 1, Gutierrez Gonzalez H. 2 y Gutierrez Padilla J.A. 1,2 1.- Consejo Mexicano de certificación en Pediatría, Sección Neonatología. 2.- Universidad de Guadalajara Introducción: Las mujeres que se dedican a la neonatología en todo el mundo han hecho grandes avances y descubrimientos en este campo. Las contribuciones de estas profesionistas en México no están descritas, por esta razón nosotros nos dimos a la tarea de investigar el estado actual de las neonatologas y algunos otros datos demográficos. Métodos: Basados en los registros del CMCP-Sección Neonatología, se analizó el número de Neonatologas, Edad, Hospital donde realizaron la Subespecialidad, Universidad, cursos académicos, lugar de residencia, lugar de trabajo, tipo de hospital, actividades entre otras. Resultados: En la república mexicana hay 854 neonatologas certificadas, el rango de edad fue de los 27 a 74 años, promedio de 37 años. 85% de ellas radican y laboran en 3 ciudades del país, Distrito Federal/Toluca. 421, 2.- Monterrey 69 y Guadalajara 59, el 25% desarrollan actividades de liderazgo en altos cargos en instituciones de salud y Universidades alrededor de México. Conclusiones: En México hay una neonatóloga por cada 3362 partos. 10 hospitales universitarios educan y entrenan al 85% de ellas, se observa una distribución errónea de recursos con una concentración del 85% de las neonatólogas en solo 3 ciudades. LOS PROFESIONALES CERTIFICADOS DE LA NEONATOLOGÍA EN MÉXICO, ESTADO ACTUAL DEL CMCP-SECCIÓN NEONATOLOGÍA. Gonzalez Gomez L.M. 1, Lima-Roge V1., Rivera Rueda M.A1., Estrada Ruelas I. 1, Vizzuet Martinez R. 1, Martinez Garcia H. 1, Barajas Rangel J. 1, Hernandez Gonzalez D. 1, Gutierrez Gonzalez H. 2 y Gutierrez Padilla J.A. 1,2 1.- Consejo Mexicano de certificación en Pediatría, Sección Neonatología. 2.- Universidad de Guadalajara Introducción: El presente trabajo muestra la actualidad de los profesionales en la neonatología en la republica mexicana. Métodos: Basados en los registros del CMCPSección Neonatología, se analizó el número de Neonatologos, Sexo, Edad, Hospital donde realizaron la residencia, Universidad, cursos académicos, lugar de residencia, lugar de trabajo, tipo de hospital, actividades entre otras variables. Resultados: Existen en México 1529 Neonatologos con certificación oficial. 854(55%)} Femeninos y 675(45%) Masculinos. Las universidades Formadoras fueron: Universidad Nacional Autónoma de México 605(45%), Universidad Autónoma del estado de Nuevo León 86(5%), Universidad la Salle 63(4%), Universidad de Guadalajara 58(4%), los hospitales de Subespecialidad fueron el Instituto nacional de perinatología 350(25%), el IMSS 220(15%), el ISSSTE 183(13%), Hospitales Universitarios de Monterrey 58(4%), Hospitales Civiles de la Universidad de Guadalajara 35(2.5%) y 40% en otros hospitales del país. Estado Actual de los Neonatologos: En México hay un neonatologo por cada 1823 recién nacidos, 55% de ellos son Femeninos, 10 hospitales universitarios educan y entrenan al 85%, el 65% de estos neonatologos vive y trabaja en las 3 ciudades más importantes del país, 70% trabaja en hospitales públicos y 12% en privados. MUSICOTERAPIA EN LA UCINEX DEL HOSPITAL CIVIL DE GUADALAJARA. UNA EXPERIENCIA BENÉFICA PARA EL BINOMIO MADRE HIJO Gutierrez Padilla José Alfonso1, Petersen Uribe Álvaro2, Avalos Huizar Luis Manuel1, Martinez Veronica Ricardo1, Gutierrez Gonzalez Hugo2, Gutierrez Chavez Diego Alfonso2, Gonzalez Cortez Luis Fernando1. 1.-Hospital Civil De Guadalajara. Fray Antonio Alcalde, 2.- CUCS, UdeG. 83 Introducción: Desde hace varios años se está utilizando la música como herramienta terapéutica y preventiva en la neonatología se han documentado un gran número de artículos de investigación, sin embargo en México esta técnica es poco utilizada debido al desconocimiento de sus bondades y beneficios. Material y Métodos: Ssiguiendo la metodología de otras investigaciones, un grupo de 2 neonatologos 3 residentes de pediatría 10 enfermeras y un concertista profesional de violín, llevaron a cabo 8 sesiones musicales semanales en la UCINEX de nuestra institución. Durante el concierto monitorizaron individualmente a cada neonato, valorando los signos vitales por monitorización electrónica, además se registró el estado anímico de los familiares. Resultados: En los pacientes neonatales no se evidenciaron cambios significativos en las constantes vitales, en el personal de la UCINEX y en los Padres de recién nacidos se vieron efectos benéficos, refiriendo una disminución del estrés y presentando altos índices de satisfacción. Discusión y Conclusiones: La Música puede tener un efecto positivo como terapia coadyuvante en recién nacidos de alto riesgo, principalmente en prematuros, se recomienda difundir y aplicar esta metodología en las UCIN/UCINEX del país en vista de la amplia aceptación y beneficios mostrados por otros investigadores a nivel mundial. RESULTADOS DEL ANÁLISIS DE LAS PUBLICACIONES DE PROBLEMAS NEONATALES EN LA REVISTA PERINATOLOGÍA Y REPRODUCCIÓN HUMANA Figueroa-Damián R, Valderrama-Zaldívar LJ, Rivera-Rueda MA. Instituto Nacional de Perinatología Isidro Espinosa de los Reyes Introducción: La revista Perinatología y Reproducción Humana (PRH) es el instrumento de divulgación científica del Instituto Nacional de Perinatología, con publicación trimestral ininterrumpida a lo largo de 28 años, cuya finalidad es difundir el conocimiento científico en diferentes áreas relacionadas con la salud materna, perinatal y reproductiva con un enfoque muldisciplinario, en el ámbito nacional e internacional, con una versión impresa y electrónica. Objetivo: Determinar el número de artículos relacionados con la neonatología en el período 2009-2014, así como conocer las características de su consulta. Material y métodos: Se realizó un estudio transversal, descriptivo de los artículos científicos relacionados con la neonatología en la revista PRH en el periodo de enero de 2009 a diciembre de 2014. Las variables a estudiar fueron tipo de artículo y origen de la publicación, número de visitas y consultas por año y país. Se utilizó estadística descriptiva. Resultados: En el periodo de revisión se publicaron un total de 24 números de la revista, que contenían 214 artículos, de los cuales 72 (35.7%) correspondieron a temas de neonatología. Durante 2014 personal de salud de 95 países accesó al sitio electrónico de la revista, con un promedio diario de 655 visitas y consulta de artículos en texto completo de 2180/ día. Conclusiones: La revista de PRH es un instrumento de divulgación científica adecuada para publicaciones de artículos relacionados con la neonatología con presencia nacional e internacional. 84 Búscanos en Web, Facebook, y Twitter: Datos de Contacto: Contacto Consejo Mexicano de Certificación en Pediatría Sección Neonatología, A.C. José María Rico 121, Despacho 610-611, Col. Del Valle, Del. Benito Juárez, México, DF 03100 Teléfono: (0155) 55-34-88-49 Correo: [email protected] Web: www.consejoneonato.com.mx Tania Pérez Ramírez, Asistente Administrativa del CMCP sección Neonatología Teléfono: (55) 1821 1743 85
© Copyright 2026