Haga clic aquí para descargar el REC 1.468 - Reporte Epidemiológico
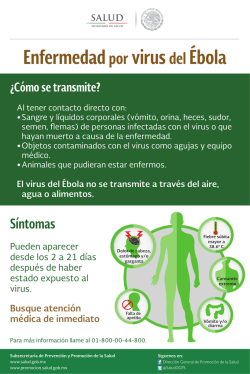
Noticias Número 1.468 30 de octubre de 2014 Publicación de: Servicio de Infectología Hospital Nuestra Señora de la Misericordia Ciudad de Córdoba República Argentina Comité Editorial Editor Jefe Ángel Mínguez Editores Adjuntos Ílide Selene De Lisa Enrique Farías Editores Asociados Jorge S. Álvarez (Arg.) Hugues Aumaitre (Fra.) Jorge Benetucci (Arg.) Pablo Bonvehí (Arg.) María Belén Bouzas (Arg.) Isabel Cassetti (Arg.) Arnaldo Casiró (Arg.) Ana Ceballos (Arg.) Sergio Cimerman (Bra.) Milagros Ferreyra (Fra.) Salvador García Jiménez (Gua.) Ángela Gentile (Arg.) Ezequiel Klimovsky (Arg.) Gabriel Levy Hara (Arg.) Susana Lloveras (Arg.) Gustavo Lopardo (Arg.) Eduardo López (Arg.) Tomás Orduna (Arg.) Dominique Peyramond (Fra.) Daniel Pryluka (Arg.) Charlotte Russ (Arg.) Horacio Salomón (Arg.) Eduardo Savio (Uru.) Daniel Stecher (Arg.) (Haciendo clic sobre el titular accederá directamente a las mismas) Argentina El mundo • Vigilancia de infección respiratoria aguda grave • África: La crisis por la enfermedad por el virus del Ébola está afectando la lucha contra la malaria • Los riesgos de la presencia de un caso de enfermedad por el virus del Ébola en Argentina siguen siendo bajos América • América Central: Aumenta el impacto de los desastres • Estados Unidos: La Casa Blanca impulsa un protocolo ante la enfermedad por el virus del Ébola para frenar la dureza de algunos estados • Estados Unidos, California: Primera muerte en 7 años por la fiebre del Nilo Occidental en San Diego • Arabia Saudí: Nuevos casos de infección por el MERS-CoV • Asia: Tan cerca y tan lejos de erradicar la poliomielitis • España: Alertan de un brote de hepatitis C aguda de transmisión sexual • India, Pune: Registran 21 muertes por rabia humana en lo que va del año • El mapa global de las infecciones • La lucha contra la tuberculosis: pensar en grande y mirar más allá • La infección por citomegalovirus en el nacimiento provoca más de 10% de los casos de pérdida auditiva en niños • Nicaragua: Siguen incrementándose los casos de fiebre chikungunya Adhieren: www.circulomedicocba.org/ www.apinfectologia.org/ www.slamviweb.org/ www.consejomedico.org.ar/ www.sadip.net/ www.said.org.ar/ www.sap.org.ar/ www.apargentina.org.ar/ 1 Desde mayo de 1993, la Fundación Huésped publica en forma trimestral la revista “Actualizaciones en SIDA”, primera publicación científica latinoamericana en idioma español específicamente destinada al tema VIH/sida, cuyos destinatarios son los profesionales del área salud y ciencias sociales. A través de la publicación de múltiples artículos ha contribuido al crecimiento de los conocimientos acerca de esta infección. La revista cuenta con dos indexaciones en las bases de datos Latindex y LILACS. Desde marzo de 2013, a partir de un acuerdo con la Sociedad Argentina de Infectología (SADI), cambió su nombre a “Actualizaciones en Sida e Infectología”, ampliando sus contenidos más allá de lo concerniente a la infección por VIH hacia todos los aspectos relacionados a las enfermedades infecciosas. Encontrará la publicación en formato pdf desde el año 2003 haciendo clic aquí. Argentina Vigilancia de infección respiratoria aguda grave 22 de octubre de 2014 – Elaboración propia, en base a datos del Boletín Integrado de Vigilancia – Secretaría de Promoción y Programas Sanitarios – Ministerio de Salud de la Nación (Argentina) Tabla 1. Casos notificados y tasas de notificación cada 100.000 habitantes, según provincia y región. Argentina. Años 2012/2014, hasta semana epidemiológica 36. Fuente: Sistema Nacional de Vigilancia de la Salud (SNVS) – Módulo C2. 1 Provincia/Región Ciudad Autónoma de Buenos Aires Buenos Aires Córdoba Entre Ríos Santa Fe Centro Mendoza San Juan San Luis Cuyo Corrientes Chaco Formosa Misiones NEA Catamarca Jujuy La Rioja Salta Santiago del Estero Tucumán NOA Chubut La Pampa Neuquén Río Negro Santa Cruz Tierra del Fuego Sur Total Argentina 2012 Casos 1.977 7.746 3.933 1.565 314 15.535 2.289 164 513 2.966 664 1.406 726 3.360 6.156 370 470 488 164 669 1.798 3.959 589 114 390 983 124 202 2.402 31.018 Tasas 68,41 49,57 118,86 126,62 9,83 59,17 131,62 24,08 118,66 103,98 66,90 133,24 136,94 305,01 167,30 100,59 69,80 146,26 13,50 76,54 124,16 80,61 115,69 35,64 70,75 153,91 45,26 158,80 99,25 77,32 2013 Casos 3.541 7.546 3.820 2.080 531 17.518 2.294 140 576 3.010 742 2.711 956 3.937 8.346 1.013 52 740 243 2.136 3.834 8.018 467 382 575 939 256 312 2.931 39.823 2014 Tasas 122,52 48,29 115,45 168,29 16,62 66,72 131,91 20,56 133,24 105,52 74,75 256,90 180,32 357,39 226,82 275,40 7,72 221,79 20,01 244,39 264,74 163,25 91,73 119,42 104,31 147,02 93,44 245,28 121,11 99,26 Casos 2.623 5.853 8.193 1.741 247 18.657 3.020 92 414 3.526 1.083 3.516 702 3.637 8.938 1.402 321 615 3.572 1.686 2.032 9.628 649 206 846 713 287 240 2.941 43.690 Tasas 90,76 37,46 247,61 140,86 7,73 71,06 173,65 13,51 95,76 123,61 109,11 333,19 132,41 330,16 242,91 381,16 47,68 184,33 294,13 192,90 140,31 196,03 127,48 64,40 153,46 111,64 104,76 188,67 121,52 108,90 Mapa 1. Tasas de notificación cada 100.000 habitantes. Argentina. Año 2014, hasta semana epidemiológica 36. Fuente: Sistema Nacional de Vigilancia de la Salud (SNVS) – Módulo C2. Gráfico 1. Corredor endémico semanal. Argentina. Año 2014, en base a datos de los años 2009/2013, con representación de casos del año 2014 hasta semana epidemiológica 33 y proyecciones hasta semana epidemiológica 41. Fuente: Sistema Nacional de Vigilancia de la Salud (SNVS) – Módulo C2. 1 Los datos se encuentran actualmente en revisión, dado el aumento en el número de casos respecto a los publicados previamente. 2 Los riesgos de la presencia de un caso de enfermedad por el virus del Ébola en Argentina siguen siendo bajos 28 de octubre de 2014 – Fuente: Ministerio de Salud (Argentina) “Los riesgos de la presencia de un enfermo de Ébola en Argentina siguen siendo bajos, porque prácticamente no hay intercambio de transporte y pasajeros con los tres países –Guinea, Sierra Leona y Liberia– donde ocurre la transmisión activa del virus. La situación del país sigue estable”, aseguró Jaime Lazovski, viceministro de Salud de la Nación, al abrir el 28 de octubre la jornada de trabajo de preparación nacional de la respuesta ante la enfermedad por el virus del Ébola (EVE), que organiza la cartera sanitaria, al tiempo que remarcó que “sin embargo, los preparativos continúan”. Al encuentro, que se llevó a cabo en las instalaciones del Hospital El Cruce Alta Complejidad en Red ‘Dr. Néstor Carlos Kirchner’, de Florencio Varela, asistieron más de 150 referentes de los ministerios de Salud provinciales de las áreas de epidemiología, sistema de emergencias, control de infecciones y comunicación; a lo que se sumó una importante cantidad de participantes de todo el país que siguieron la conferencia de manera virtual. 2 El funcionario señaló que “en cuanto a los casos que han ocurrido en Estados Unidos, España y Alemania, éstos no han cambiado en absoluto la situación de riesgo para Argentina porque no hay transmisión activa, con lo cual no estamos expuestos a ningún riesgo adicional”, a la vez que destacó que “no hay ningún alerta para la población argentina, la gente tiene que seguir haciendo sus actividades de manera normal”. Durante su exposición, Lazovski dijo que “desde el alerta de agosto a hoy, llegar a este punto de los preparativos, la elaboración de las guías y los planes no ha sido sencillo, porque se trata de una enfermedad que está desafiando a los sistemas de salud desde muchos puntos”, para luego detallar que “hasta ahora el sistema de salud estaba acostumbrado a aislar pacientes, pero para protegerlos de que ellos pudieran infectarse con otras enfermedades. Ahora cambiamos la óptica, porque también tenemos que evitar que el personal de salud y el entorno se contagien del virus, bacteria o lo que fuera, y así evitar su diseminación en la sociedad; eso implica niveles de bioseguridad que tenemos instalados en laboratorios considerados de alta tecnología, los cuales no hay muchos en Argentina”. La agenda Durante la apertura de la jornada, Lazovski estuvo acompañado por el director del Hospital El Cruce-Néstor Kirchner, Arnaldo Medina. Luego de las disertaciones iniciales, funcionarios de la Dirección de Epidemiología de la cartera sanitaria abordaron la temática de vigilancia. A continuación, personal del Instituto Nacional de Enfermedades Infecciosas/Administración Nacional de Laboratorios e Institutos de Salud ‘Dr. Carlos Gregorio Malbrán’ (INEI-ANLIS) habló de ‘Diagnóstico y manejo de muestras’ y ‘Requisitos para el traslado de sustancia infecciosa clase A’; y un equipo del Hospital El Cruce-Néstor Kirchner sobre ‘Uso de equipamientos de protección personal (EPP) y medidas de control de infecciones (general, contacto y secreciones)’. La Sociedad Argentina de Terapia Intensiva (SATI) tuvo a su cargo la temática del manejo clínico de pacientes; la Dirección Nacional de Emergencias Sanitarias (DINESA) del Ministerio de Salud expuso sobre transporte aéreo y terrestre; y la Subsecretaría de Políticas, Regulación y Fiscalización acerca del ‘Plan de contingencia de puntos de entrada’ y ‘Área de Reglamento Sanitario Internacional (RSI) y puntos de entrada’. Por último, referentes de la Dirección Nacional de Determinantes de la Salud e Investigación de la Subsecretaría de Relaciones Sanitarias e Investigación explicaron la problemática del manejo de residuos; y de la Coordinación General de Información Pública y Comunicación abordaron la temática de la comunicación frente a esta enfermedad. América América Central: Aumenta el impacto de los desastres 29 de octubre de 2014 – Fuente: Oficina de las Naciones Unidas para la Reducción del Riesgo de Desastres El impacto de los desastres está aumentando en América Central a pesar de los avances de sus gobiernos por reducir el porcentaje de población urbana en pobreza. La región registra una pérdida de más de 9.801 millones de dólares por el impacto de los desastres naturales en las últimas décadas, hasta 2011, según un informe de la Organización de Naciones Unidas presentado en San Salvador, El Salvador. Según el ‘Informe Regional del Estado de la Vulnerabilidad y Riesgos de Desastres en Centroamérica’, esta situación incide en el desarrollo sostenible de la región, por lo que es prioritario fortalecer las capacidades ciudadanas, considerar el riesgo en los proyectos de infraestructura, potenciar los sistemas de alerta temprana y fomentar la educación en gestión de riesgo. 2 Puede acceder a dicho material haciendo clic aquí. 3 Hasta 2011 la región ha tenido una pérdida acumulada por desastres naturales que asciende a al menos 9.801 millones de dólares. En los casos de El Salvador y Costa Rica las pérdidas se registran desde 1970, con montos de 5.370 millones y 600 millones de dólares, respectivamente. En Honduras, desde 1974, la pérdida fue de 1.620 millones; en Panamá (desde 1986) alcanzó los 692 millones y finalmente en Guatemala desde 1988 fue de 1.519 millones, precisa el documento, que no detalla el caso de Nicaragua, aunque sí incluye otro tipo de información de ese país. Aunque El Salvador fue el país con mayores pérdidas totales provocadas por grandes desastres, Honduras fue el país más afectado con daños y pérdidas acumuladas con relación a su producto interno bruto (PIB), con el equivalente a casi 80% del mismo. El estudio se realizó entre julio de 2013 y enero de 2014, dijo Ricardo Mena, jefe para las Américas de la Oficina de las Naciones Unidas para la Reducción de Riesgos de Desastres (UNISDR). De acuerdo con el documento, entre 1970 y 2011, 69,7% de los desastres ocurridos en Centroamérica han sido originados por eventos hidrometeorológicos; de ese total, 55% fueron inundaciones; 33% tormentas y huracanes; 10% sequías y sólo 2% temperaturas extremas. Durante ese mismo lapso, las amenazas geofísicas desencadenaron 21% de los desastres en Centroamérica; entre ellas, los terremotos representaron 54,5% y las erupciones volcánicas 24,6%, añade. Finalmente, las amenazas biológicas (epidemias y plagas) originaron 9,3% de los desastres. Los desastres que han provocado la mayor destrucción en la región han sido los terremotos de Managua (1972) y Guatemala (1976). También, el huracán Fifí en Honduras (1974), el terremoto de El Salvador (1986), las inundaciones de Nicaragua (1982) y el huracán Mitch en Honduras y Guatemala (1998), precisa el documento. El documento afirma que la pobreza, infraestructura deficiente, la falta de ordenamiento urbano, y el uso desmedido e inadecuado de los recursos naturales, son factores subyacentes del riesgo que aumentan la vulnerabilidad de la población y sus bienes de sustento, principalmente de las personas y comunidades de escasos recursos. El informe fue presentado durante la clausura de la Conferencia Centroamericana ‘Estrategias efectivas para la atención de riesgos por desastres: su financiamiento y aseguramiento’, que se inició el 27 de octubre. Mena afirmó que este informe no tiene precedente en las Américas y expresó esperanzas que se convierta en un ejercicio periódico y que se extienda a otras regiones. Este documento contiene, según dijo Mena, “una radiografía detallada de la situación del riesgo de desastre y la vulnerabilidad de Centroamérica, sus avances y sus áreas de necesidad, de reforzamientos, los obstáculos encontrados, las oportunidades existentes”. Mena entregó al informe a las autoridades del Centro de Coordinación para la Prevención de los Desastres Naturales en América Central (CEPREDENAC), formado por los organismos de protección civil de la región. 3 Estados Unidos: La Casa Blanca impulsa un protocolo ante la enfermedad por el virus del Ébola para frenar la dureza de algunos estados 28 de octubre de 2014 – Fuente: EFE El Gobierno estadounidense ha decidido unificar la respuesta nacional ante las medidas restrictivas impuestas por algunos estados, que han generado polémica y airadas protestas de los ciudadanos obligados a cumplirlas. En New Jersey, la primera afectada por uno de estos protocolos del miedo fue la enfermera Kaci Hickox. Esta profesional sanitaria fue puesta en cuarentena el 24 de octubre al llegar al aeropuerto de Newark (New Jersey), tras haber trabajado en Sierra Leona, uno de los países más afectados por la epidemia de la enfermedad por el virus del Ébola (EVE), aunque no presentaba síntomas. La enfermera Kaci Hickox fue obligada a guardar cuarentena en New Jersey tras regresar de África. En distintos medios, la enfermera denunció el “trato inhumano” al que fue sometida, dado que la colocaron en una carpa aislada en un hospital de New Jersey, y el 26 de octubre sus abogados anunciaron acciones legales. El portavoz de la Casa Blanca, Josh Earnest, reconoció en rueda de prensa la autoridad que tienen las autoridades estatales y locales para imponer cuarentenas si así lo consideran. Pero Earnest también defendió los protocolos fijados por los Centros para el Control y la Prevención de Enfermedades (CDC), ya que están basados en la evidencia científica sobre la EVE y en la experiencia de ese organismo con anteriores brotes del virus. Protocolos del miedo El 24 de octubre, los estados de New York y New Jersey anunciaron por sorpresa que aislarían a cualquier persona que llegase a sus aeropuertos tras haber estado en contacto con casos de EVE. 3 Puede consultar el informe completo haciendo clic aquí. 4 Esas medidas unilaterales irritaron a la Casa Blanca, que se esfuerza por evitar el alarmismo y dar una respuesta nacional a la EVE, con el nombramiento incluso de un coordinador federal, el zar de la enfermedad Ronald A. Klain. También las organizaciones humanitarias criticaron las restricciones de estos estados, por considerar que crean un estigma y disuaden a los sanitarios de viajar a África Occidental, donde faltan voluntarios para frenar el brote Como respuesta, los CDC elaboraron una clasificación según el riesgo de haber contraído la enfermedad, por la que sólo aquellos en “alto riesgo” deberán ser aislados en sus casas. 4 Se considera una persona en “alto riesgo”, por ejemplo, a un trabajador sanitario que se ha pinchado con una aguja al atender a un caso de EVE o cualquiera que haya estado en contacto con los fluidos corporales de un infectado sin la protección adecuada. Según la nueva guía del Gobierno, la gran mayoría de los casos –como los sanitarios llegados de países afectados– quedarían enmarcados en una categoría intermedia en la que el individuo tiene que pasar un control diario en un centro médico local e informar además mediante llamada telefónica de su temperatura. Si no empiezan a presentar síntomas, estas personas no verán limitados sus movimientos ni serán aisladas en sus casas, como establecieron la semana pasada los estados de New York y New Jersey. El gobernador de New York, Andrew Mark Cuomo, y su homólogo de New Jersey, Christopher James Christie, criticaron las nuevas medidas del Gobierno con el argumento de que la prioridad es garantizar la seguridad de los ciudadanos estadounidenses. Christie acusó a los CDC de “quedarse atrás” en su respuesta ante la EVE en la nación, y esgrimió que los ciudadanos de su estado le reclamaban una acción más contundente para evitar contagios. Cuomo criticó las nuevas directrices incluso antes de conocer en detalle su contenido. “Yo trabajo con el Gobierno federal, pero estoy en desacuerdo con los CDC. Mi trabajo número uno es proteger a los ciudadanos del estado”, dijo a los periodistas. Uno de los paneles explicativos sobre el Ébola de los CDC. Florida, Illinois y Georgia también han anunciado medidas más duras para los que regresen de África Occidental, en la línea emprendida por New York y New Jersey de aislar en cuarentena durante 21 días a los que hayan estado expuestos directamente a la EVE aunque no presenten síntomas. Los expertos insisten en que un caso de EVE no contagia la enfermedad hasta que no aparecen los primeros síntomas: vómitos, fiebre y diarrea. Por su parte, el jefe del Estado Mayor del ejército, general Raymond T. Odierno, ordenó el 27 de octubre 21 días de control preventivo en las bases estadounidenses para los oficiales que regresen de la zona afectada por la EVE en África Occidental. Críticas de Médicos Sin Fronteras “El aislamiento forzoso para los trabajadores de la salud que sin síntomas regresan de la lucha contra el brote de EVE en África Occidental no se basa en pruebas científicas y podría socavar los esfuerzos para frenar la epidemia de raíz”, afirmó Médicos Sin Fronteras (MSF). Una vigilancia diligente de la salud de quienes regresan de los países afectados por la EVE es preferible al aislamiento coercitivo de individuos asintomáticos. “Hay otras formas de abordar adecuadamente tanto la ansiedad pública como los imperativos de salud. La respuesta a la EVE no debe estar guiada por el pánico en países que no han sido severamente afectados por la epidemia”, explica Sophie Delaunay, Directora Ejecutiva de MSF-Estados Uni- Formación de personal de MSF en Brussels antes de dos. “Cualquier regulación que no esté basada en razones médicas científi- partir a los proyectos en África Occidental. cas, que aísle a los trabajadores sanos, muy probablemente servirá para desalentar a otros en el combate de la epidemia en su origen, África Occidental”. Los trabajadores internacionales de MSF se comprometen a realizar difíciles asignaciones humanitarias por un periodo de cuatro a seis semanas en los países afectados por la EVE. El riesgo de ser puestos en aislamiento durante 21 días más, después de terminado su trabajo, ha llevado a algunos de ellos a reducir su tiempo de permanencia en el terreno. Otros, estarán menos inclinados a participar como trabajadores, en primer lugar. Esto presentará interrupciones operacionales significativas en el terreno para MSF y para otras organizaciones; y dará lugar a una escasez global de trabajadores de la salud que se necesitan desesperadamente, precisamente cuando el brote de EVE está tan fuera de control como siempre. MSF se basa en un pequeño grupo de personas que poseen las habilidades específicas requeridas para trabajar en un contexto como el de la EVE. Restringir el acceso a este grupo de trabajadores humanitarios podría tener consecuencias devastadoras. Desde marzo, MSF ha enviado, como parte de su respuesta a la epidemia de Ébola, a más de 700 voluntarios internacionales a África Occidental. 4 Puede consultar el documento de los CDC, en inglés, haciendo clic aquí. 5 “Necesitamos ser guiados por la ciencia y no por las agendas políticas”, afirma la Dra. Joanne Liu, Presidenta Internacional de MSF. “La mejor manera de reducir el riesgo de propagación de la EVE fuera de África Occidental es luchando allí. Las políticas que atenten contra ese curso de acción, o disuadan al personal calificado de ofrecer su ayuda, son políticas miopes. Tenemos que mirar más allá de nuestras propias fronteras para frenar esta epidemia”. La ciencia médica ha demostrado que las personas asintomáticas con infección por el virus del Ébola, no transmiten el virus. El Ébola no es un virus que se contagie a través del aire, como los virus del resfrío o la influenza. Se transmite únicamente a través del contacto directo con los fluidos corporales, como la sangre, los vómitos y las heces, de una persona infectada y con síntomas. Los protocolos de MSF para los voluntarios que regresan a sus países de origen, se basan en las directrices de los organismos de salud internacionales, especialmente los de la Organización Mundial de la Salud (OMS) y los CDC, y se han seguido rigurosamente. Por otra parte, el riesgo de estigmatización de los trabajadores de la salud es muy real. Es imperativo que el público mantenga la confianza en todos los trabajadores de la salud. Los profesionales médicos especializados en enfermedades infecciosas, como la tuberculosis y el VIH/sida, no deben enfrentarse a estigmas ni a restricciones opresivas en sus movimientos. 5 Estados Unidos, California: Primera muerte en 7 años por la fiebre del Nilo Occidental en San Diego 27 de octubre de 2014 – Fuente: Uniradio (México) La Agencia de Servicios Humanos y de la Salud (HHSA) del condado de San Diego informó sobre el primer residente que muere por el virus del Nilo Occidental en los últimos siete años. La agencia informó que un hombre de 78 años de edad residente de La Mesa pereció luego de ser internado el pasado 6 de octubre. El hombre murió el 10 de octubre después de padecer síntomas de encefalitis. Las autoridades de Salud informaron que no dieron a conocer la noticia de inmediato porque querían confirmar que se trataba del virus del Nilo Occidental. Según la HHSA, sólo se habían registrado dos casos de personas infectadas entre 2009 y 2013, y fue en 2008 cuando se tuvo el mayor número de casos de este tipo con 36 infectados. En lo que va de 2014 se registran siete personas afectadas por el virus en San Diego. La agencia insistió en que los residentes en el condado deben deshacerse de todo residuo de agua que esté estancada en sus hogares, porque se vuelven criaderos de mosquitos, usar mangas largas y pantalones en el ocaso y el amanecer y usar repelente cuando sea necesario. Nicaragua: Siguen incrementándose los casos de fiebre chikungunya 29 de octubre de 2014 – Fuente: EFE Nicaragua registró 10 nuevos casos de fiebre chikungunya, lo que eleva a 81 la cifra total de diagnosticados con el virus desde julio en el país, según un informe del Ministerio de Salud (MINSA) divulgado el 29 de octubre. “Tenemos diez casos nuevos positivos de fiebre chikungunya: tres en el municipio de Masaya y siete en Managua”, para un total de 81 afectados con el virus, dijo la primera dama y portavoz del Gobierno sandinista, Rosario María Murillo Zambrana. Entre el 25 y el 29 de octubre las autoridades han reportado 30 nuevos casos de fiebre chikungunya, 20 de ellos en la capital nicaragüense. “Los diez nuevos enfermos se encuentran hospitalizados, en condiciones estables y buen estado de salud”, indicó la funcionaria. Murillo no precisó cuántos del total de casos son importados y cuántos son autóctonos. Las autoridades solo han dicho que “la mayoría” ha llegado del exterior. Los primeros casos en el país se reportaron el 9 de julio de 2014, cuando el Gobierno informó que a una mujer hondureña y a su hija, quienes habían estado en República Dominicana, se les diagnosticó en Nicaragua fiebre chikungunya. Las autoridades sanitarias de Nicaragua han intensificado una campaña contra el virus Chikungunya y el virus Dengue, fumigando posibles criaderos del mosquito propagador de esas enfermedades. 5 La respuesta de MSF a la emergencia de la EVE en África Occidental se inició en marzo de 2014, con actividades en tres países: Guinea, Liberia y Sierra Leona. MSF actualmente emplea a 270 trabajadores internacionales y más de 3.000 trabajadores contratados localmente. La organización opera en seis centros de gestión de casos de la EVE (dos por cada país), con aproximadamente 600 camas en unidades aisladas. Desde el inicio del brote, MSF ha admitido a más de 4.900 pacientes, de los cuales aproximadamente 3.200 fueron confirmados para EVE. Más de 1.140 han sobrevivido. Desde marzo, la organización envió a los países afectados más de 877 toneladas de suministros. 6 El mundo África: La crisis por la enfermedad por el virus del Ébola está afectando la lucha contra la malaria 28 de octubre de 2014 – Fuente: British Broadcasting Corporation (Gran Bretaña) Los expertos tienen ahora un temor adicional sobre la enfermedad por el virus del Ébola (EVE). Le está dejando el camino libre a otro asesino: la malaria. Y una muestra es el caso del trabajador humanitario cubano Jorge Juan Guerra, quien murió de malaria después que se le hicieran las pruebas para determinar si se contagió la EVE. Las pruebas, que dieron negativas, se las hicieron apenas comenzó a mostrar síntomas. Pero cuando finalmente se le diagnosticó malaria y se inició su tratamiento, sus órganos comenzaron a fallar y murió, según informó el 27 de octubre el Ministerio de Salud de Cuba. La muerte de Guerra, voluntario de uno de los grupos de colaboradores cubanos que ha viajado a África Occidental pero no estuvo en contacto con casos de EVE, destaca la prevalencia de la malaria en la región. Y sobre todo, como advierten algunos especialistas, que se trata de una enfermedad endémica cuyo combate podría verse amenazado por la crisis de la EVE. ”Es comprensible que toda la atención de los trabajadores de la salud esté en la EVE”, dice la Dra. Fatoumata Nafo-Traoré, quien encabeza la ONG Roll Back Malaria (RBM) y acaba de visitar África Occidental. “Las salas que solían estar llenas de niños con malaria se han convertido en zonas fantasmas”, asegura la doctora oriunda de Mali y considerada una de las mayores expertas en el tratamiento de la malaria. Síntomas similares Personas con fiebre y síntomas de malaria tienen miedo de ir a los centros de salud, porque no quieren contraer la EVE. En 2012, la malaria mató a 7.000 personas en los tres países actualmente más afectados por la EVE: Liberia, Guinea y Sierra Leona. La mayoría de las víctimas fueron niños pequeños. Aunque se trata de una enfermedad curable, la enfermedad provocó ese año 4.000 muertes en Sierra Leona, 2.000 en Liberia y aproximadamente 1.000 en Guinea. Ahora los tres países están luchando contra el virus del Ébola y NafoTraoré teme que los recientes avances en la prevención de la malaria se vean afectados por esta crisis. Uno de los mayores problemas es la similitud entre los primeros síntomas de la EVE y la malaria. “Los centros de tratamiento de la EVE tienen un protocolo para tratar la fiebre con medicamentos contra la malaria porque el paciente puede estar sufriendo de ambas cosas a la vez”, explicó Nafo-Traoré, quien viajó por carretera desde Guinea a Sierra Leona a principios de este mes. “Pero ahora es común que alguien con fiebre no quiera acudir a los centros de salud para evitar ser recluidos en lugares donde también se atiende a pacientes con la EVE”, enfatizó. En África la mayoría de las víctimas de la malaria son niños. “Estamos trabajando en esos países para asegurarnos de que se realicen exámenes de malaria y se ofrezcan los medicamentos adecuados. Me preocupa la debilidad de los sistemas de salud. La comunicación tampoco es sencilla entre los 15 países de África Occidental”, agregó Nafo-Traoré. “En el pasado, los brotes de EVE se registraban en áreas remotas. Hoy han llegado a las ciudades capitales. La gente está comenzando a organizarse. Mientras viajaba por carretera, vi puestos de control donde había gente tomándose la temperatura y lavándose las manos”, anotó. Respuesta lenta RBM agrupa a más de 500 organizaciones. Se formó hace 16 años para coordinar los esfuerzos globales de gobiernos y organizaciones contra la malaria. De acuerdo con sus cifras, Guinea y Sierra Leona cumplieron con los objetivos de distribución de mosquiteros, un arma crucial para proteger a los niños de los mosquitos que transmiten la malaria. Los resultados en Liberia fueron menos positivos. Ahora los funcionarios de ese país intentan definir de qué manera pueden mejorar sus esfuerzos por contener la enfermedad, mientras intentan contener el brote de EVE. ”Estos países han sido muy afectados por la malaria. Hace cinco años era todavía peor, el número de muertes se duplicaba. Todos coincidimos en que ningún niño debe morir de esta enfermedad, pues contamos con las herramientas para prevenirla y tratarla”. 7 “Estábamos acostumbrados a ver camas de hospitales con tres niños a la vez, porque no había suficiente espacio. Pero ahora es complicado determinar quién tiene malaria y quién está muriendo como consecuencia de la enfermedad”. “Incluso si la situación se mantiene en el mismo nivel que el año pasado, será lo suficientemente grave. Estamos muy preocupados”. Nafo-Traoré asegura que “la gente está dejando de confiar en los médicos y demás trabajadores de la salud. Aún se mantiene la creencia de que son ellos quienes están transmitiendo el virus a la gente”. Sin embargo, Nafo-Traoré alberga cierto optimismo por la respuesta Fatoumata Nafo-Traoré está preocupada que se le está dando a la crisis de la EVE. “Afortunadamente el mundo ha pueda implicar más muertes por malaria. recibido una llamada de atención. La respuesta inicial fue demasiado lenta”. porque la EVE Arabia Saudí: Nuevos casos de infección por el MERS-CoV 16 de octubre de 2014 – Fuente: Organización Mundial de la Salud El Centro Nacional de Enlace para el Reglamento Sanitario Internacional (RSI) de Arabia Saudí notificó a la Organización Mundial de la Salud (OMS) casos adicionales confirmados por laboratorio de infección por el coronavirus causante del síndrome respiratorio de Medio Oriente (MERS-CoV). Entre el 29 de septiembre y el 11 de octubre de 2014 se notificaron siete casos adicionales de infección por el MERS-CoV, uno de ellos mortal. Se trató de siete hombres, de edades comprendidas entre 50 y 77 años. Los casos ocurrieron en las ciudades de Alhenakiah, Geiya, Haradh, Jubail, Najran y Taif (2). El inicio de los síntomas ocurrió entre el 17 de septiembre y el 3 de octubre. Seis casos presentaban comorbilidades. Cuatro casos refirieron antecedentes de contacto frecuente con dromedarios (Camelus dromedarius) y consumo habitual de leche cruda de estos animales. Uno indicó que no tuvo contacto con animales, pero reside en una zona donde hay muchas granjas de dromedarios. Uno de los casos se infectó estando hospitalizado. Se están rastreando los contactos de estos casos con sus familiares. Asimismo se notificó la muerte de 4 casos de infección por MERS-CoV anteriormente notificados por Arabia Saudí. Casos detectados en Arabia Saudí tras un examen retrospectivo Tras un examen retrospectivo de los registros de laboratorio de los hospitales no adscritos al Ministerio de Salud, el Centro Nacional de Enlace para el RSI de Arabia Saudí notificó también 19 casos adicionales de infección por MERS-CoV, 11 de ellos mortales. De estos casos adicionales, uno se produjo en agosto de 2013, dos en marzo de 2014, 10 en abril de 2014 y seis en mayo de 2014. De los casos adicionales notificados por Arabia Saudí, 79% (15 personas) son nacionales del país. Dieciséis de los casos notificados residían en Jeddah, dos en Kharj y uno en Dhahran. La edad mediana de los casos notificados es de 56 años (oscila entre los 27 y los 89 años); 68% de ellos (13/19) son hombres y 11% (2/19) son trabajadores de atención de la salud. La detección retrospectiva de estos 19 casos no altera el patrón y la dinámica de la epidemia y la evaluación mundial del riesgo sigue sin variaciones. Además, Arabia Saudí notificó a la OMS un falso caso positivo incluido en una cohorte de casos que ocurrieron entre el 11 de abril y el 9 de junio de 2014. Arabia Saudí también indicó que un caso se había notificado dos veces, por lo que se trataba de un caso duplicado. A escala mundial, se han notificado a la OMS 877 casos de infección por el MERS-CoV confirmados mediante pruebas de laboratorio, de los cuales al menos 317 han sido mortales. Del recuento total de casos se han eliminado el falso caso positivo y el caso duplicado que se mencionan más arriba. Consejos de la OMS Dado que hace poco ha tenido lugar la peregrinación anual a Makkah (Hajj), la OMS alienta a los Estados Miembros a repasar los consejos de la OMS acerca del MERS-CoV con ocasión de peregrinaciones, publicados en junio de 2014. 6 Considerando la situación actual y la información disponible, la OMS alienta a todos sus Estados Miembros a que mantengan la vigilancia de las infecciones respiratorias agudas y examinen detenidamente cualquier caso inusual. Las medidas de prevención y control de las infecciones son esenciales para evitar la posible propagación del MERS-CoV en los centros sanitarios. No siempre es posible identificar tempranamente a los pacientes con infección por el MERS-CoV porque, como ocurre con otras infecciones respiratorias, los síntomas iniciales son inespecíficos. Así pues, los profesionales sanitarios deben aplicar sistemáticamente las medidas preventivas habituales con todos los pacientes, con independencia del diagnóstico. Además, al atender a pacientes con síntomas de infección respiratoria aguda se adoptarán medidas para prevenir la transmisión por gotitas de Flügge; cuando se trate de un caso probable o confirmado de infección por el MERS-CoV, hay que añadir precauciones contra el contacto y protección ocular; 6 Puede consultar los consejos acerca del MERS-CoV con ocasión de peregrinaciones, en inglés, haciendo clic aquí. 8 se aplicarán medidas para prevenir la transmisión por vía aérea cuando se realicen procedimientos que generen aerosoles. Hasta que se sepa más acerca del MERS-CoV, se considera que las personas con diabetes, insuficiencia renal, neumopatía crónica o inmunodepresión corren un gran riesgo de padecer una enfermedad grave en caso de infección por el MERS-CoV. Por consiguiente, dichas personas evitarán el contacto estrecho con animales, en particular con dromedarios, cuando visiten granjas, mercados o establos donde se sabe que el virus puede circular. Se adoptarán medidas higiénicas generales, tales como lavarse sistemáticamente las manos antes y después de tocar animales y evitar el contacto con animales enfermos. También se deben adoptar medidas de higiene alimentaria. Se evitará beber leche de dromedario cruda u orina de dromedario, así como consumir carne que no esté adecuadamente cocida. La OMS no aconseja realizar cribados especiales en los puntos de entrada ni imponer restricciones a los viajes ni al comercio en relación con este evento. Asia: Tan cerca y tan lejos de erradicar la poliomielitis 24 de octubre de 2014 – Fuente: Inter Press Service Lograr un mundo libre de poliomielitis para 2018 es un objetivo ambicioso. Para ello, la Iniciativa Mundial de Erradicación de la Poliomielitis saca sus armas pesadas, y sin reparar en gastos se dispone a asegurarse de que “hasta el último niño” esté inmunizado contra la enfermedad. Con 1.800 millones de habitantes, casi un cuarto de la población mundial, el Sudeste Asiático fue declarado a principios de este año libre de poliomielitis. Los 11 países de la región, Bangladesh, Bután, Corea del Sur, India, Indonesia, Maldivas, Myanmar, Nepal, Sri Lanka, Tailandia y Timor Oriental, se unieron a la lista de los estados libres de la enfermedad. Según la Iniciativa Mundial de Erradicación de la Poliomielitis (GPEI), las campañas de inmunización alcanzaron a 7.500 millones Una niña pakistaní recibe una dosis de la vacuna oral contra la poliomielitis. Según la Organización Mundial de la Salud (OMS), de niños en los últimos 17 años, no solo en las ciudades, sino Pakistán es responsable de 80% de los casos registrados en el también en zonas rurales de difícil acceso. En este tiempo, hubo mundo. 189 operaciones nacionales en la región en las que se administraron 13.000 millones de vacunas orales. Países como Sri Lanka, Maldivas y Bután erradicaron la enfermedad hace una década y media, mientras India, considerada un caldo de cultivo para la poliomielitis, registró su último caso en enero de 2011, ganándose la etiqueta de “libre de poliomielitis”. Pero más al norte permanecen grandes nubarrones con forma de Afganistán y Pakistán que arruinan un final feliz para Asia. Esos dos países, junto con Nigeria, impiden que en 2018 se pueda declarar un mundo sin poliomielitis. La celebración va de Nepal a Filipinas Para países como Nepal, donde viven 27 millones de personas, la prevalencia de la poliomielitis en otros países asiáticos amenaza la erradicación de la enfermedad que tanto le costó alcanzar. Deseoso de mantener su estatus libre de poliomielitis, ese país introdujo hace poco una vacuna antipoliomielítica inactivada inyectable (IPV) en su programa de inmunización obligatorio y se convirtió en el primer país de Asia meridional en adquirirla. “La vacuna oral (OPV) ha sido el principal instrumento de los esfuerzos de erradicación de la poliomielitis, pero nuevas evidencias muestran que agregar una dosis de la IPV, administrada a bebés de 14 semanas por inyección intramuscular, maximizará la inmunidad contra el poliovirus”, explicó Shyam Raj Upreti, jefe de la sección de inmunización de la división de salud infantil de Nepal. Entre 1984 y 2011, la inmunización en Nepal creció a más del doble, de 44 a 90% de la población objetivo. Ashish KC, especialista en salud infantil de la oficina del Fondo de las Naciones Unidas para la Infancia (UNICEF) en Nepal, dijo que los programas de inmunización no se interrumpieron ni siquiera durante la guerra entre los insurgentes maoístas y las fuerzas regulares, que duró una década y dejó 13.000 personas muertas. “Entendimos que necesitábamos un enfoque multisectorial y se descentralizó el servicio para facilitar su acceso”, dijo KC. “La inmunización fue más allá de la salud, se volvió parte de nuestros planes de desarrollo”, observó. Esa misma mentalidad se observa en Filipinas, donde el gobierno decidió incluir la IPV en su plan de inmunización, convirtiéndose en el mayor país en desarrollo en hacerlo. “Lograr distribuir la vacuna en los centros de salud de las pequeñas islas supone, obviamente, un desafío logístico, pero Filipinas ya demostró que es buena en eso”, dijo Mike Watson, vicepresidente de vacunaciones de la farmacéutica Sanofi Pasteur. Las fuertes redes de trabajadores de salud comunitarios permitieron a ese país avanzar hacia la última etapa de la erradicación, que requerirá que 120 países que no tienen la IPV la introduzcan para fines de 2016, lo que representa una de las mayores y más rápidas adopciones de vacunas de la historia, añadió. 9 Pero a unos 5.700 kilómetros de Filipinas, se encuentra la persistente amenaza de la poliomielitis, con miles de niños en riesgo y cientos padeciendo las consecuencias debilitantes de la enfermedad. Mientras, en Pakistán En junio de este año, la Organización Mundial de la Salud (OMS) recomendó una prohibición de viaje a toda persona que saliera de Pakistán sin su carné de vacunación al día, en un intento por impedir la propagación de la poliomielitis fuera del país. El 2012, el movimiento islamista Talibán prohibió la vacuna oral, lo que impidió inmunizar a unos 800.000 niños durante dos años, dijeron funcionarios de la salud. En 2014, Pakistán registra 227 casos de parálisis por poliovirus. “Pakistán tiene el mayor número de casos de los tres países donde la enfermedad es endémica”, observó Elias Durry, coordinador de emergencia para la erradicación de la poliomielitis de la Organización Mundial de la Salud (OMS). La situación es más grave en las norteñas zonas tribales, donde el Talibán recurrió a la violencia y al terrorismo para propagar el mensaje de que la vacuna es un intento de Occidente para esterilizar a la población musulmana. “Las Áreas Tribales bajo Administración Federal (FATA), asediadas por la insurgencia, registran 148 casos, mientras la vecina Khyber Pakhtunkhwa tuvo 46”, dijo Pervez Kamal, director de salud de las FATA. De forma inesperada, la ofensiva militar expulsar al Talibán de las zonas del norte del país bajo su control, permitió que funcionarios de salud pudieran llegar a cientos de miles de residentes de las áreas tribales. Alrededor de un millón de personas huyeron de la agencia de Shomali Waziristan y se refugiaron en la vecina provincia de Khyber Pakhtunkhwa, donde los trabajadores de la salud pudieron administrar la vacuna a los residentes de los campamentos en las ciudades de Bannu y Lakki Marwat. Sin embargo, Altaf Bosan, director del programa nacional de vacunación de Pakistán, dijo que 34 millones de menores de cinco años necesitan vacunarse, pero solo en 2014, “unos 500.000 se perdieron la dosis correspondiente porque sus padres se negaron a desafiar al Talibán”. El gobierno ahora logró el apoyo de líderes religiosos para convencer a los padres de que respetaran el programa de vacunación. “Eruditos musulmanes de Pakistán, Arabia Saudí, Egipto y Afganistán emitieron una fatwa 7 recordando a los padres de que su deber islámico es proteger a sus hijos de las enfermedades”, dijo Israr ul Haq, uno de los signatarios. Según la OMS, Pakistán es responsable de casi 80% de los casos de poliomielitis registrados en el mundo, lo que supone una grave amenaza a los esfuerzos de erradicación mundiales. España: Alertan de un brote de hepatitis C aguda de transmisión sexual 29 de octubre de 2014 – Fuente: Servimedia (España) Expertos alertaron de un brote de hepatitis C aguda de transmisión sexual en España, según pusieron de manifiesto durante la I Jornada sobre Hepatitis y Coinfección celebrada el 29 de octubre por la Coordinadora Estatal de VIH/Sida (CESIDA). Durante la jornada, que ha reunido a distintas entidades especializadas, el Dr. Juan Berenguer, del servicio de enfermedades infecciosas del Hospital General Universitario ‘Dr. Gregorio Marañón y Posadillo’ de Madrid, alertó de la existencia de brotes de hepatitis C aguda de transmisión sexual en España. “Estos brotes se dan en un contexto muy claro que se debe principalmente a sexo en grupo, normalmente con prácticas de alto riesgo como coito anal sin preservativo y además con uso de drogas. Tener ambos virus, VIH y el virus de la hepatitis C (VHC), es más que la suma de cada uno de los efectos por separado, ya que se potencian e influyen negativamente en el otro”, afirmó Berenguer. El presidente de CESIDA, Juan Ramón Barrios, recalcó la necesidad de que se ofrezca tratamiento de manera inmediata a las personas que viven con estas infecciones. A este respecto, el Grupo de Enfermedades Infecciosas de la Sociedad Española de Sanidad Penitenciaria (GEISESP) denunció que “sólo se están tratando con antivirales de ac7 Una fatwa es un pronunciamiento legal en el Islam, emitido por un especialista en ley religiosa sobre una cuestión específica. Normalmente una fatwa es emitida ante la petición de que un individuo o juez establezca una cuestión donde el fiqh, la jurisprudencia islámica, no está clara. Un erudito capaz de emitir una fatwa se conoce como muftí. Ya que no existe un sacerdocio islámico centralizado, no hay un método unánimemente aceptado para determinar quién puede emitir una fatwa y quién no, lo que ha llevado a algunos eruditos islámicos a quejarse de que demasiada gente se siente calificada para emitir fatwas. Tanto en la teoría como en la práctica, diferentes clérigos islámicos pueden emitir fatwas contradictorias. Lo que ocurre entonces depende de si uno vive en una nación en la que la ley islámica (sharia) es la base del derecho civil, o si vive en una nación en la que la ley islámica no tiene estatus legal. Hay que notar que muchas naciones en las que los musulmanes son la mayoría de la población no reconocen la ley islámica como base de la ley civil. En las naciones cuyo sistema jurídico se basa en la ley islámica, las fatwas de los líderes religiosos son debatidas antes de ser emitidas y se deciden por consenso. En tales casos, rara vez son contradictorias, y tienen el valor de ley ejecutable. Si dos fatwas son contradictorias, los órganos de gobierno (que combinan la ley civil y religiosa) llegan a una interpretación acordada que es considerada como ley. En las naciones que no reconocen la ley islámica, los religiosos musulmanes se enfrentan a menudo con dos fatwas opuestas. En ese caso, deben seguir la fatwa del líder de su propia tradición religiosa; es decir, los musulmanes suníes, por ejemplo, no seguirían la fatwa de un clérigo chií. 10 ción directa en las prisiones de Extremadura, Catalunya y País Vasco, y que la prevalencia de la hepatitis C en los centros penitenciarios es de 22%, frente a 2% en la población general. Por su parte, las entidades Itxarobide y Comisión Antisida de Bizkaia presentaron el abordaje psicosocial de la hepatitis C en el entorno comunitario, donde lamentaron que solo se pudo atender a la mitad de las personas que pidieron ayuda a estas ONG por falta de ayudas económicas por parte de la administración. “Uno de los retos es informar bien al paciente de manera rigurosa tras la desinformación por parte de la prensa generalista, que tiene un comportamiento que no es ético ni real en muchas ocasiones, generando falsas expectativas a los pacientes”, afirmó la presidenta de Itxarobide, Udiarraga García. India, Pune: Registran 21 muertes por rabia humana en lo que va del año 27 de octubre de 2014 – Fuente: The Times of India (India) Un niño de 14 años de edad, de la aldea de Warapudi, taluka de Indapur, se convirtió en la última víctima de la rabia en el distrito de Pune, en India, con lo que el número de muertos en esta zona del país a causa de esta enfermedad asciende a 21 años hasta la fecha. El adolescente desarrolló síntomas de rabia, incluyendo hidrofobia, aerofobia y disnea, y fue trasladado de urgencia al Hospital de Enfermedades Infecciosas de Naidu, gestionado por la Corporación Municipal de Pune (PMC), pero lamentablemente sucumbió al virus. “A pesar de sufrir una grave herida por la mordedura de un perro hace unos días, el muchacho fue vacunado contra la rabia ni se le administró la inmunoglobulina antirrábica”, dijo S.T. Pardeshi, oficial médico de salud de la PMC. La situación en Pune es sólo un pequeño ejemplo del grave problema que afecta a India. Las ciudades y pueblos del país son el hogar de cerca de 30 millones de perros callejeros. Un canino sospechoso de estar rabioso muestra signos de inquietud, y sobre todo un comportamiento agresivo no característico, que son dos síntomas de la rabia. El Consejo de Bienestar Animal de la India (AWBI), un organismo de derecho público dependiente del Ministerio de Ambiente y Bosques, está negociando con las ONGs y los grupos probienestar animal para implementar el recientemente aprobado Proyecto Nacional Piloto de Control de la Rabia. Sin embargo, la falta de financiación y las políticas obsoletas han provocado que el quede sin efecto. “Es un gran desafío controlar esta gran población con un presupuesto tan exiguo. Por otra parte, el control de la rabia no se trata sólo de esterilizar y vacunar a los perros, porque no todos ellos causan la rabia. Se necesita un gran esfuerzo para controlar la enfermedad”, dijo el Dr. R.M. Kharb, presidente del AWBI. Se estima que 45% de todas las muertes por rabia ocurren en el Sudeste Asiático, con informes de entre 18.000 y 20.000 casos de rabia al año; cerca de 36% de las muertes en el mundo por la enfermedad, se producen sólo en India. La incidencia de la rabia en India ha sido constante desde hace una década, sin tendencia a la baja, y la incidencia reportada es probablemente una subestimación de la verdadera incidencia de la rabia, porque en el país no es una enfermedad de notificación obligatoria. La situación tiene su origen en una falta general de conocimiento de las medidas preventivas, lo que se traduce en una inadecuada vacunación de los perros, una población canina no controlado, escaso conocimiento de la correcta profilaxis post-exposición por parte de muchos profesionales médicos, y un suministro irregular de vacuna e inmunoglobulina antirrábicas, en particular en los centros de atención primaria de salud. Según un estudio, 70% de las personas en India nunca han oído hablar de la rabia, sólo 30% sabe que debe lavar las heridas después de la mordedura de un animal y, de los que son mordidos, sólo 60% recibe la vacuna. Irónicamente, en esta era de la comunicación de masas y los sistemas de salud avanzados, incluso a veces los médicos saben muy poco acerca de las medidas profilácticas adecuadas posteriores a la mordedura de un animal. Dadas las condiciones que prevalecen en India, debe tomarse una serie de medidas para controlar efectivamente la rabia, incluyendo campañas de educación pública, garantizar la ininterrumpida disponibilidad de vacunas e inmunoglobulina antirrábicas en todos los hospitales y centros de atención primaria de la salud remotos, la formación de proveedores de atención primaria, una mayor capacitación sobre el manejo de mordeduras de animales en las facultades de medicina, la vacunación de los perros a través de cebos y la esterilización de los perros callejeros. El mapa global de las infecciones 29 de octubre de 2014 – Fuente: Journal of The Royal Society - Interface El mundo cada vez se enfrenta a más brotes infecciosos: enterovirus, tuberculosis, cólera, sarampión, varias cepas de influenza y hepatitis... En las últimas tres décadas, se han registrado más de 12.000 epidemias que han afectado a 44 millones de personas, según las conclusiones de un nuevo análisis global. Los investigadores responsables del estudio, realizado en la Universidad de Brown, examinaron los datos de las epidemias registradas desde 1980 hasta 2013 en un total de 219 países. Se apoyaron en la documentación almacenada en la Red Global de Epidemiología de Enfermedades Infecciosas (GIDEON). 11 Concretamente, contabilizaron 12.102 brotes de 215 enfermedades infecciosas. El 65% de éstas eran zoonosis, es decir, provienen de animales, como es el caso de la enfermedad por el virus del Ébola, un virus transmitido por los murciélagos y que se propaga en las poblaciones humanas por transmisión de persona a persona. “Vivimos en un mundo donde la gente está cada vez más interconectada entre sí y con los animales, donde habitan numerosos agentes patógenos”, argumenta Katherine Smith, profesor asistente de Biología y una de las autoras principales de la investigación, junto con Sohini Ramachandran, profesor asistente de bioestadística. “Estas conexiones crean oportunidades para que los patógenos crucen fronteras y evolucionen en cepas nuevas y más fuertes que en el pasado”. De hecho, según las conclusiones de este trabajo, en total, las zoonosis han causado 56% de los brotes desde 1980. Detalle de una bacteria Escherichia coli enterohemorrágica. La GIDEON define un brote como “el aumento en el número de casos de la enfermedad más allá de lo que normalmente se esperaría en una comunidad determinada, área geográfica o en un tiempo delimitado”. Los números en bruto reflejaron un fuerte aumento en el número de brotes a nivel mundial. Entre 1980 y 1985 hubo menos de 1.000 y entre 2005 y 2010, los casos se multiplicaron por tres, casi 3.000. En esos mismos plazos, el número de enfermedades responsables de las epidemias pasó de menos de 140 a alrededor de 160. Para Smith y sus colegas, el aumento podría deberse a factores tales como una mejor presentación de informes de los brotes registrados y el correcto intercambio de información. Con esta documentación, los investigadores hicieron también un análisis sobre la repercusión económica. Cotejaron la incidencia de las epidemias con los datos del producto interior bruto (PIB) de cada país, la densidad de población, entre otras variables. Así es como observaron que, en términos de renta per cápita, el impacto de los brotes está disminuyendo, ya que tienden a afectar a una proporción cada vez menor de la población mundial. Las principales A partir del análisis, el equipo de científicos dirigido por Smith no sólo fue capaz de realizar un seguimiento de las tendencias en el número total de brotes en cada país y en todo el mundo, también recopiló el top 10 de las enfermedades que cada década causa mayor número de brotes. Para las zoonosis, entre 2000 y 2010, Salmonella se sitúa claramente a la cabeza, seguida por la bacteria Escherichia coli, el virus de la influenza A, hepatitis A, carbunco, dengue, shigelosis (causada bacterias Shigella), tuberculosis, fiebre chikingunya y triquinelosis (originada por el parásito Trichinella spiralis). En comparación con décadas pasadas, la fiebre chikungunya es nueva en la lista de brotes de la última década. Está afectando a gran parte del Caribe y América Central, igual que ocurrió con la influenza A. Al contrario, otras enfermedades como la campilobacteriosis, la criptosporidiasis y la hepatitis E, principales infecciones en décadas pasadas, han dejado de serlo en los últimos años. En cuanto a las infecciones específicamente humanas, la gastroenteritis lideró la lista del 2000, seguida por el cólera, el sarampión, la enterovirosis, la meningitis bacteriana, la legionelosis, la fiebre tifoidea y la fiebre entérica, la rotavirosis, la parotiditis y la tos convulsa. Los recién incorporados en este listado, respecto a los anteriores años, fueron la parotiditis y la tos convulsa, pero las adenovirosis y la rubéola han dejado de tener protagonismo. Haciendo una valoración general, Smith expone que, aunque el mundo parece hacer frente a un número creciente de brotes infecciosos de una variedad cada vez mayor de pequeños enemigos, “estamos mejorando nuestros sistemas públicos de salud. Nuestros datos sugieren mejoras globales en la prevención, la detección precoz, el control y el tratamiento, cada vez más eficaces en la reducción del número de personas infectadas”. El estudio de este grupo de expertos en el departamento de Ecología y Biología Evolutiva continúa, para observar cómo afecta en los patrones globales de las enfermedades infecciosas el clima, por ejemplo. Un mundo más cálido, con paisajes alterados y más urbano, sin duda, cambiará la fotografía de las enfermedades infecciosas globales. 8 La lucha contra la tuberculosis: pensar en grande y mirar más allá 29 de octubre de 2014 – Fuente: EFE La 45ª Conferencia organizada por la Unión Internacional contra la Tuberculosis y Enfermedades Respiratorias (La Unión), la mayor a nivel mundial sobre salud pulmonar, busca “pensar en grande y mirar más allá en cuanto a la enfermedad”, destaca José Luis Castro, director ejecutivo de La Unión. Según la Organización Mundial de la Salud (OMS), nueve millones de personas desarrollaron la enfermedad en 2013, de los cuales sólo seis millones fueron realmente diagnosticados. Estos datos afectan sobre todo a países en vías de desarrollo, ya que en entornos sanitarios evolucionados el número de pacientes desciende anualmente. Ejemplo de ello es el caso de España, donde la tuberculosis descendió en el año 2012 11% con respecto al año anterior, según la OMS. 8 Puede consultar el artículo completo, en inglés, haciendo clic aquí (requiere suscripción). 12 A pesar de que 85% de los pacientes de tuberculosis logran curarse, la conferencia, que comenzó el 28 de octubre y se prolonga hasta el 1 de noviembre, aborda las prioridades para impedir que “sigan muriendo personas todos los días”, afirma. La cara y la cruz de una situación complicada La complejidad de la tuberculosis nace de su propio medio de contagio, ya que la infección a través del aire, hace que la enfermedad se propague en países con superpoblación, donde muchas personas comparten el mismo espacio. “Un paciente de tuberculosis puede infectar a 15 personas a lo largo de su vida”, remarca. A ello se suma la pobreza de ciertas zonas de África, India o Asia Central, lo que provoca que los enfermos no tengan acceso a un sistema de salud que permita identificarlos y tratarlos, impidiendo que continúen dentro de la comunidad contagiando a otras personas. Ello genera un contexto de epidemia, relacionado con enfermedades como la tuberculosis o la enfermedad por el virus del Ébola, que “nos enseña que los gobiernos que desmantelan sus sistemas de salud pública pagan un gran precio”, apunta Castro. Frente a este entorno de superpoblación y pobreza, en la conferencia mundial sobre salud pulmonar se destacará un mensaje esperanzador desde la investigación científica, debido a: Un estudio preliminar que reduciría el tiempo del tratamiento de 24 meses a 9 meses. La aprobación de un ensayo clínico de una nueva medicina, para reducir aún más el periodo de curación. La publicación del primer informe que analiza la relación entre diabetes y tuberculosis. De los 8.000 millones de dólares que se necesitan para luchar globalmente contra la enfermedad, sólo se obtienen 6.000 millones, según la OMS. A la falta de financiación, el director ejecutivo de La Unión afirma que otro de los grandes problemas para frenar la enfermedad es el buen manejo de los programas de control “para que los pacientes tengan acceso a los medicamentos que permiten su curación”. La tuberculosis y su relación con otras enfermedades La importancia de la pobreza y del sistema sanitario se debe a que el debilitamiento del sistema inmunológico facilita la propagación de la enfermedad, debido al descenso de las defensas del organismo, lo cual también puede ser generado por enfermedades como la diabetes o el sida. “La diabetes multiplica por tres las posibilidades de padecer tuberculosis”, señala. Unas probabilidades que preocupan aún más dado el aumento mundial del número de diabéticos, que podrá llegar a los 592 millones de personas en el año 2035. Estas previsiones obligan a una actuación rápida que impida a la diabetes facilitar la propagación de la tuberculosis, “tal como hizo el VIH en las décadas de 1980 y 1990, lo que puede poner en peligro los avances de los últimos veinte años en la lucha contra la tuberculosis”, destaca. De la misma forma que la diabetes, la infección por el VIH aumenta las probabilidades de padecer tuberculosis al debilitar el sistema inmunitario, de tal manera que de los 1,5 millones de fallecimientos por tuberculosis en 2013, 360.000 convivían con el virus del sida. Según la OMS, de los nueve millones de pacientes de tuberculosis, 1,1 millones eran seropositivos, ocurriendo 4 de cada 5 casos en África. Aunque las cifras de fallecimientos relacionadas con ambas enfermedades se están reduciendo gracias al uso de antirretrovirales, la OMS destaca la necesidad de reforzar las medidas de prevención. La infección por citomegalovirus en el nacimiento provoca más de 10% de los casos de pérdida auditiva en niños 27 de octubre de 2014 – Fuente: Pediatrics Más de 10% de los bebés nacidos con una infección por citomegalovirus (CMV) sufrirán de una pérdida auditiva permanente, informa un estudio reciente. Pero apenas uno de cada 10 niños con el virus muestra síntomas, y la evaluación no es rutinaria, dijo la investigadora líder del estudio, la Dra. Julie Goderis, del Hospital Universitario de Gante, en Bélgica. El CMV es la causa no hereditaria más común de pérdida auditiva en los niños, y es responsable de entre 10 y 20% de los casos, anotaron los investigadores. “Hasta que haya una vacuna disponible, las intervenciones conductuales y educativas son la estrategia más efectiva para prevenir que las madres se infecten con el CMV”, aseguró. Las investigaciones anteriores han mostrado que las madres por lo general contraen el virus de los niños pequeños. Una vez infectada, puede transmitir la infección al feto, dijeron los investigadores. 13 “Darle seguimiento a la audición de un niño hasta los 6 años de edad es esencial para detectar la pérdida auditiva de inicio tardío o progresiva por el CMV. Sabemos que puede ocurrir una pérdida auditiva tardía, sobre todo en este grupo”, aseguró Goderis. Para identificar qué tan común es el virus en los niños, y para determinar su influencia negativa sobre la audición, los investigadores reunieron datos de 37 estudios publicados anteriormente. El virus ataca a menos de 1% de los recién nacidos (alrededor de 0,58%) en los países desarrollados, encontraron los investigadores. Y más o menos 12,6% de los niños infectados sufrirán de una pérdida auditiva grave y permanente, mostró la investigación. Entre los niños que muestran síntomas del virus, uno de cada tres niños sufre de pérdida auditiva, frente a uno de cada 10 niños que no tienen síntomas, dijeron los autores del estudio. “Entre los niños sintomáticos, la pérdida auditiva afecta a ambos oídos. Los niños sin síntomas por lo general sufren de pérdida auditiva en un oído”, dijo Goderis. “La pérdida auditiva por el CMV, que es entre grave y total, puede desarrollarse con el tiempo y variar a medida que progresa”, explicó. “Hasta la fecha, el virus no tiene cura. Pero hay un tratamiento limitado con antivirales”, dijo el Dr. Darius Kohan, director de otología y neurotología del Hospital Lenox Hill y del Hospital del Ojo, el Oído y la Garganta de la ciudad de New York. Kohan cree que la evaluación del virus en los bebés debería ser algo de rutina. “Si evaluáramos el CMV en los recién nacidos, eso ahorraría muchos dolores de cabeza más adelante”, aseguró. El Dr. Sandeep Dave, de la división de otorrinolaringología pediátrica del Hospital Pediátrico de Miami, en Florida, se inclina por las pruebas auditivas. “Todo recién nacido debe recibir una prueba auditiva antes de salir del hospital, y cada año al menos hasta los 6 años de edad”, planteó Dave. “Los niños con pérdida auditiva por el CMV necesitan audífonos. Si la pérdida auditiva es completa, se puede considerar un implante coclear”, dijo. 9 9 Puede consultar el artículo completo, en inglés, haciendo clic aquí (requiere suscripción). El citomegalovirus (CMV) se identificó por primera vez en 1964, y puede provocar daño cerebral y problemas de la vista además de pérdida auditiva. El CMV está relacionado con los virus que provocan la varicela y la mononucleosis. Para los 40 años, entre 50 y 80% de los adultos de Estados Unidos han tenido una infección por el CMV, y el virus permanece en el cuerpo durante toda la vida. Pero un pequeño porcentaje de mujeres contraen el CMV en el embarazo, creando problemas para algunos de sus hijos. Los bebés nacidos con síntomas del virus pueden tener la piel y los ojos amarillos, manchas o un sarpullido morado en la piel, un peso bajo al nacer, un bazo agrandado, un hígado agrandado y que funciona mal, neumonía y convulsiones 14 Publicidad relacionada con la salud La presión arterial elevada no tiene que matarte para arrebatarte la vida. ¿Qué estás haciendo por tu presión arterial? Department of Health and Human Services (Estados Unidos). El Reporte Epidemiológico de Córdoba hace su mejor esfuerzo para verificar los informes que incluye en sus envíos, pero no garantiza la exactitud ni integridad de la información, ni de cualquier opinión basada en ella. El lector debe asumir todos los riesgos inherentes al utilizar la información incluida en estos reportes. No será responsable por errores u omisiones, ni estará sujeto a acción legal por daños o perjuicios incurridos como resultado del uso o confianza depositados en el material comunicado. A todos aquellos cuyo interés sea el de difundir reportes breves, análisis de eventos de alguna de las estrategias de vigilancia epidemiológica o actividades de capacitación, les solicitamos nos envíen su documento para que sea considerada por el Comité Editorial su publicación en el Reporte Epidemiológico de Córdoba. Toda aquella persona interesada en recibir este Reporte Epidemiológico de Córdoba en formato electrónico, por favor solicitarlo por correo electrónico a [email protected], aclarando en el mismo su nombre y la institución a la que pertenece. 15
© Copyright 2026